肥厚性瘢痕(ひこうせいはんこん hypertrophic scars)とは、傷やニキビなどの炎症が治癒した後に残る、盛り上がった痕のことです。
特にニキビが原因となることが多く、顔ではフェイスラインを中心に赤く硬い盛り上がりを認めます。
この記事では、肥厚性瘢痕の原因や治療法などについて詳しく解説していきましょう。
この記事の執筆者

小林 智子(こばやし ともこ)
日本皮膚科学会認定皮膚科専門医・医学博士
こばとも皮膚科院長
2010年に日本医科大学卒業後、名古屋大学医学部皮膚科入局。同大学大学院博士課程修了後、アメリカノースウェスタン大学にて、ポストマスターフェローとして臨床研究に従事。帰国後、同志社大学生命医科学部アンチエイジングリサーチセンターにて、糖化と肌について研究を行う。専門は一般皮膚科、アレルギー、抗加齢、美容皮膚科。雑誌を中心にメディアにも多数出演。著書に『皮膚科医が実践している 極上肌のつくり方』(彩図社)など。
こばとも皮膚科関連医療機関
肥厚性瘢痕の症状
肥厚性瘢痕の症状
- 皮膚の肥厚:最大の特徴は、皮膚の盛り上がり(肥厚)で、皮膚が硬く分厚くなる。
- 色調の変化:傷や皮膚の盛り上がりに沿って、ピンク~赤や紫などの色に変化。瘢痕組織に血管が増加することにより生じる。
- その他:皮膚の盛り上がりや色調の変化以外に、かゆみや痛み、チクチクする感覚が出ることも。
肥厚性瘢痕の病態
肥厚性瘢痕は、皮膚に炎症が起こることで生じます。ここではニキビにおける肥厚性瘢痕のメカニズムについて解説しましょう。
ニキビは、過剰な皮脂や毛包の過角化などによって毛穴が詰まりことから始まります。詰まりにアクネ菌(P.acnes)が増殖することで毛包部のTLR2の活性化が起こり、炎症性のサイトカインが産生されて毛包内に炎症が発生。
大きな炎症であったり長期化した場合、毛包が破壊したり、毛包周囲に膿瘍(膿)が形成され、「キズ」と認識して創傷治癒のプロセスが起こります。
創傷治癒は非常に複雑なプロセスによって起こりますが、線維芽細胞やリンパ球、好中球などの炎症細胞が関与しており、次第に瘢痕を形成。
瘢痕には「炎症→肉芽組織形成→組織のリモデリング」という3つの段階があります。
- 炎症:炎症期には、顆粒球やマクロファージ、線維芽細胞といった細胞が刺激され、肉芽組織形成のための準備が行われ、血管拡張やメラニンの生成も促されることで炎症後紅斑(赤み)や炎症後色素沈着(茶色み)をもたらす。
- 肉芽組織形成:損傷した組織が修復される際に、新しい毛細血管が形成され、同時に線維芽細胞も活性化されて新たにコラーゲンが産生。
通常、皮膚のコラーゲンの80%はⅠ型コラーゲンですが、新しく産生されるコラーゲンはⅢ型コラーゲンが主で、Ⅰ型コラーゲンは20%程度とそのバランスが大きく異なる。 - マトリックスの再構築:線維芽細胞とケラチノサイトはメタロプロテアーゼ(MMP)という細胞外マトリックスの分解酵素を産生し、組織のリモデリング(再構築)が行われ、治癒過程に。
この時の反応が不十分だとコラーゲンが減少し、陥凹した瘢痕(陥凹性瘢痕、いわゆる「クレーター」)、一方治癒反応が亢進しすぎると、隆起した肥厚性瘢痕が発生。
ニキビが治癒する過程でコラーゲンが減るか、増えるかによって陥凹性の瘢痕か、肥厚性の瘢痕かに分かれます。
このうち8割程度は陥凹性瘢痕です。皮膚の色が少し濃い方や家族歴がある方などは、肥厚性瘢痕になりやすい傾向にあります。

肥厚性瘢痕の原因・リスクファクター
肥厚性瘢痕の原因・リスクファクターとしていくつかの要因が指摘されています。
肥厚性瘢痕のリスクファクター
| 原因 | 説明 |
|---|---|
| 皮膚深部への損傷 | ニキビが皮膚深部にまで損傷を与えるほど激しい炎症を伴うとリスクは上がる |
| 皮膚のテンション | 皮膚がつっぱりやすいフェイスラインは肥厚性瘢痕の好発部位 |
| 炎症の過程 | 長引く炎症がコラーゲン生成を刺激し、肥厚性瘢痕を引き起こす |
| 遺伝的要因 | 家族に同じ症状があると肥厚性瘢痕の発症リスクが上昇 |
肥厚性瘢痕の検査・チェック項目
肥厚性瘢痕の診断では、まず視診とこれまでの病歴を詳しく問診していきます。問診では家族歴やニキビの経過などが特に重要です。
肥厚性瘢痕のチェックポイント
| チェックポイント | 特徴 |
|---|---|
| 色 | ピンクや赤、時に紫色といった色調 |
| 形状 | 周囲の健常皮膚よりも隆起しており、盛り上がっている |
| 境界 | 明確で、周囲の皮膚との区別が容易 |
| 大きさ | 損傷した範囲内での盛り上がり |
| 発症時期 | 損傷を受けてから1〜2ヶ月で認め、6ヶ月程度までに症状が完成 |
ケロイドとの鑑別
肥厚性瘢痕と最も鑑別を要するのがケロイドで、どちらも過剰なフィブリノゲンとコラーゲン産生から生じる隆起した瘢痕です。
肥厚性瘢痕は損傷した皮膚と同じ場所に限られ、時間が経つと徐々に退縮していくことが多いですが、ケロイドは傷の範囲を超えて広がり、自然退縮しません。
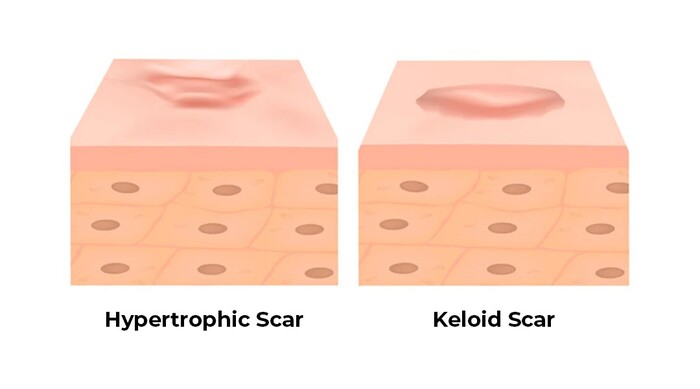
肥厚性瘢痕とケロイドの違い
| 特徴 | 肥厚性瘢痕 | ケロイド |
|---|---|---|
| 範囲 | 傷の部分にできる | 傷の範囲を超えてできる |
| 消退 | 時間経過とともに自然に退縮する | 自然退縮しない |
| 炎症 | 弱い | 強い |
| 病理所見 | 真皮網状層における膠原線維の蓄積(平行パターン)と軽度の炎症所見を認める | 真皮網状層における硝子化した膠原線維の無秩序な蓄積と高度な炎症所見を認める |
肥厚性瘢痕の治療方法と治療薬
肥厚性瘢痕の治療は、瘢痕の大きさ、部位、症状の程度などに応じて決められます。
閉鎖療法
閉塞性ドレッシング材で病変部を覆う治療法で、すでに形成されてしまった肥厚性瘢痕の治療目的というよりは予防目的に使用されます。
作用機序は不明ですが、閉塞性ドレッシング材の一つであるシリコンジェルシートは瘢痕部を浸軟せずに保護することができ、これまでの研究でも肥厚性瘢痕の発生率を有意に下げることが報告。
圧迫療法
患部に圧を加える治療法で、圧迫することで皮膚は菲薄化し、コラーゲン線維の凝集性を下げることができます。
ある研究では、圧迫療法を受けた方の60%が、75%~100%の改善を示したと報告が。
ステロイド注射
コラーゲンの合成の減少や抗炎症作用によって肥厚性瘢痕を改善する効果があり、治療は通常数カ月間程度、瘢痕組織が平坦になるまで続けられます。
ただし、ステロイドの長期使用は、皮膚の萎縮や毛細血管拡張などの副作用を認める可能性があるため注意が必要です。薬剤の分散を最小限に抑える目的で注射の10分ほど前に凍結療法を行うこともあります。
凍結療法
凍結療法は、患部を過度に冷却することで細胞内や細胞膜に損傷を与え、効果を発揮します。
比較的高頻度の副作用として色素沈着があるため、特に顔の場合は大型の肥厚性瘢痕に対して考慮されることに。他にも水疱形成や、局所の疼痛などの副作用があります。
レーザー療法
585/ 595nmのパルス色素レーザー(Vビームなど)で、複数回照射することで赤みや隆起の改善効果が期待できます。
パルス色素レーザーには線維芽細胞の数と増殖を減らし、Ⅲ型コラーゲンの沈着を減少させる効果が。
副作用には腫れや内出血、まれに色素沈着が起こることがあります。一方、フラクショナルレーザーやCO2レーザーに使用は、あまり一般的ではありません。
外科的切除
外科的に肥厚性瘢痕が生じている部位を切除する治療法です。顔の大きな瘢痕の修正が必要なケースなどで考慮されます。
外科的切除に加えて補助療法(ステロイドや放射線療法など)を施行した例での再発率は0%~8.6%です。
外科的切除時の再発リスクを最小化するためには、創を優しく扱うこと、創床への緊張を最小化するように適切に縫合すること、創閉鎖部への緊張を緩和するために埋没縫合を併用することなどがポイントとなります。
また、術後のケアとして、圧迫包帯が有効です。
その他の治療法
柴苓湯(漢方薬)やリザベン(トラニラスト)など、肥厚性瘢痕に対して有効と言われている治療法がいくつかあります。
肥厚性瘢痕(ニキビ痕として)の治療期間
肥厚性瘢痕の治療期間は、患者さんの皮膚の状態などによって大きく変わり、通常、ニキビができて1〜2ヶ月の間に盛り上がりや色調の変化を認めることが多く、その状態が半年程度継続。
その後は自然に縮小していきますが、数年程度かかり、治療することで、治療期間の短縮が期待できます。
肥厚性瘢痕の主な治療法の治療期間
| 治療方法 | 治療期間 |
|---|---|
| 閉塞療法 | 3〜4ヶ月程度 |
| ステロイド注射 | 1ヶ月に1回、数回程度(陥凹に気をつけながら) |
| 凍結療法 | 半年〜1年程度 |
| レーザー治療 | 各セッションは1〜数ヶ月間隔、5〜10回程度が一般的 |
治療期間は、患者さんの瘢痕の状態や治療への反応によっても異なるため、経過を注意深く観察しながら治療計画を調整します。
薬の副作用や治療のデメリット
肥厚性瘢痕の治療には、副作用やデメリットが伴うこともあります。
肥厚性瘢痕の治療の副作用、デメリット
| 治療法 | 主な副作用 | デメリット |
|---|---|---|
| ステロイド注射 | 痛み、腫れ、皮膚の萎縮、毛細血管拡張 | 複数回の治療が必要、長期使用によるリスク増加 |
| 凍結療法 | 痛み、腫れ、炎症後色素沈着 | 複数回の治療が必要 |
| レーザー治療 | 赤み、腫れ、痛み、内出血、稀に色素沈着や色素脱失 | 複数回の治療が必要、治療費が高い |
| 手術 | 痛み、腫れ、感染 | 侵襲性が高い、再発の可能性 |
治療中に副作用が現れた場合は、医師に相談してください。
保険適用の有無について
肥厚性瘢痕の治療には健康保険の適用になるものとならないものがあります。
保険適用となる治療
- リザベン(有効成分名:トラニラスト):1日3回内服する薬で、カプセルや顆粒状のものがあり、他にアレルギー性鼻炎やアトピー性皮膚炎に保険適応があります。
- ステロイド:病変部にステロイド注射をしたり、塗り薬やテープ状のステロイド剤があります。
- 手術療法:肥厚した部分を切除する手術で、切除や縫合のやり方に工夫が必要です。
保険適用外の治療
- レーザー治療
- 圧迫療法
- 凍結療法
この他に、初診料などが別途かかります。詳しくはお問い合わせください。
参考文献
Boen M, Jacob C. A review and update of treatment options using the acne scar classification system. Dermatologic Surgery. 2019 Mar 1;45(3):411-22.
Gupta A, Kaur M, Patra S, Khunger N, Gupta S. Evidence-based surgical management of post-acne scarring in skin of color. Journal of Cutaneous and Aesthetic Surgery. 2020 Apr;13(2):124.
Moon J, Yoon JY, Yang JH, Kwon HH, Min S, Suh DH. Atrophic acne scar: a process from altered metabolism of elastic fibres and collagen fibres based on transforming growth factor‐β1 signalling. British Journal of Dermatology. 2019 Dec 1;181(6):1226-37.
Agrawal DA, Khunger N. A morphological study of acne scarring and its relationship between severity and treatment of active acne. Journal of cutaneous and aesthetic surgery. 2020 Jul;13(3):210.
Jfri A, Alajmi A, Alazemi M, Ladha MA. Acne scars: an update on management. Skin Therapy Letter. 2022 Nov 1;27(6):6-9.
Taub AF. The treatment of acne scars, a 30-year journey. American Journal of Clinical Dermatology. 2019 Oct;20(5):683-90.
Oosterhoff TC, Beekman VK, van der List JP, Niessen FB. Laser treatment of specific scar characteristics in hypertrophic scars and keloid: a systematic review. Journal of Plastic, Reconstructive & Aesthetic Surgery. 2021 Jan 1;74(1):48-64.
Mohammed GF, Al‐Dhubaibi MS. Triple steps acne scar revision technique: A new combination therapeutic modality for atrophic acne scars. Journal of Cosmetic Dermatology. 2022 Oct;21(10):4659-68.
Kurokawa I, Layton AM, Ogawa R. Updated treatment for acne: targeted therapy based on pathogenesis. Dermatology and therapy. 2021 Aug;11(4):1129-39.
Ghonemy SM, Mohammed AS, AlBalat WM. Updated Management of Atrophic Post Acne Scars. The Egyptian Journal of Hospital Medicine. 2021 Oct 1;85(2):3691-4.


