出産という大きな変化の後、多くの女性が経験する「産後の抜け毛」。一時的なものと分かっていても、鏡を見るたびに気になるものです。
 Dr.小林智子
Dr.小林智子この記事では、なぜ産後の抜け毛(産後脱毛症)が起こるのか、その原因となるホルモンバランスの変化、栄養状態、生活習慣などを詳しく解説します。
さらに、ご自宅でできる簡単なセルフチェック方法から、クリニックで行う専門的な検査まで、原因を特定するための方法を分かりやすく紹介します。ご自身の状態を正しく理解し、適切なケアを始めるための一助となれば幸いです。
ホルモンバランス急変が引き起こすヘアサイクル停止の仕組み
妊娠中、女性の体内では女性ホルモン、特にエストロゲン(卵胞ホルモン)とプロゲステロン(黄体ホルモン)の分泌量が大幅に増加します。
これらのホルモンは、胎児の成長を支えるだけでなく、母体の髪にも影響を与えます。
妊娠中の毛髪への影響
エストロゲンには、毛髪の成長期(アナゲン期)を維持し、休止期(テロゲン期)への移行を抑制する働きがあります。そのため、妊娠中は通常よりも抜け毛が減り、髪の毛全体のボリュームが増えたように感じることがあります。
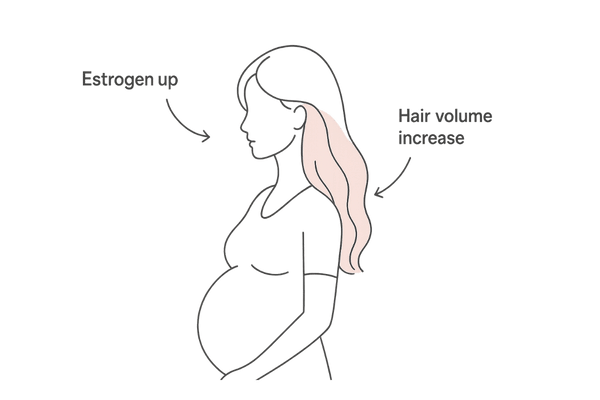
これは、本来なら休止期に入って抜けるはずの毛髪が、エストロゲンの作用によって成長期にとどまっているためです。
妊娠期間中のホルモン量変化
| ホルモン | 妊娠中の変化 | 毛髪への主な作用 |
|---|---|---|
| エストロゲン | 大幅に増加 | 成長期(アナゲン期)の延長 |
| プロゲステロン | 大幅に増加 | 髪の成長をサポート(間接的) |
出産後のホルモンバランスの変化
しかし、出産を終えると、胎盤が排出されるとともに、エストロゲンとプロゲステロンの分泌量は急速に元のレベルまで減少します。
この急激なホルモンバランスの変化が、産後の抜け毛、いわゆる「分娩後脱毛症」または「産後脱毛症」の主な引き金となります。
ヘアサイクルの同調化と休止期脱毛
妊娠中に成長期が延長されていた毛髪は、産後の急激なエストロゲン減少により、一斉に休止期(テロゲン期)へと移行します。
通常、毛髪はそれぞれ異なるタイミングでヘアサイクルを繰り返していますが、産後は多くの毛髪が「同調」して休止期に入るため、まとまった量の抜け毛として現れます。これが「休止期脱毛(Telogen Effluvium)」と呼ばれる状態です。
ヘアサイクルの段階
| 段階 | 期間(目安) | 特徴 |
|---|---|---|
| 成長期(アナゲン期) | 2~6年 | 毛母細胞が活発に分裂し、毛髪が伸びる時期 |
| 退行期(カダゲン期) | 約2週間 | 毛母細胞の分裂が停止し、毛球が縮小する時期 |
| 休止期(テロゲン期) | 約3~4ヶ月 | 毛髪の成長が完全に停止し、脱毛を待つ時期 |
産後の抜け毛はいつからいつまで続くのか
産後の抜け毛は、一般的に出産後2~3ヶ月頃から始まり、産後4~6ヶ月頃にピークを迎えることが多いです。これは、休止期に入った毛髪が実際に抜け落ちるまでに約3~4ヶ月かかるためです。
抜け毛の期間には個人差がありますが、多くの場合、産後6ヶ月から1年程度で自然に落ち着き、新しい毛髪が生え始めます。ただし、後述する他の要因が重なると、回復が遅れることもあります。
鉄欠乏と栄養不足が誘発する産後の抜け毛リスク
出産は母体に大きな負担をかけ、特に栄養面での要求が高まります。
分娩時の出血や、産後の授乳によって、特定の栄養素が不足しがちになり、これが抜け毛を助長する要因となることがあります。特に重要なのが鉄分です。
産後の鉄欠乏性貧血とその影響
妊娠中から鉄分の必要量は増加しますが、分娩時の出血により、さらに多くの鉄分が失われます。また、母乳を通じて赤ちゃんに鉄分を供給するため、産後の母親は鉄欠乏性貧血に陥りやすい状態にあります。
鉄分は、血液中のヘモグロビンの構成成分であり、全身に酸素を運搬する重要な役割を担っています。頭皮や毛母細胞も、健全な活動のためには十分な酸素供給が必要です。
鉄分が不足すると、毛母細胞への酸素供給が滞り、毛髪の成長が妨げられ、抜け毛につながる可能性があります。
鉄欠乏が毛髪に与える影響
| 要因 | 影響 | 結果 |
|---|---|---|
| 鉄分不足 | ヘモグロビン生成低下 | 酸素運搬能力の低下 |
| 酸素運搬能力低下 | 毛母細胞への酸素供給不足 | 毛髪の成長阻害、抜け毛増加 |
タンパク質・亜鉛・ビタミン類の不足
毛髪の主成分はケラチンというタンパク質です。そのため、タンパク質の摂取不足は、健康な毛髪の育成に直接影響します。産後は、体の回復や母乳生成のためにタンパク質の需要が高まるため、意識的な摂取が必要です。
また、亜鉛は毛髪の成長に関わる細胞分裂やタンパク質の合成に不可欠なミネラルです。不足すると毛髪の成長サイクルが乱れることがあります。
ビタミン類、特にビタミンB群(ビオチン、葉酸、B12など)、ビタミンC、ビタミンEなども、頭皮の健康維持や血行促進、毛髪の成長サポートに関与しています。
バランスの取れた食事を心がけることが、産後の抜け毛対策の基本となります。
毛髪の健康に必要な主な栄養素
| 栄養素 | 主な役割 | 多く含まれる食品例 |
|---|---|---|
| 鉄分 | 酸素運搬、毛母細胞活性化 | レバー、赤身肉、ほうれん草、ひじき |
| タンパク質 | 毛髪(ケラチン)の主成分 | 肉、魚、卵、大豆製品、乳製品 |
| 亜鉛 | 細胞分裂、タンパク質合成 | 牡蠣、牛肉、ナッツ類、チーズ |
| ビタミンB群 | 代謝促進、頭皮環境維持 | 豚肉、レバー、うなぎ、玄米 |
| ビタミンC | コラーゲン生成、鉄吸収促進 | 果物(柑橘類、キウイ)、野菜(パプリカ、ブロッコリー) |
| ビタミンE | 血行促進、抗酸化作用 | ナッツ類、植物油、アボカド |
栄養不足のサイン
抜け毛以外にも、栄養不足は以下のようなサインとして現れることがあります。これらの症状が見られる場合は、食事内容を見直したり、必要に応じて医療機関に相談することが大切です。
- 爪がもろくなる、割れやすくなる
- 肌荒れ、乾燥
- 口内炎ができやすい
- 疲れやすい、だるさが続く
- めまい、立ちくらみ(特に鉄欠乏)
睡眠不足・ストレスが頭皮血行に与える影響を科学で検証
産後の生活は、昼夜を問わない赤ちゃんの世話により、慢性的な睡眠不足に陥りがちです。また、育児のプレッシャーや生活リズムの大きな変化は、精神的なストレスの原因ともなります。
これらの要因は、自律神経やホルモンバランスを介して、頭皮環境や毛髪の成長に影響を与えることが科学的に示唆されています。
自律神経の乱れと血管収縮
睡眠不足や精神的なストレスは、交感神経を優位にします。交感神経が活発になると、血管が収縮しやすくなります。
頭皮には毛細血管が豊富に分布しており、毛母細胞に栄養と酸素を供給していますが、血管が収縮すると血行が悪化し、毛母細胞への栄養供給が滞ってしまいます。これが毛髪の成長を妨げ、抜け毛を助長する一因となります。
成長ホルモンの分泌低下
質の高い睡眠中、特に深いノンレム睡眠時には、成長ホルモンが活発に分泌されます。成長ホルモンは、体の細胞の修復や再生を促す働きがあり、毛母細胞の分裂や毛髪の成長にも関与しています。
産後の睡眠不足により、成長ホルモンの分泌が不足すると、毛髪の健やかな成長が妨げられる可能性があります。
睡眠と毛髪の関係
| 睡眠の状態 | 影響 | 毛髪への結果 |
|---|---|---|
| 質の高い睡眠 | 成長ホルモン分泌促進、副交感神経優位 | 毛母細胞活性化、血行良好 |
| 睡眠不足 | 成長ホルモン分泌抑制、交感神経優位 | 毛母細胞活動低下、血行不良 |
ストレスホルモン(コルチゾール)の影響
強いストレスを感じると、副腎皮質からコルチゾールというホルモンが分泌されます。
コルチゾールは、短期的にはストレスに対処するために必要なホルモンですが、慢性的なストレスにより過剰に分泌され続けると、免疫機能の低下や、毛髪の成長期を短縮させるなど、毛髪の成長サイクルに悪影響を与える可能性が指摘されています。
頭皮環境への影響
ストレスや睡眠不足による自律神経の乱れは、皮脂の分泌バランスを崩したり、頭皮のターンオーバーを乱したりすることもあります。
これにより、頭皮が乾燥したり、逆に脂っぽくなったり、フケやかゆみが生じやすくなるなど、頭皮環境が悪化することがあります。不健康な頭皮環境は、抜け毛を悪化させる要因となりえます。
適切なシャンプー選びや、優しい洗髪方法も、健やかな頭皮環境を保つためには重要です。
甲状腺機能異常と産後脱毛症の関連
産後の抜け毛の原因として、ホルモンバランスの変化や栄養不足、ストレスなどが一般的ですが、中には甲状腺の機能異常が隠れているケースもあります。
「産後甲状腺炎」と呼ばれる状態で、これが抜け毛の原因となることがあります。
産後甲状腺炎とは
産後甲状腺炎は、出産後の女性に見られる一過性の甲状腺機能異常です。

妊娠中は免疫系が抑制されていますが、産後にその抑制が解除されることで、自己免疫反応が起こり、甲状腺組織が攻撃されることが原因と考えられています。
典型的には、産後1~4ヶ月頃に甲状腺ホルモンが過剰になる「甲状腺機能亢進症」の時期があり、その後、産後3~8ヶ月頃に甲状腺ホルモンが不足する「甲状腺機能低下症」の時期を経て、多くは産後1年以内に自然に回復します。
甲状腺ホルモンと毛髪の関係
甲状腺ホルモンは、全身の細胞の新陳代謝を調節する重要なホルモンであり、毛母細胞の活動や毛髪の成長サイクルにも直接影響を与えます。
甲状腺機能亢進症
甲状腺ホルモンが過剰になると、全身の代謝が活発になりすぎ、毛髪の成長サイクルが短縮されることがあります。これにより、毛髪が十分に成長する前に休止期に入り、抜け毛が増えることがあります。
甲状腺機能低下症
甲状腺ホルモンが不足すると、全身の代謝が低下し、毛母細胞の活動も鈍くなります。
毛髪の成長が遅くなり、毛が細くなったり、乾燥したり、休止期にとどまる毛髪が増えて抜け毛が目立つことがあります。特に、眉毛の外側が薄くなるのは、甲状腺機能低下症の特徴的な症状の一つとも言われます。
甲状腺機能異常による毛髪への影響
| 状態 | 甲状腺ホルモン量 | 毛髪への主な影響 |
|---|---|---|
| 甲状腺機能亢進症 | 過剰 | ヘアサイクルの短縮、抜け毛増加 |
| 甲状腺機能低下症 | 不足 | 毛髪の成長遅延、毛の菲薄化・乾燥、抜け毛増加 |
産後脱毛症との見分け方と検査
産後甲状腺炎による抜け毛は、通常の産後脱毛症(分娩後脱毛症)と時期が重なるため、自己判断は難しい場合があります。
しかし、抜け毛以外に、甲状腺機能亢進症の時期には動悸、息切れ、手の震え、多汗、体重減少、イライラ感などが、甲状腺機能低下症の時期には強い倦怠感、むくみ、寒がり、便秘、抑うつ気分などが見られることがあります。
もし、産後の抜け毛が長引く場合や、上記の症状を伴う場合は、甲状腺機能の異常を疑い、医療機関(内科、内分泌科、または皮膚科)での検査を検討することが重要です。
検査は主に血液検査で行い、甲状腺ホルモン(FT3, FT4)や甲状腺刺激ホルモン(TSH)、自己抗体(抗TPO抗体、抗Tg抗体など)の値を測定します。
自宅でできる産後の抜け毛セルフ検査:コームテストとPullテスト
「最近、抜け毛が増えた気がするけど、これって普通なの?」と不安に思う方は、まず自宅で簡単にできるセルフチェックを試してみましょう。特別な道具は不要で、手軽に抜け毛の状態を確認できます。
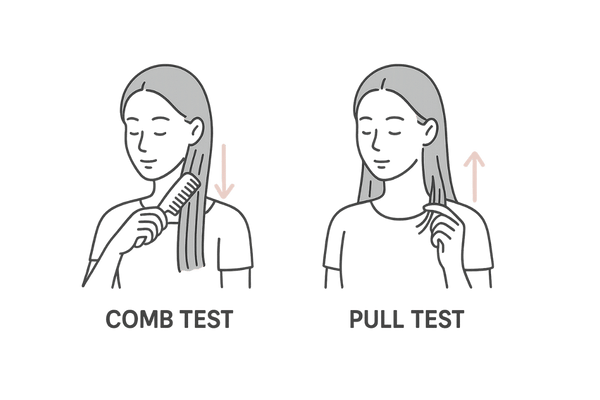
ただし、これらはあくまで目安であり、正確な診断は医療機関で行う必要があります。
コームテスト(Comb Test)
洗髪後、髪を乾かしてから行うテストです。
コームテストの実施方法
- 目の粗いコーム(櫛)を用意します。
- 頭頂部から毛先に向かって、ゆっくりと髪全体をとかします。回数は60秒間を目安にします。
- コームについた抜け毛、および床に落ちた抜け毛の本数を数えます。
一般的に、1回のコーミングで抜ける毛髪は20本程度までなら正常範囲内と考えられますが、産後の休止期脱毛のピーク時にはこれを超えることもあります。
毎回記録しておくと、抜け毛の増減の傾向を把握するのに役立ちます。
プルテスト(Pull Test / 引っ張り試験)
洗髪していない状態で行う、より簡便なテストです。
プルテストの実施方法
- 親指と人差し指、中指の3本で、毛髪の束(約50~60本程度)を根元近くで軽くつまみます。
- 毛先に向かって、ゆっくりと、一定の力で引っ張ります。強く引っ張りすぎないように注意してください。
- 指の間に残った抜け毛の本数を数えます。
- 頭部の異なる数カ所(例:前頭部、側頭部、頭頂部、後頭部)で同様に行います。
各部位で抜ける毛髪が2~3本程度までであれば、正常範囲内と考えられます。もし、毎回5本以上抜ける場合や、特定の部位だけ多く抜ける場合は、活動性の高い脱毛が起きている可能性があります。
特に、抜けた毛の毛根部分(毛球)が細くなっていたり、萎縮していたりしないかも確認してみましょう。休止期の毛根は棍棒状(クラブヘア)をしています。
セルフチェックのポイント
| チェック項目 | 確認内容 | 目安 |
|---|---|---|
| 抜け毛の本数 | コームテストやプルテストでの本数 | 急激な増加がないか、ピークを過ぎて減少傾向にあるか |
| 抜け毛の毛根 | 毛根の形状(棍棒状か、萎縮していないか) | 休止期脱毛(棍棒状)か、他の脱毛症の可能性がないか |
| 頭皮の状態 | 赤み、かゆみ、フケ、湿疹など | 頭皮環境が悪化していないか |
これらのセルフチェックは、あくまで自身の状態を客観的に把握するための一助です。結果に一喜一憂せず、抜け毛が続く、あるいは他の症状がある場合は、早めに専門医に相談しましょう。
クリニックで受ける血液検査・フェリチン測定でわかる隠れ貧血
産後の抜け毛が長引く場合や、疲労感、めまいなどの症状を伴う場合、栄養状態、特に鉄分の不足が関係している可能性があります。
通常の健康診断で行われる貧血検査(ヘモグロビン値など)では正常でも、体内に貯蔵されている鉄分(貯蔵鉄)が不足している「隠れ貧血(潜在性鉄欠乏症)」の状態であることがあります。
これを調べるために、クリニックでは詳細な血液検査を行います。
血液検査で調べる項目
産後の抜け毛の原因を探るための血液検査では、主に以下の項目をチェックします。
| 血算(CBC) | 赤血球数、ヘモグロビン(Hb)、ヘマトクリット(Ht)などを測定し、一般的な貧血の有無を確認します |
|---|---|
| 血清鉄(Fe | 血液中の鉄分の量を直接測定します。日内変動や食事の影響を受けやすいという側面があります。 |
| フェリチン(Ferritin) | 体内に貯蔵されている鉄分の量を反映するタンパク質です。フェリチン値は、ヘモグロビン値が正常でも低下していることがあり、「隠れ貧血」の診断に非常に重要です。毛髪の健康には、ある程度の貯蔵鉄が必要と考えられています。 |
| 総鉄結合能(TIBC)または不飽和鉄結合能(UIBC) | 血液中で鉄と結合できるタンパク質(トランスフェリン)の総量や、まだ鉄と結合していない量を測定します。鉄欠乏状態では、体はより多くの鉄を取り込もうとするため、これらの値は上昇する傾向があります。 |
| 甲状腺ホルモン(TSH, FT3, FT4) | 前述の通り、甲状腺機能異常が抜け毛の原因となることがあるため、これらのホルモン値も測定します。 |
| その他 | 必要に応じて、亜鉛やビタミンB12、葉酸などの栄養素、自己免疫疾患に関連する抗体などを調べることもあります。 |
フェリチン測定の重要性
特に注目すべきは「フェリチン」の値です。フェリチンは、鉄を貯蔵する役割を持つタンパク質で、その血中濃度は体内の貯蔵鉄量とよく相関します。
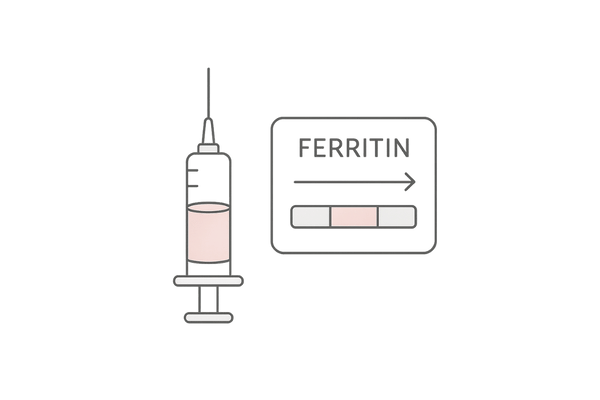
ヘモグロビン値が基準範囲内であっても、フェリチン値が低い場合は、体内の鉄ストックが枯渇しかけている「隠れ貧血」の状態を示唆します。 毛髪の成長には多くのエネルギーと栄養素が必要であり、鉄はその中でも重要な役割を果たします。
フェリチン値が低い状態では、生命維持に不可欠な臓器への鉄供給が優先され、毛髪のような末端組織への供給が後回しになりがちです。
そのため、フェリチン値が一定レベル以下になると、抜け毛が増えたり、新しい髪が生えにくくなったりすると考えられています。
貧血関連検査の目安
| 検査項目 | 鉄欠乏状態での傾向 | 意義 |
|---|---|---|
| ヘモグロビン (Hb) | 低下(進行した場合) | 一般的な貧血の指標 |
| 血清鉄 (Fe) | 低下 | 血液中の鉄量(変動あり) |
| フェリチン | 低下 | 貯蔵鉄量の指標(隠れ貧血の診断に重要) |
| TIBC / UIBC | 上昇 | 鉄と結合する能力(鉄不足で上昇) |
血液検査の結果は、基準値だけでなく、個々の患者さんの状態や症状、他の検査結果と合わせて総合的に判断します。フェリチン値が低い場合は、鉄分の補給(食事指導や鉄剤処方など)が必要となることがあります。
マイクロスコープ画像診断で産後の抜け毛パターンを可視化
抜け毛や薄毛の状態をより詳しく把握するために、クリニックではマイクロスコープ(ダーモスコープやトリコスコープとも呼ばれる)を用いた頭皮・毛髪の観察を行います。
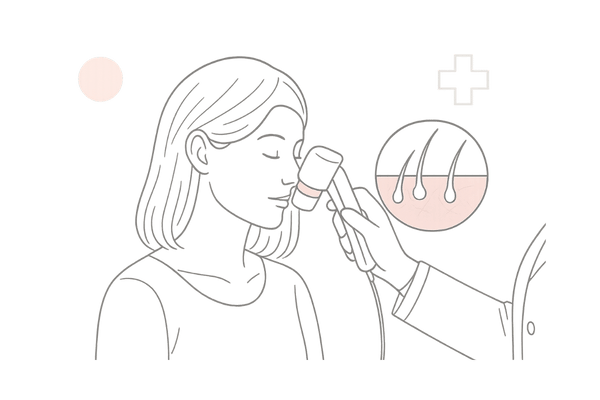
これにより、肉眼では見えない頭皮の状態や毛穴、毛髪の太さ、密度などを詳細に確認でき、産後の抜け毛の状態や他の脱毛症との鑑別に役立ちます。
マイクロスコープで何がわかるか
マイクロスコープを用いることで、以下のような情報を得ることができます。
| 頭皮の色や状態 | 健康な頭皮は青白い色をしていますが、炎症があると赤みが見られたり、血行不良だと黄色っぽく見えたりします。乾燥、皮脂の過剰、毛穴の詰まりなども観察できます。 |
|---|---|
| 毛穴の状態 | 一つの毛穴から生えている毛髪の本数(通常2~3本)、毛穴の周囲の角質や汚れの状態を確認します。 |
| 毛髪の太さと密度 | 毛髪の太さにばらつきがないか、細い毛(軟毛)が増えていないか、全体的な毛髪密度が低下していないかを評価します。産後脱毛症では、全体的に毛髪密度が低下することが多いですが、毛髪の太さ自体は比較的保たれている傾向があります。 |
| 毛髪の形状異常 | 切れ毛や、特定の形状を示す毛髪(例:感嘆符毛 – 円形脱毛症を示唆)がないかを確認します。 |
| 血管のパター | 頭皮の微細な血管の状態を観察し、炎症や血行の状態を推測します。 |
産後脱毛症におけるマイクロスコープ所見の特徴
典型的な産後の休止期脱毛症の場合、マイクロスコープでは以下のような所見が見られることが多いです。
- 全体的な毛髪密度の低下
- 毛髪の太さのばらつきは比較的少ない
- 休止期毛(先端が棍棒状の毛)の割合の増加
- 頭皮の炎症所見は通常軽度か認めない
- 毛穴の消失や瘢痕化は見られない
ただし、ストレスや栄養不足、不適切なヘアケアなどにより頭皮環境が悪化している場合は、赤みやフケ、皮脂の過剰などが同時に観察されることもあります。
また、びまん性脱毛(広範囲にわたる脱毛)を引き起こす他の疾患、例えば女性型脱毛症(FAGA/FPHL)や円形脱毛症などとの鑑別にも、マイクロスコープ所見は重要な情報を提供します。
マイクロスコープ診断のポイント
| 観察項目 | 産後脱毛症(典型的) | 他の脱毛症との比較 |
|---|---|---|
| 毛髪密度 | 全体的に低下 | FAGAでは頭頂部中心、円形脱毛症では境界明瞭な脱毛斑 |
| 毛髪の太さ | 比較的均一 | FAGAでは軟毛化(細い毛)が目立つ |
| 毛根・毛穴 | 休止期毛増加、毛穴は正常 | 円形脱毛症では感嘆符毛、毛穴の消失(瘢痕性脱毛症) |
| 頭皮の状態 | 通常は軽度変化 | 脂漏性皮膚炎では強い赤み・フケ、接触皮膚炎では湿疹 |
マイクロスコープによる診断は、視覚的に状態を把握できるため、患者さん自身の理解を深める助けにもなります。医師はこれらの所見と問診、血液検査などの結果を総合して、診断と適切な対策・治療方針の決定を行います。
遺伝子検査
近年、遺伝子検査技術の進歩により、個人の遺伝的な体質や特定の疾患へのかかりやすさなどを調べることが可能になってきました。薄毛・脱毛症の分野においても、遺伝子検査が用いられることがあります。
遺伝子検査でわかること
薄毛に関連する遺伝子検査では、主に以下のような情報を得ます。
男性型および女性型脱毛症(AGA/FAGA)のリスク
男性ホルモン(アンドロゲン)に対する感受性や、毛髪の成長に関わる遺伝子のタイプを調べ、将来的な薄毛の進行しやすさを評価します。
特定の栄養素の代謝や吸収に関連する遺伝子
例えば、鉄や亜鉛、特定のビタミンの代謝に関わる遺伝子のタイプを調べ、栄養素の吸収効率や必要量の個人差を知る手がかりとします。
円形脱毛症などの自己免疫疾患のリスク
免疫系の働きに関連する遺伝子(HLAなど)を調べ、自己免疫性の脱毛症へのかかりやすさを評価します。
産後脱毛症における遺伝子検査の位置づけ
前述の通り、産後脱毛症の主たる原因は出産に伴うホルモン変動です。そのため、産後の抜け毛が気になるという理由だけで、遺伝子検査を積極的に推奨することは稀です。
しかし、以下のようなケースでは、遺伝子検査が検討される可能性もゼロではありません。
- 産後の抜け毛が予想以上に長引いている、または回復が非常に遅い場合。
- 家族(特に母親や姉妹)に若くして薄毛になった人がいるなど、遺伝的な素因が疑われる場合。
- 産後脱毛症だけでなく、女性型脱毛症(FAGA/FPHL)の合併が疑われる場合。
このような場合、遺伝子検査によってFAGAのリスクが高いことがわかれば、産後脱毛症が落ち着いた後の長期的なヘアケア方針や、早期のFAGA対策を検討する上での参考情報となる可能性があります。
よくある質問
- 産後の抜け毛はいつ頃ピークを迎えますか?
-
一般的に、産後4ヶ月から6ヶ月頃に抜け毛の量が最も多くなる方が多いです。
これは、妊娠中に休止期に入るのを遅らせていた毛髪が、出産後のホルモン変化により一斉に休止期に入り、その約3~4ヶ月後に抜け落ちるためです。ただし、個人差があります。
- 抜け毛がひどいのですが、シャンプーは毎日しても大丈夫ですか?
-
はい、頭皮を清潔に保つことは重要ですので、基本的には毎日シャンプーしても問題ありません。ただし、ゴシゴシ強く洗うのは避け、指の腹で優しくマッサージするように洗いましょう。
洗浄力の強すぎるシャンプーや、爪を立てて洗うことは頭皮への刺激となり、抜け毛を悪化させる可能性があるので注意が必要です。低刺激性のアミノ酸系シャンプーなどを選ぶのも良いでしょう。
- 産後の抜け毛はどのくらいで治まりますか? 病院に行く目安は?
-
多くの場合、産後6ヶ月から1年程度で自然に抜け毛は落ち着き、新しい髪が生え始めます。
しかし、産後1年以上経っても抜け毛が減らない、あるいは薄毛が進行しているように感じる場合は、他の原因(栄養不足、甲状腺疾患、女性型脱毛症など)が隠れている可能性もあります。
また、抜け毛以外に強い疲労感、体調不良、頭皮のかゆみや湿疹などを伴う場合も、一度皮膚科専門医に相談することをお勧めします。
- 食事で気をつけることはありますか?
-
バランスの取れた食事が基本です。
特に、毛髪の主成分であるタンパク質(肉、魚、卵、大豆製品)、血液の材料となり毛母細胞への酸素供給に関わる鉄分(レバー、赤身肉、ほうれん草)、毛髪の成長に必要な亜鉛(牡蠣、牛肉、ナッツ類)、頭皮環境を整えるビタミン類(ビタミンB群、C、Eなど)を意識して摂取することが大切です。
授乳中は特に栄養要求量が増えるため、無理なダイエットは避け、しっかりと栄養を摂りましょう。
産後の抜け毛の原因やご自身の状態についてご理解いただけましたでしょうか。抜け毛の治療法や予防策についても知りたい方は、以下の特集記事におすすみください。
参考文献
GALAL, Sara Ahmed; EL-SAYED, Sawsan Khalifa; HENIDY, Manar Mohamed Hasan. Postpartum Telogen Effluvium Unmasking Additional Latent Hair Loss Disorders. The Journal of Clinical and Aesthetic Dermatology, 2024, 17.5: 15.
HERSKOVITZ, Ingrid; TOSTI, Antonella. Female pattern hair loss. International Journal of Endocrinology and Metabolism, 2013, 11.4: e9860.
BRENNER, Fabiane Mulinari; OLDONI, Carolina. Telogen effluvium x female pattern hair loss: is there correlation?. Anais brasileiros de dermatologia, 2019, 94.4: 486-487.
SHRIVASTAVA, Shyam Behari. Diffuse hair loss in an adult female: approach to diagnosis and management. Indian Journal of Dermatology, Venereology and Leprology, 2009, 75: 20.
CAMACHO-MARTINEZ, Francisco M. Hair loss in women. In: Seminars in cutaneous medicine and surgery. No longer published by Elsevier, 2009. p. 19-32.
FABBROCINI, G., et al. Female pattern hair loss: A clinical, pathophysiologic, and therapeutic review. International journal of women’s dermatology, 2018, 4.4: 203-211.
SINGAL, Archana; SONTHALIA, Sidharth; VERMA, Prashant. Female pattern hair loss. Indian Journal of Dermatology, Venereology and Leprology, 2013, 79: 626.
GIZLENTI, S.; EKMEKCI, T. R. The changes in the hair cycle during gestation and the post‐partum period. Journal of the European Academy of Dermatology and Venereology, 2014, 28.7: 878-881.
ANSARI, K., et al. Investigating the prevalence of postpartum hair loss and its associated risk factors: a cross-sectional study. Iranian Journal of Dermatology, 2021, 24.4: 295-299.
ANZELC, Madison J.; BECHTEL, Mark A. Considerations for cutaneous physiologic changes of pregnancy that fail to resolve postpartum. International journal of dermatology, 2023, 62.2: 190-196.
産後の抜け毛の関連記事





