ある日突然、髪の変化に気づき、不安を抱えていませんか?特に女性にとって、薄毛の悩みは深刻です。その原因の一つに「毛孔性扁平苔癬(もうこうせいへんぺいたいせん)性脱毛症」という病気があります。
この病気は、毛穴の周りに炎症が起こり、最終的には毛が再生しなくなる瘢痕性脱毛症の一種です。
 Dr.小林智子
Dr.小林智子この記事では、なぜこの病気が起こるのか、そしてどのように診断されるのか、その原因と検査方法について詳しく解説します。
なぜ私なの?毛孔性扁平苔癬性脱毛症、その背景に迫る
毛孔性扁平苔癬性脱毛症は、頭皮の毛包(毛を作り出す組織)が炎症によって破壊され、瘢痕組織に置き換わることで永久的な脱毛を引き起こす病気です。特に頭頂部や前頭部に症状が現れやすく、進行すると脱毛斑が拡大していきます。
患者さんにとっては、見た目の変化だけでなく、精神的な負担も大きい疾患です。「なぜ自分が?」という疑問や不安を感じるのは当然のことです。
このセクションでは、この病気の基本的な特徴と、患者さんが直面する悩みについて触れていきます。
毛孔性扁平苔癬(もうこうせいへんぺいたいせん)性脱毛症とは

毛孔性扁平苔癬性脱毛症は、リンパ球という白血球の一種が、自身の毛包を誤って攻撃してしまうことで発症すると考えられています。毛包が攻撃されると、その周囲に炎症が生じ、毛が抜け落ちてしまいます。
初期には、毛穴の周りに赤みや細かいフケのようなもの(鱗屑)が見られたり、かゆみを感じたりすることがあります。炎症が長く続くと、毛包は破壊され、再生能力を失ってしまいます。
これが瘢痕化であり、瘢痕性脱毛症と呼ばれるゆえんです。
瘢痕性脱毛症としての位置づけ
脱毛症には様々な種類がありますが、大きく「瘢痕性脱毛症」と「非瘢痕性脱毛症」に分けられます。非瘢痕性脱毛症の代表である円形脱毛症などは、毛包自体は残っているため、治療によって毛髪の再生が期待できます。
一方、毛孔性扁平苔癬を含む瘢痕性脱毛症では、毛包が破壊されてしまうため、一度失われた毛髪の再生は極めて困難です。そのため、早期に診断し、炎症を抑えて病気の進行を止めることが非常に重要になります。
瘢痕性脱毛症の主な種類
| 脱毛症の種類 | 主な特徴 | 炎症の主体 |
|---|---|---|
| 毛孔性扁平苔癬 | 毛包周囲のリンパ球浸潤、瘢痕化 | リンパ球 |
| ディスコイドループスエリテマトーデス (DLE) | 鱗屑、毛孔角栓、萎縮性の瘢痕 | リンパ球 |
| 前頭部線維化性脱毛症 (FFA) | 前頭部の生え際の後退、眉毛の脱毛 | リンパ球 |
身体からのSOS?免疫システムの関与とは
毛孔性扁平苔癬性脱毛症の発症には、免疫システムの異常が深く関わっていると考えられています。私たちの身体は、外部からの異物(細菌やウイルスなど)を攻撃して身を守る「免疫」という仕組みを持っています。
しかし、何らかの原因でこの免疫システムが自分自身の正常な細胞や組織を攻撃してしまうことがあります。これを自己免疫反応と呼びます。
自己免疫反応の可能性
毛孔性扁平苔癬では、免疫細胞であるTリンパ球が、毛包の特定の部分を異物と誤認し、攻撃を仕掛けることで炎症が引き起こされると考えられています。この自己免疫反応が持続することで、毛包は徐々に破壊され、瘢痕組織に置き換わってしまいます。
なぜ自己免疫反応が起こるのか、その詳細な引き金はまだ完全には解明されていませんが、遺伝的な要因や環境的な要因が複雑に絡み合っていると推測されています。
免疫細胞による毛包への攻撃
毛包は、毛髪を産生するだけでなく、免疫学的に特殊な部位でもあります。
通常、毛包は免疫システムからの攻撃を受けにくい「免疫寛容」という状態にありますが、このバランスが崩れると、毛孔性扁平苔癬のような自己免疫性の脱毛症が発症する可能性があります。
攻撃対象となる毛包の具体的な成分については、現在も研究が進められています。
Tリンパ球の役割
Tリンパ球は、免疫反応において中心的な役割を担う細胞です。毛孔性扁平苔癬の病変部では、特にCD8陽性Tリンパ球という種類の細胞が毛包周囲に集まっていることが確認されています。
これらのTリンパ球がサイトカインという炎症を引き起こす物質を放出し、毛包細胞を傷つけることで、脱毛が進行すると考えられています。
関連が指摘される自己免疫疾患
毛孔性扁平苔癬の患者さんの中には、他の自己免疫疾患を合併している場合があることも報告されています。これは、免疫システムの異常が全身的に影響を及ぼす可能性を示唆しています。
| 自己免疫疾患の例 | 主な症状 | 関連性 |
|---|---|---|
| 橋本病(慢性甲状腺炎) | 甲状腺機能低下、倦怠感 | 一部で合併報告あり |
| 尋常性白斑 | 皮膚の色素脱失 | 合併の可能性 |
| 全身性エリテマトーデス (SLE) | 多臓器の炎症 | 稀に合併 |
もしかして遺伝?気になる家族との関連性
「この病気は遺伝するのでしょうか?」という質問は、患者さんやそのご家族からよく寄せられます。現在のところ、毛孔性扁平苔癬性脱毛症が単純な遺伝形式をとるという証拠はありません。
しかし、遺伝的な素因が発症のしやすさに関与している可能性は否定できません。
遺伝的要因の可能性
特定の遺伝子が直接毛孔性扁平苔癬を引き起こすわけではありませんが、免疫システムの働きを調整する遺伝子の個人差(遺伝子多型)が、発症リスクに影響を与える可能性が考えられています。
例えば、特定のHLA(ヒト白血球抗原)タイプを持つ人が、そうでない人に比べて発症しやすいといった報告も一部にはありますが、まだ確定的なものではありません。
家族内発生の報告例
非常に稀ではありますが、家族内(親子や兄弟姉妹)で毛孔性扁平苔癬(もうこうせいへんぺいたいせん)性脱毛症を発症したという報告も存在します。
これは、何らかの遺伝的背景が共通している可能性を示唆しますが、同じ遺伝的素因を持っていても必ず発症するわけではなく、環境要因なども複雑に関与すると考えられます。
遺伝子研究の現状
毛孔性扁平苔癬の発症に関わる遺伝子を特定するための研究は続けられていますが、まだ決定的なものは見つかっていません。
多くの遺伝子が少しずつ影響し合い、そこに環境要因が加わることで発症に至る「多因子疾患」である可能性が高いと考えられています。
- 特定のHLAタイプとの関連研究
- 免疫関連遺伝子の多型解析
お薬や生活習慣は影響する?考えられる誘因
毛孔性扁平苔癬性脱毛症の直接的な原因はまだ不明な点が多いですが、発症の引き金となったり、症状を悪化させたりする可能性のある要因がいくつか考えられています。
これらには、特定の薬剤、金属アレルギー、そして生活習慣などが含まれます。
薬剤性の可能性
一部の薬剤が、扁平苔癬(皮膚や粘膜にできるタイプ)や毛孔性扁平苔癬様の皮疹を引き起こすことが知られています。これらの薬剤を中止することで症状が改善する場合もありますが、必ずしも全てのケースで薬剤が原因とは限りません。
もし、新しい薬を飲み始めてから脱毛が気になりだした場合は、自己判断で中止せず、必ず医師に相談してください。
関連が疑われる薬剤の例
| 薬剤の種類 | 代表的な薬剤名(例) | 考えられる機序 |
|---|---|---|
| 降圧薬(ACE阻害薬、β遮断薬など) | カプトプリル、アテノロール | 免疫反応の変化 |
| 非ステロイド性抗炎症薬 (NSAIDs) | イブプロフェン、ナプロキセン | アレルギー反応、免疫反応 |
| 抗マラリア薬 | ヒドロキシクロロキン | 詳細は不明 |
金属アレルギーとの関連
歯科治療で使用される金属や、アクセサリーに含まれる金属に対するアレルギー反応が、扁平苔癬の発症に関与するという報告があります。特に口腔扁平苔癬では、歯科金属の除去によって症状が改善するケースが見られます。
毛孔性扁平苔癬との直接的な関連はまだ明確ではありませんが、全身的なアレルギー反応が免疫システムに影響を与える可能性は考慮されます。
生活習慣の乱れ(ストレス、睡眠不足など)の影響
ストレス、睡眠不足、不規則な食生活といった生活習慣の乱れは、免疫機能の低下やバランスの乱れを引き起こす可能性があります。
これらが毛孔性扁平苔癬の直接的な原因となるわけではありませんが、症状を悪化させたり、治療効果を妨げたりする要因となることは考えられます。心身の健康を保つことは、あらゆる病気の予防と管理において重要です。
更年期と女性ホルモンの影響
毛孔性扁平苔癬(もうこうせいへんぺいたいせん)性脱毛症は、特に40代から60代の中年女性に多く見られる傾向があります。この時期は、閉経に伴い女性ホルモン(エストロゲン)の分泌が急激に減少する更年期と重なります。
女性ホルモンの変動が免疫システムや毛包の環境に何らかの影響を与え、発症の一因となっている可能性が指摘されています。
中年女性とホルモンバランス
エストロゲンには、皮膚のコラーゲン産生を促したり、毛髪の成長期を維持したりする働きがあります。更年期に入りエストロゲンが減少すると、皮膚の乾燥や菲薄化、毛髪の質の変化などが起こりやすくなります。
こうした変化が、毛孔性扁平苔癬の発症しやすい素地を作っているのかもしれません。しかし、ホルモン補充療法が毛孔性扁平苔癬の治療に有効であるという明確なエビデンスは、現時点ではありません。
原因がはっきりしないことも…それでも前向きに

これまで述べてきたように、毛孔性扁平苔癬性脱毛症の発症には、免疫システムの異常、遺伝的素因、薬剤、生活習慣など、様々な要因が関与している可能性が考えられています。
しかし、多くの患者さんにおいて、これらの要因を特定できない、いわゆる「原因不明」のケースが少なくありません。
原因不明のケースが多い現状
毛孔性扁平苔癬は、その発症の仕組みが完全に解明されていないため、なぜ特定の個人に発症するのか、明確な答えを出すことが難しいのが現状です。複数の要因が複雑に絡み合い、ある閾値を超えたときに発症するという考え方が一般的です。
原因がはっきりしないことは、患者さんにとって大きな不安要素となるかもしれませんが、原因究明に向けた研究は世界中で続けられています。
複数の要因が絡み合っている可能性
例えば、もともと遺伝的に免疫反応が起こりやすい体質の方が、何らかの薬剤の使用や強いストレス、あるいはウイルス感染などをきっかけとして免疫バランスを崩し、毛包に対する自己免疫反応が始まってしまう、といったシナリオが考えられます。
このように、単一の原因ではなく、複数の「引き金」が重なることで発症に至る可能性を理解することが大切です。
診断と適切な対処の重要性
原因が特定できなくても、あるいは原因が複雑であっても、悲観的になる必要はありません。重要なのは、早期に正確な診断を受け、病気の進行を抑えるための適切な対処を開始することです。
毛孔性扁平苔癬は瘢痕性脱毛症であり、放置すると永久的な脱毛につながるため、専門医による診断と治療計画が不可欠です。原因が不明な場合でも、炎症をコントロールし、症状の進行を遅らせる治療法は存在します。
「どうやってわかるの?」診断までの道のり
「この脱毛は毛孔性扁平苔癬なのだろうか?」と不安に思ったら、まずは皮膚科専門医に相談することが第一歩です。毛孔性扁平苔癬性脱毛症の診断は、他の脱毛症との鑑別が重要であり、いくつかの検査を組み合わせて総合的に判断します。
早期発見・早期診断の意義
毛孔性扁平苔癬は、炎症が進行すると毛包が破壊され、永久的な脱毛に至る瘢痕性脱毛症です。そのため、できるだけ早い段階で診断を確定し、炎症を抑える治療を開始することが、毛髪の喪失を最小限に食い止めるために極めて重要です。
初期症状に気づいたら、自己判断せずに専門医の診察を受けましょう。
診断に関わる専門医
| 専門分野 | 役割 | 連携の重要性 |
|---|---|---|
| 皮膚科専門医 | 問診、視診、ダーモスコピー、皮膚生検の実施と診断 | 中心的な役割 |
| 病理専門医 | 皮膚生検の組織標本の詳細な診断 | 確定診断に貢献 |
| (必要に応じて)リウマチ・膠原病専門医 | 自己免疫疾患の合併が疑われる場合の評価 | 全身的な視点 |
診断に至るまでの一般的な流れ
診断は、丁寧な問診から始まり、視診、ダーモスコピー検査、そして確定診断のための皮膚生検へと進むのが一般的です。血液検査は、他の疾患との鑑別や全身状態の把握のために行われることがあります。
- 問診(症状、既往歴、家族歴、薬剤使用歴など)
- 視診・触診(脱毛範囲、毛穴の状態、炎症所見の確認)
- ダーモスコピー検査(毛孔の状態を拡大して観察)
- 皮膚生検(病変部の一部を採取し、病理組織学的に診断)
- 血液検査(全身状態の評価、関連疾患のスクリーニング)
詳しく見る、触れて確かめる。専門医の診察ステップ
皮膚科専門医による診察は、毛孔性扁平苔癬性脱毛症の診断において非常に重要です。医師は、患者さんの話を丁寧に聞き、頭皮の状態を詳細に観察することで、診断の手がかりを得ます。
問診の重要性
問診では、いつから脱毛が始まったか、どのような症状(かゆみ、痛み、紅斑、フケのような鱗屑など)があるか、進行の速さ、他に気になる症状がないかなどを詳しく伺います。
また、過去にかかった病気(既往歴)、ご家族に同じような症状の方がいないか(家族歴)、現在使用しているお薬やサプリメントについても確認します。これらの情報は、診断だけでなく、治療方針を決定する上でも大切な手がかりとなります。
問診で確認する主な内容
- 初発時期と経過
- 自覚症状(かゆみ、痛み、灼熱感など)
- 脱毛の範囲とパターン
- 既往歴(特に自己免疫疾患、アレルギー)
- 薬剤・サプリメントの使用状況
- 生活習慣(ストレス、睡眠など)
視診と触診
視診では、脱毛の範囲、パターン、毛髪の密度、毛穴の状態などを詳細に観察します。毛孔性扁平苔癬に特徴的な所見としては、毛孔周囲の紅斑(赤み)、毛孔を取り囲むような鱗屑(細かいフケ)、毛孔の消失などがあります。
触診では、頭皮の硬さや炎症の程度を確認します。特に、前頭部の生え際が後退する前頭部線維化脱毛症(FFA)は、毛孔性扁平苔癬の一亜型と考えられており、その鑑別も重要です。
前頭部線維化脱毛症(FFA)との比較
| 所見 | 毛孔性扁平苔癬(典型的) | 前頭部線維化脱毛症(FFA) |
|---|---|---|
| 好発部位 | 頭頂部、側頭部などまだらに | 前頭部の生え際、側頭部の生え際、眉毛 |
| 脱毛のパターン | 不規則な脱毛斑 | 帯状の生え際後退 |
| 自覚症状 | かゆみ、痛み、灼熱感など | かゆみ、痛みは軽度または無症状のことも |
FFAも毛孔性扁平苔癬と同様に瘢痕性脱毛症であり、早期の対応が求められます。
毛穴を拡大してチェック!ダーモスコピー検査でわかること
ダーモスコピーは、ダーモスコープという特殊な拡大鏡と光源を用いて、皮膚の表面や浅い部分の構造を詳細に観察する検査です。
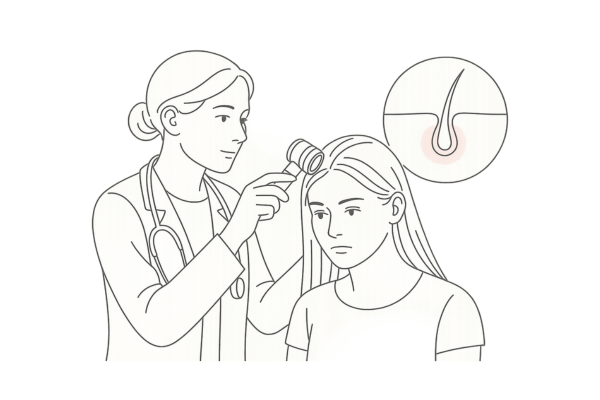
痛みや侵襲がなく、その場で結果がわかるため、毛孔性扁平苔癬(もうこうせいへんぺいたいせん)性脱毛症の診断において非常に有用なツールとなっています。
ダーモスコピーとは
ダーモスコープを使用すると、肉眼では捉えきれない毛穴の周りの微細な変化や、血管のパターン、色素沈着などを観察できます。これにより、毛孔性扁平苔癬に特徴的な所見を見つけ出し、他の脱毛症との鑑別診断に役立てます。
検査は短時間で済み、患者さんの負担もありません。
毛孔性扁平苔癬で観察される所見
毛孔性扁平苔癬のダーモスコピー所見には、以下のような特徴的なものがあります。これらの所見を総合的に評価することで、診断の精度を高めます。
ダーモスコピーによる主な観察ポイント
| 所見 | 説明 |
|---|---|
| 毛孔周囲の紅斑 | 毛穴の周りが赤くなっている状態。炎症を示唆します。 |
| 毛孔周囲の鱗屑(Perifollicular scaling) | 毛穴を取り囲むように細かいフケが付着している状態。 |
| 毛孔の消失(Loss of follicular openings) | 毛穴そのものが見えなくなっている状態。瘢痕化のサインです。 |
| 白色瘢痕領域(White patches) | 毛包が破壊され、白い瘢痕組織に置き換わった領域。 |
| 毛幹のバリエーション | 細い毛や途中で折れた毛などが見られることもあります。 |
非侵襲的な検査の利点
ダーモスコピー検査の最大の利点は、皮膚を切ったり傷つけたりすることなく、詳細な情報が得られる点です。これにより、診断の初期段階で病気の活動性や進行度をある程度把握することが可能になります。
また、治療効果の判定や経過観察にも活用されます。
診断を確実にするために。皮膚生検とその流れ
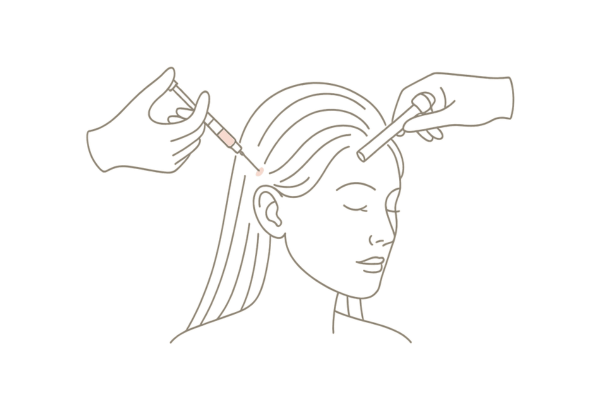
視診やダーモスコピー検査で毛孔性扁平苔癬性脱毛症が強く疑われる場合、診断を確定するために皮膚生検を行います。皮膚生検は、病変部の一部を採取し、顕微鏡で詳細に調べる病理組織学的検査です。
これにより、他の類似した症状を示す脱毛症との鑑別が可能になります。
皮膚生検の必要性
毛孔性扁平苔癬は瘢痕性脱毛症であり、毛包が破壊されると毛髪の再生は期待できません。そのため、正確な診断に基づいて早期に治療を開始することが非常に重要です。
皮膚生検は、炎症の程度や種類、毛包の状態を直接確認できるため、確定診断に不可欠な検査と言えます。特に、治療方針を決定する上で、病気の活動性を評価するのに役立ちます。
皮膚生検でわかること
- 炎症細胞の種類と分布(リンパ球浸潤のパターン)
- 毛包周囲の線維化(瘢痕化)の程度
- 毛包構造の破壊の有無
- 他の脱毛症(例:円形脱毛症、脂漏性皮膚炎に伴う脱毛など)との鑑別
皮膚生検の手順
皮膚生検は、局所麻酔下で行う比較的簡単な手技です。通常、直径数ミリ程度の小さな皮膚組織を採取します。採取部位は、縫合するか、自然に治癒するのを待ちます。傷跡は残りますが、通常は目立たない程度です。
皮膚生検の一般的な流れ
| 手順 | 内容 | 所要時間(目安) |
|---|---|---|
| 1. 説明と同意 | 医師から検査の必要性、方法、リスクなどについて説明を受け、同意します。 | 10-15分 |
| 2. 部位の決定と消毒 | 病変の活動性が高いと考えられる部位を選び、消毒します。 | 5分 |
| 3. 局所麻酔 | 細い針で麻酔薬を注射します。少しチクッとした痛みがあります。 | 5分 |
| 4. 皮膚組織の採取 | パンチという専用の器具やメスを用いて、小さな皮膚片を採取します。 | 5-10分 |
| 5. 止血と処置 | 出血を確認し、必要に応じて縫合したり、圧迫止血したりします。軟膏を塗布し、ガーゼで保護します。 | 5-10分 |
採取した組織は、病理検査室で処理され、数日から2週間程度で結果が出ます。
病理組織学的所見
毛孔性扁平苔癬の病理組織像では、毛包の峡部から漏斗部にかけて、リンパ球を主体とする炎症細胞が密に浸潤しているのが特徴です。
また、毛包上皮細胞の液状変性(細胞がダメージを受けて水っぽくなる変化)や、毛包周囲の線維化(コラーゲン線維が増えることによる硬化)が見られます。進行すると、毛包構造は破壊され、瘢痕組織に置き換わります。
この瘢痕化が永久脱毛の原因となります。
他の病気じゃない?血液検査で調べること
毛孔性扁平苔癬性脱毛症の診断において、血液検査は補助的な役割を果たします。
直接的に毛孔性扁平苔癬を診断する項目はありませんが、全身状態の把握や、他の病気(特に自己免疫疾患)との鑑別、合併症の確認のために行われることがあります。
血液検査の目的
血液検査を行う主な目的は以下の通りです。
- 全身的な炎症反応の有無(CRP、赤沈など)
- 貧血や肝機能、腎機能などの一般的な健康状態の確認
- 甲状腺機能異常(橋本病など、自己免疫性甲状腺疾患の合併を考慮)
- 自己抗体の有無(抗核抗体など、他の膠原病や自己免疫疾患のスクリーニング)
- 薬剤による副作用のモニタリング(治療薬を使用する場合)
血液検査で確認する項目例
| 検査項目 | 調べる内容 | 毛孔性扁平苔癬との関連 |
|---|---|---|
| 血算(白血球、赤血球、血小板) | 貧血の有無、炎症の指標 | 全身状態の把握 |
| CRP、赤沈 | 体内の炎症の程度 | 炎症性疾患の活動性の参考に |
| 肝機能・腎機能検査 | 肝臓や腎臓の働き | 薬剤選択や副作用チェック |
| 甲状腺ホルモン・自己抗体 | 甲状腺機能、自己免疫性甲状腺疾患の有無 | 合併の可能性があるため |
| 抗核抗体など | 他の自己免疫疾患の可能性 | 鑑別診断、合併症の確認 |
全身状態の把握と合併症の確認
毛孔性扁平苔癬(もうこうせいへんぺいたいせん)性脱毛症の患者さんの中には、他の自己免疫疾患を合併している方がいることが知られています。例えば、甲状腺疾患(橋本病など)や尋常性白斑などです。
血液検査によってこれらの疾患の兆候がないかを確認し、必要であれば専門的な検査や治療につなげることが大切です。また、治療薬によっては定期的な血液検査で副作用をチェックする必要もあります。
よくある質問
毛孔性扁平苔癬性脱毛症の原因や検査について、患者さんからよくいただくご質問とその回答をまとめました。
- 毛孔性扁平苔癬は治りますか?
-
残念ながら、毛孔性扁平苔癬は毛包が破壊されて瘢痕化する病気のため、一度失われた毛髪が完全に元通りに再生することは難しいのが現状です。
しかし、早期に診断し、適切な治療を行うことで、炎症を抑え、病気の進行を遅らせ、さらなる脱毛を防ぐことを目指します。症状が落ち着けば、脱毛の範囲が広がるのを食い止めることは可能です。
- 治療にはステロイドを使いますか?
-
はい、毛孔性扁平苔癬の治療では、炎症を抑えるためにステロイドを使用することが一般的です。症状の範囲や程度に応じて、ステロイドの外用薬(塗り薬)や局所注射、場合によっては内服薬を用いることもあります。
医師が患者さんの状態を慎重に評価し、適切な治療法を選択します。ステロイド以外の治療選択肢としては、免疫抑制薬の外用や内服などがあります。
- 食生活で気をつけることはありますか?
-
現時点で、特定の食品が毛孔性扁平苔癬を良くしたり悪化させたりするという明確な科学的根拠はありません。しかし、バランスの取れた食事を心がけ、健康な体を維持することは、免疫機能を正常に保つ上で重要です。
抗炎症作用が期待される食品(青魚、緑黄色野菜、ナッツ類など)を積極的に摂り、加工食品や糖質の多い食事を控えることは、一般的な健康増進にもつながります。
- かゆみが強いのですが、どうすればよいですか?
-
毛孔性扁平苔癬では、強いかゆみを伴うことがあります。かゆみは炎症のサインの一つですので、まずは皮膚科医に相談し、炎症を抑える治療(ステロイド外用など)を適切に行うことが大切です。
また、掻き壊してしまうと症状が悪化したり、細菌感染を起こしたりする可能性があるため、できるだけ掻かないように注意し、必要に応じて抗ヒスタミン薬の内服なども検討します。
冷やすことで一時的にかゆみが和らぐこともあります。
- 診断までに時間はかかりますか?
-
症状や経過によって異なりますが、初診からダーモスコピー検査まではその日のうちに行えることが多いです。皮膚生検を行った場合、病理組織検査の結果が出るまでに通常1~2週間程度かかります。
他の疾患との鑑別が必要な場合や、血液検査の結果などを総合的に判断するため、最終的な診断がつくまでには数週間を要することもあります。正確な診断のためには、ある程度の時間が必要であることをご理解ください。
毛孔性扁平苔癬性脱毛症の治療法や日常生活での注意点についても知りたい方は「毛孔性扁平苔癬性脱毛症の治療と予防」の記事をご覧ください。具体的な治療選択肢や、症状とうまく付き合っていくためのヒントを解説しています。
参考文献
KOSSARD, Steven; LEE, May-Sen; WILKINSON, Barbara. Postmenopausal frontal fibrosing alopecia: a frontal variant of lichen planopilaris. Journal of the American Academy of Dermatology, 1997, 36.1: 59-66.
SENNA, Maryanne Makredes, et al. Frontiers in lichen planopilaris and frontal fibrosing alopecia research: pathobiology progress and translational horizons. JID innovations, 2022, 2.3: 100113.
RAJAN, Aswath, et al. Differentiation of frontal fibrosing alopecia and Lichen planopilaris on trichoscopy: A comprehensive review. Journal of cosmetic dermatology, 2022, 21.6: 2324-2330.
FECHINE, Carolina Oliveira Costa; VALENTE, Neusa Yuriko Sakai; ROMITI, Ricardo. Lichen planopilaris and frontal fibrosing alopecia: review and update of diagnostic and therapeutic features. Anais Brasileiros de Dermatologia, 2022, 97.3: 348-357.
ASSOULY, Philippe; REYGAGNE, Pascal. Lichen planopilaris: update on diagnosis and treatment. In: Seminars in cutaneous medicine and surgery. No longer published by Elsevier, 2009. p. 3-10.
DU, Xufeng, et al. Focal and diffuse fibrosing alopecias: classical lichen planopilaris, frontal fibrosing alopecia, fibrosing alopecia with a pattern distribution, cicatricial pattern hair loss, and lichen planopilaris diffuse pattern. JAAD Case Reports, 2020, 6.5: 403-410.
BATRA, Prag; SUKHDEO, Kumar; SHAPIRO, Jerry. Hair loss in lichen planopilaris and frontal fibrosing alopecia: not always irreversible. Skin Appendage Disorders, 2020, 6.2: 125-129.
STARACE, Michela, et al. Diffuse variants of scalp lichen planopilaris: clinical, trichoscopic, and histopathologic features of 40 patients. Journal of the American Academy of Dermatology, 2020, 83.6: 1659-1667.
CERQUEIRA, Emanuella RD, et al. Comparative analysis of immunopathological features of lichen planopilaris and female patients with frontal fibrosing alopecia. International Journal of Trichology, 2016, 8.4: 197-202.
RÁCZ, Emoke, et al. Treatment of frontal fibrosing alopecia and lichen planopilaris: a systematic review. Journal of the European Academy of Dermatology and Venereology, 2013, 27.12: 1461-1470.
毛孔性扁平苔癬(LPP)性脱毛症の関連記事





