尋常性白斑(じんじょうせいはくはん vitiligo vulgaris)は、皮膚の一部が白く変色する症状を特徴とする色素性疾患です。
「白なまず」として知られていて、メラニン色素の正常な生成が妨げられることが原因で起こり、人口の約1%がこの疾患に罹っていると言われています。
部位によっては症状が目立つため、見た目で悩まれる方も少なくありません。
ここでは、尋常性白斑について詳しく解説していきます。
この記事の執筆者

小林 智子(こばやし ともこ)
日本皮膚科学会認定皮膚科専門医・医学博士
こばとも皮膚科院長
2010年に日本医科大学卒業後、名古屋大学医学部皮膚科入局。同大学大学院博士課程修了後、アメリカノースウェスタン大学にて、ポストマスターフェローとして臨床研究に従事。帰国後、同志社大学生命医科学部アンチエイジングリサーチセンターにて、糖化と肌について研究を行う。専門は一般皮膚科、アレルギー、抗加齢、美容皮膚科。雑誌を中心にメディアにも多数出演。著書に『皮膚科医が実践している 極上肌のつくり方』(彩図社)など。
こばとも皮膚科関連医療機関
尋常性白斑(じんじょうせいはくはん)の症状・病型
一般的な症状
尋常性白斑はメラノサイトが何かしらの原因で破壊され消失することによって起こります。この時、境界がはっきりとした完全な脱色素斑を認めるのが特徴です。
脱色素斑はしばしば融合することもあり、その形はさまざま。ただし、中には境界が不明瞭な場合もあり、後述する他の疾患との鑑別が難しいケースもあります。
毛髪部で色素脱失が起こると毛髪が白くなることも。
病型と症状の経過
尋常性白斑には白斑の分布によっていくつかの病型があり、それによって症状の経過も異なります。
尋常性白斑の病型
| 症状 | 説明 |
|---|---|
| 文節型 | 神経支配に沿って片側性に白斑が生じる |
| 非文節型 | 神経支配関係なく認め、汎発型や肢端顔面型、粘膜型、全般性などいくつかのタイプ |
| 混合型 | 神経支配に沿って認めるが両側性に認める |
症状の経過
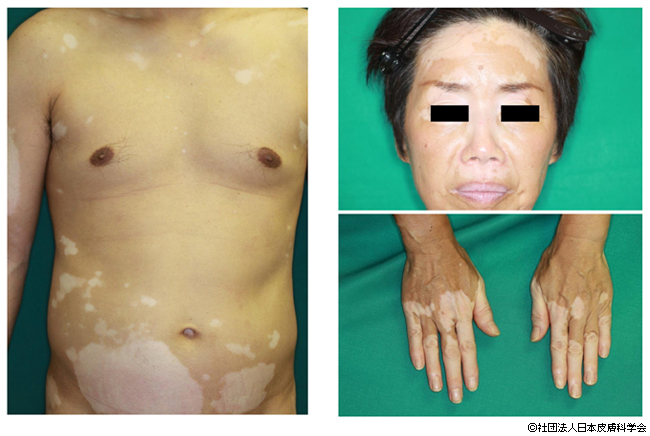
尋常性白斑の病型の中でも最も多いのは非分節型の汎発型です。汎発型は年齢に関係なく出現し、肩など摩擦や圧迫に敏感な部位に対称性に多発します。
再燃を伴いながらゆっくりと進行するのが一般的です1)。非分節型では汎発型以外に、口腔粘膜や陰部粘膜が影響を受ける粘膜型や、非対称性に認める局所型、ほぼ全身性に認める全般性などのタイプもあります。
一方、分節型は幼少期より認めることが多く、神経支配に沿って多くは顔面に発症します。汎発型のように広範囲に脱色素斑が拡大することはまれで、多くのケースでは安定した経過をたどるのが一般的です1)。
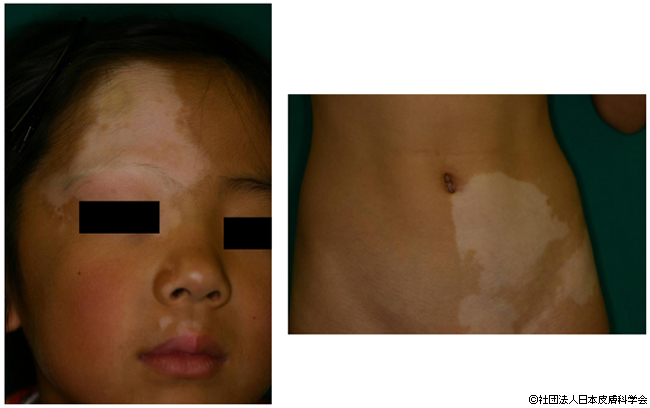
混合型の尋常性白斑は、非分節型と分節型の特徴を併せ持つ病型です。一方の体側に限局した白斑と、その他の部分に散発する白斑が観察されます2)。
混合型の発症年齢や進行速度は非常に幅広く個人差が大きいですが、混合型の分節部分はより重症の傾向が。
尋常性白斑の各病型は、それぞれ異なる特徴と進行パターンを持つため、患者さんそれぞれの症状によって異なるアプローチが必要です。
参考文献
1) Barona MI, et al. An epidemiologic case-control study in a population with vitiligo. J Am Acad Dermatol. 1995; 33(4):621-625.
2) Mulekar SV, et al. Mixed vitiligo. J Cutan Med Surg. 2006; 10(2):104-107.
尋常性白斑(じんじょうせいはくはん)の原因
尋常性白斑は、メラノサイトの消失による色素脱失を特徴とする疾患で、消失する原因はこれまでの報告でいくつか指摘されています。
主な原因
以下の表は尋常性白斑の主な原因をまとめたものです。
| 原因 | 説明 |
|---|---|
| 遺伝性 | 20〜30%で家系内発症を認める3) |
| 自己免疫性 | 特に汎発型の発症に関連していて4)、甲状腺疾患などの合併が多い |
| 酸化ストレス性 | 病変部では抗酸化物質の低下が確認5) |
| 神経性 | 特に分節型で自律神経バランスの破綻が指摘6) |
| 薬剤性 | インターフェロンなど一部の薬剤によって白斑が誘発される可能性が指摘7) |
遺伝的要因
以前より、尋常性白斑に関する遺伝子解析が行われています。
特に免疫調節やメラニン形成、メラノサイトの制御に関する幾つかの遺伝子発現パターンの中でIFN-g、TNF-α、インターロイキン-10などが白斑の病態に関連している可能性が指摘8)。
自己免疫疾患との関連
非分節型の汎発型では甲状腺に対する抗サイログロブリン抗体や抗ペロキシダーゼ抗体、抗核抗体陽性例を多く認めることから、尋常性白斑には自己免疫疾患の一面があると考えられています4)。
実際に尋常性白斑ではAddison病や甲状腺機能低下症、悪性貧血などの自己免疫疾患との合併例の報告も多く、患者さんの血清中にはメラノサイトに対するさまざまな抗体が検出されているのです。
これらの抗体は病変の範囲と関連している可能性があり、範囲が広いケースでは90%以上、狭いケースでは50%程度に認められたという報告もあります9)。
参考文献
執筆の根拠にした論文等
3) Ando I, et al. Difference in clinical features and HLA antigens between familial and non-familial vitiligo of non-segmental type. Br J Dermatol. 1993; 129(4):408-410.
4) Spritz RA. Genetics. In: Picardo M, Taieb A, eds. Vitiligo. Heidelberg: Springer-Verlag; 2010:p.155.
5) Passi S, et al. Epidermal oxidative stress in vitiligo. Pigment Cell Res. 1998;11(2):81-85.
6) Schallreuter KU, et al. Defective tetrahydrobiopterin and catecholamine biosynthesis in the depigmentation disorder vitiligo. Biochim Biophys Acta. 1994; 1226(2):181-192.
7) Hamadah Issam, et al. Interferon-induced vitiligo in hepatitis C patients: a case series. Int J Dermatol. 2010; 49(7):829-833.
8) Ratsep R, et al. Gene expression study of IL10 family genes in vitiligo skin biopsies, peripheral blood mononuclear cells and sera. Br J Dermatol. 2008; 159(6):1275-1281.
9) Tahir MA, et al. Current remedies for vitiligo. Autoimmun Rev. 2010; 9(7):516-520.
尋常性白斑(じんじょうせいはくはん)の検査・診断方法
尋常性白斑以外にも色素が失われる疾患がいくつかあり、皮膚科ではこれらの病状を区別したり疾患の重症度などを判断するための評価を行います。
ここでは、患者さんが医療機関で受ける可能性のある主要な検査方法をご紹介いたしましょう。
診断のアルゴリズム
下の図は、尋常性白斑の診療ガイドラインに掲載されている、尋常性白斑のような後天性白斑の診断アルゴリズムです10)。
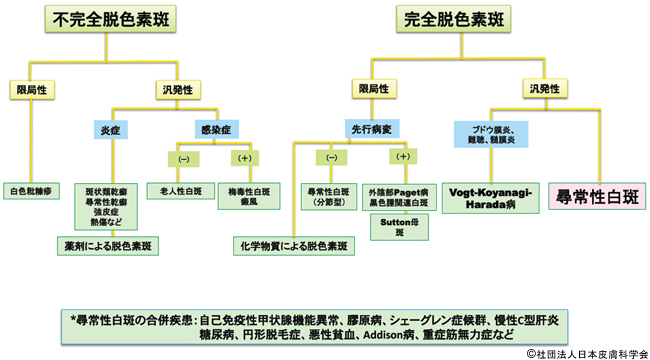
尋常性白斑の主な鑑別疾患
| 疾患名 | 説明 |
|---|---|
| Sutton母斑 | ホクロ(黒子)の周りに白斑を生じたもので完全脱色素斑 |
| 感染症 | マラセチア毛包炎などの皮膚感染症の後に認める不完全脱色素斑 |
| 白色粃糠疹(ひこうしん) | アトピー性皮膚炎の患者さんに好発する限局した不完全脱色素斑 |
| 老人性白斑 | 老化によるメラノサイトの減少によって認める完全脱色素斑 |
上記疾患との鑑別には、
- 白斑の分布や範囲
- 白斑の特徴(境界明瞭か、完全な脱色素斑か、など)
- 発症年齢や経過
- 自己免疫疾患の合併の有無
- 服薬歴、治療歴
などの項目を特に注意して確認します。
白斑以外にも膠原病や甲状腺疾患、Addison病、糖尿病などの疑いがある場合はこれらの抗体の有無を確認するためのスクリーニングとして血液検査を実施することも。
参考文献
10) 日本皮膚科学会 尋常性白斑診療ガイドライン
尋常性白斑(じんじょうせいはくはん)の治療方法と治療薬について
尋常性白斑の治療は、症状の進行を遅らせ、皮膚の色を可能な限り回復させることを目指すもので、ここでは具体的な治療方法や治療薬について説明いたします。
治療方法
治療のアプローチとして、外用療法、光線療法、外科療法の3つの主要な方法が挙げられます。
| 治療方法 | 特徴 |
|---|---|
| 外用療法 | 皮膚に直接薬剤を塗布する方法で、ステロイド薬、活性型ビタミンD3の外用薬、タクロリムス軟膏(プロトピック軟膏)などが選択 |
| 光線療法 | 皮膚にUVBを照射する治療法で、単独で行われることもあるが、外用療法と組み合わせることが多い |
| 外科療法 | 植皮術やミニグラフトなど、皮膚の手術を行う治療方法 |
外用薬
尋常性白斑の治療に使用される主な外用薬は以下のとおりです。
・ステロイド外用薬(ガイドラインでは推奨度AないしB): ステロイド外用薬は最も用いられ、体表面積が10〜20%以下の白斑においては第一選択です11)。
ステロイドは強さによって5段階にランク分けされており、小児ではMild(Medium)クラス、成人ではVery Strongクラスのステロイド外用薬を、4ヶ月を目処に使用することを推奨11)。
これまでの報告では、限局型の尋常性白斑に対してVery StrongあるいはStrongクラスの外用によっておよそ半数程度が75%以上の色素再生を認めています12)。
ステロイド外用薬は長期使用すると皮膚萎縮などの副作用のリスクが高まるため、外用を2ヶ月続けて全く効果を認めない場合は他の外用薬への変更を検討。

・活性型ビタミンD3外用薬(推奨度C1-C2):
以前より、尋常性白斑の患者さんでは活性型ビタミンD3の一つである25-ヒロドキシビタミンDが、特に自己面積疾患を合併しているケースで低値であることが指摘されています。
活性型ビタミンD3には過剰なT細胞活性の抑制やメラニンの生成誘導などの作用があるため、白斑に対して活性型ビタミンD3外用薬を用いることが13)14)。
そのうちカルシポトリオールの使用に関する報告は多いですが、顔に対する使用は推奨されていません。活性型ビタミンD3はステロイド外用薬のような副作用は持たないため、長期間の使用に問題はないと言われています。
しかし、その効果に関するエビデンスはステロイド外用薬に比べて低いため、単体で用いられることはあまりなく、活性型ビタミンD3外用薬と光線療法を併用するケースが多いです。
・ステロイドと活性型ビタミンD3の合剤(ドボベット、マーデュオックス): ステロイドと活性型ビタミンD3の混合製剤は、もともと尋常性乾癬の外用薬です。尋常性白斑には保険適用外ですが、処方されるケースがあります。
ドボベットはベタメタゾンジプロピオン酸エステル(リンデロンDPの有効成分)とカルシポトリオール、マーデュオックスはベタメタゾン酪酸エステルプロピオン酸エステル(アンテベートの有効成分)とマキサカルシトールの合剤です。
・タクロリムス軟膏(プロトピック軟膏、推奨度B): 2000年代から、タクロリムス軟膏が尋常性白斑に有効であるとの報告が増え、ステロイド薬の副作用を避けたい場面で選択されることが多くなっています。
タクロリムスはカルシニューリンを阻害する作用があり、尋常性白斑で上昇しているTNFαなどのサイトカインを減少し、メラノブラストの遊走と分化が促進されることで効果が15)。
タクロリムス軟膏は、1日2回患部に塗布します16)。タクロリムス軟膏とステロイド外用薬を比較した試験では、その効果は同等かややステロイド外用薬の方が高いと報告17)。
光線療法(推奨度B)
特定の波長の光を用いるNB-UVB(ナローバンドUVB)療法は、尋常性白斑に最も広く行われる治療法方法です。週に1〜2回の治療が推奨されており、数ヶ月間続けることで効果を期待。
光線療法単独よりも、ステロイド外用薬と併用した方が効果が高まることがわかっています18)。
外科療法(推奨度A-C1)
難治性のケースで手術治療が行われることもあり、例として、植皮術や表皮移植術、ミニグラフトなどがあります。
これらの治療は通常、他の治療方法が効果を示さなかった患者さんで症状が安定しており、かつ整容上問題になる場合に検討。
マイクロニードルの有効性
近年注目されているのが外用療法とマイクロニードルの併用です。マイクロニードルは微細な針で皮膚に穴を開ける施術で、薬剤の浸透を高める効果があります。
これまで活性型ビタミンD3外用薬やタクロリムス軟膏単独と、マイクロニードルを併用した比較試験では、いずれも併用療法には改善効果が高いとの報告が19)20)。
心理的影響について
尋常性白斑は肉体的な症状だけでなく、心理的な影響も引き起こし、特に顔や手など露出する部位に白斑が現れると、自身の外見に対する自信喪失や社会的な孤立感を感じることが。
上記のような治療に加え、コンシーラーやファンデーションを用いたカモフラージュメイクは精神的負担をやわらげる効果が期待できます。尋常性白斑の患者さんには、心理的な症状にも配慮が必要です。
各種の治療や薬には、それぞれの利点とリスクがあります。治療の反応は個人差があり、患者さんの状態やニーズを考慮しながら、適切な治療法を選ぶことが重要です。
参考文献
執筆の根拠にした論文等
11) 日本皮膚科学会 尋常性白斑診療ガイドライン
12) Njoo MD, et al. Nonsurgical repigmentation therapies in vitiligo. Meta-analysis of the literature. Arch Dermatol. 1998; 134(12):1532-1540.
13) Silverberg JI, et al. A pilot study assessing the role of 25 hydroxy vitamin D levels in patients with vitiligo vulgaris. J Am Acad Dermatol. 2010; 62(6):937-941.
14) Ermis O, et al. Is the efficacy of psoralen plus ultraviolet A therapy for vitiligo enhanced by concurrent topical calcipotriol? A placebo-controlled double-blind study. Br J Dermatol. 2001; 145(3):472-475.
15) Lan CCE, et al. FK506 (tacrolimus) and endothelin combined treatment induces mobility of melanoblasts: new insights into follicular vitiligo repigmentation induced by topical tacrolimus on sun-exposed skin. Br J Dermatol. 2011; 164(3):490-496.
16) Drake LA, et al. Guidelines of care for vitiligo. American Academy of Dermatology. J Am Acad Dermatol. 1996; 35(4):620-626.
17) Lepe V, et al. A double-blind randomized trial of 0.1% tacrolimus vs 0.05% clobetasol for the treatment of childhood vitiligo. Arch Dermatol. 2003; 139(5):581-585.
18) Sassi F, et al. Randomized controlled trial comparing the effectiveness of 308-nm excimer laser alone or in combination with topical hydrocortisone 17-butyrate cream in the treatment of vitiligo of the face and neck. Br J Dermatol. 2008; 159(5):1186-1191.
19) Ebrahim HM, et al. Combined microneedling with tacrolimus vs tacrolimus monotherapy for vitiligo treatment. J Dermatolog Treat. 2021; 32(8):999-1004.
20) Ibrahim ZA, et al. Evaluation of the efficacy of transdermal drug delivery of calcipotriol plus betamethasone versus tacrolimus in the treatment of vitiligo. J Cosmet Dermatol. 2019; 18(2):581-588.
尋常性白斑(じんじょうせいはくはん)の治療期間
尋常性白斑の治療期間は非常に個体差があり、症状の進行状態や治療方法によっても変わります。
治療方法と治療期間
以下は各治療方法によって推定される治療期間をまとめたものです21)。
| 治療方法 | 一般的な治療期間 | 備考 |
|---|---|---|
| ステロイド外用薬 | 〜3ヶ月 | 副作用の懸念から連日塗布による長期使用は推奨されない |
| タクロリムス軟膏 | 半年以上 | ガイドラインでは長期的な安全性は不明 |
| 活性型ビタミンD3外用薬 | 半年以上 | 単独での使用はあまりない |
| 光線療法 | 3ヶ月〜 | 治療開始初期は1〜3回/週の頻度が推奨 |
治療を開始して色素を認める時は、点状の細かい褐色斑を辺縁から少しずつ認めてくることが多く、効果を実感するまでに時間を要することが多いです。
また、ここで示した期間はあくまで目安であり、個人差があります。医師との定期的な診察を通じて、治療計画を見直すことが大切です。
参考文献
21) Kubelis-Lopez DE, et al. Updates and new medical treatments for vitiligo (Review). Exp Ther Med. 2021; 22(2):797.
薬の副作用や治療のデメリットについて
尋常性白斑の治療に用いられる薬や治療方法には、さまざまな副作用やデメリットがあるので、患者さんが最適な治療を選ぶ際には、これらの要因を十分に考慮する必要があります。
外用薬の副作用
尋常性白斑で用いられる外用薬の主な副作用
| 薬名 | 主な副作用 |
|---|---|
| ステロイド外用薬 | 皮膚の萎縮、毛細血管拡張、皮膚感染症 |
| 活性型ビタミンD3外用薬 | 軽度の刺激、大量塗布による高カルシウム血症のリスク |
| タクロリムス軟膏(プロトピック軟膏) | 灼熱感などの刺激症状 |
上記の他にもさまざまな副作用があり、患者さんの皮膚の状態や他の疾患の有無などによって異なる副作用が現れる可能性があります。
治療方法のデメリット
尋常性白斑の治療にはデメリットもあります。
- 通院のリスク:長期間の治療が必要であるケースが多く、定期的に通院する手間がかかり、特に光線療法は週に1〜3回が推奨されており、通院の回数が多くなる傾向に。
- 改善後の見た目:治療によって色素を認める場合、均一に色を認めるわけではなく、色ムラとして認める。
光線療法では紫外線を当てることで周囲の皮膚が日焼けする可能性があり、場合によってよりコントラストが強調される可能性も。 - コスト:治療の一部は自費の治療になるので、治療費が高額となる可能性。
各治療法にはデメリットがあるため、患者さんのライフスタイルや経済的背景、皮膚の状態を考慮したうえで、専門医と相談し最適な治療選択を行いましょう。
保険適用について
尋常性白斑に治療に関しては、保険適用となる治療とそうでないものがあります。
以下の表で主な治療の保険適用の有無についてご確認いただけます。
| 保険適応 | 保険適応外 |
|---|---|
| ・ステロイド外用薬・光線療法 | ・活性型ビタミンD3外用薬・タクロリムス軟膏(プロトピック軟膏)・外科療法(ミニグラフト、植皮術など)・マイクロニードル・カモフラージュメイク |
光線療法
尋常性白斑に対して、ナローバンドUVBやエキシマライトは保険が適用されます。
光線療法の保険点数は照射する面積にかかわらず1回340点で、回数に制限はありません。1回あたり、3割負担で1,020円です。
この他に初診料や再診料などがかかります。詳しくはお問い合わせください。


