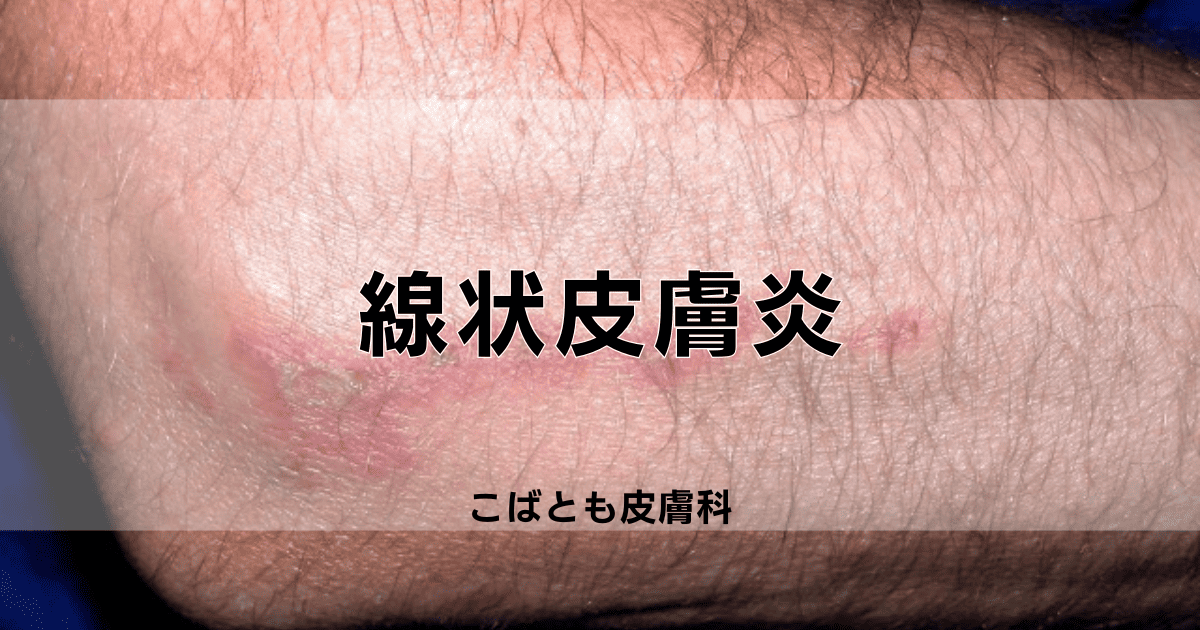
線状皮膚炎(dermatitis linearis)とは、昆虫や特定の海洋生物との接触によって起こる独特な皮膚の炎症反応です。
線状皮膚炎の最大の特徴は、皮膚表面に線状または帯状の発疹が現れることで、罹患部位では強い痒みや灼熱感が生じます。
線状皮膚炎は、野外活動や旅行中に突如として発症します。
この記事の執筆者

小林 智子(こばやし ともこ)
日本皮膚科学会認定皮膚科専門医・医学博士
こばとも皮膚科院長
2010年に日本医科大学卒業後、名古屋大学医学部皮膚科入局。同大学大学院博士課程修了後、アメリカノースウェスタン大学にて、ポストマスターフェローとして臨床研究に従事。帰国後、同志社大学生命医科学部アンチエイジングリサーチセンターにて、糖化と肌について研究を行う。専門は一般皮膚科、アレルギー、抗加齢、美容皮膚科。雑誌を中心にメディアにも多数出演。著書に『皮膚科医が実践している 極上肌のつくり方』(彩図社)など。
こばとも皮膚科関連医療機関
線状皮膚炎の症状
線状皮膚炎は、特徴的な線状の発疹や強い痒みを伴う皮膚の炎症反応を示す皮膚障害です。
線状皮膚炎の主要症状
線状皮膚炎の最も顕著な特徴は線状の皮膚病変で、動物との接触後に生じます。
見られる症状
- 線状の発疹:皮膚表面に赤みを帯びた線状の隆起が現れる。
- 激しい痒み:患部に強い痒み。
- 炎症反応:発疹周辺に炎症が見られ、腫脹や熱感を伴う。
- 水疱形成:症状の進行に伴い、線状の発疹に沿って小さな水疱が形成。
症状は、動物との接触後数時間から数日以内に現れ、迅速な対応が必要です。
症状の進行と変化
線状皮膚炎の症状は時間とともに変化し、進行します。初期段階では軽微な発赤や痒みのみであっても、放置すると症状が悪化するので注意が必要です。
| 進行段階 | 症状 | 特徴 |
| 初期 | 軽度の発赤、痒み | 見過ごされやすい |
| 中期 | 線状の発疹、強い痒み | 典型的な症状が顕在化する |
| 後期 | 水疱、炎症の拡大 | 二次感染のリスクが上昇する |
類似する皮膚疾患との比較
線状皮膚炎は、特徴的な症状から他の皮膚疾患と区別されますが、一部の症状が似ている疾患もあります。
- 黒色分芽菌症(chromoblastomycosis): この真菌感染症は、慢性的な皮膚病変を起こし、線状皮膚炎とは異なり、黒色分芽菌症では以下の症状が観察されます。
- 皮膚に隆起した疣贅状または鱗屑状の病変
- 病変部位の色素沈着
- 慢性的な経過をたどり、長期間にわたって症状が持続
- 黒色菌糸症(phaeohyphomycosis): この真菌感染症も、線状皮膚炎とは異なる症状を呈します。
- 皮下に形成される嚢胞様または結節性の病変
- 病変部位の色調は通常、暗褐色または黒色
- 全身性の感染に発展する可能性がある
| 特徴 | 線状皮膚炎 | 黒色分芽菌症 | 黒色菌糸症 |
| 病変の形状 | 線状 | 疣贅状/鱗屑状 | 嚢胞様/結節性 |
| 色調 | 赤色〜ピンク色 | 褐色〜黒色 | 暗褐色〜黒色 |
| 経過 | 比較的急性 | 慢性 | 慢性 |
| 原因 | 動物との接触 | 真菌感染 | 真菌感染 |
線状皮膚炎の原因
線状皮膚炎は、特定の動物や昆虫との接触によって起きる皮膚障害です。
線状皮膚炎を起こす生物
線状皮膚炎の原因となる生物には、以下のようなものがあります。
- クラゲ類:ハチクラゲやカツオノエボシ
- イソギンチャク類:ウメボシイソギンチャク
- 刺毛虫:ドクガの幼虫やイラガの幼虫
- その他の海洋生物:ヒドロ虫類やサンゴの一部
これらの生物は、皮膚に触れると刺胞や毒針を放出し、特徴的な線状の皮膚炎を起こします。
刺胞動物による皮膚炎の発生機序
クラゲやイソギンチャクなどの刺胞動物による線状皮膚炎は、次のような過程で発生します。
- 接触:人の皮膚が刺胞動物の触手や体表に触れる
- 刺胞の発射:接触刺激により、刺胞が発射される
- 毒素の注入:刺胞から毒素が皮膚内に入り込む
- 炎症反応:毒素により皮膚に炎症が生じる
一連の流れは非常に速く、接触直後から症状が現れることも。
刺毛虫による皮膚炎の発症プロセス
刺毛虫、特にドクガやイラガの幼虫による線状皮膚炎は、段階を経て発生します。
| 段階 | 内容 |
| 1. 接触 | 虫体が皮膚に触れる |
| 2. 刺毛の刺入 | 虫体の刺毛が皮膚に刺さる |
| 3. 毒素の放出 | 刺毛から毒素が分泌される |
| 4. 炎症反応 | 毒素により皮膚に炎症が起こる |
刺毛虫による線状皮膚炎では、虫体が皮膚上をはう動きをすることで、特徴的な線状の発疹パターンを形成します。
線状皮膚炎の検査・チェック方法
線状皮膚炎の診断は、問診と視診による臨床診断を基本とし、皮膚生検や顕微鏡検査を用いて確定診断を行います。
臨床診断の意義
線状皮膚炎の診断では、問診と視診により、多くの事例で確定診断に至ります。これは、線状皮膚炎特有の症状や発症パターンが他の皮膚疾患と区別しやすいためです。
臨床診断で注目する点
- 症状の形態:線状の発疹や水疱の有無
- 発症部位:体のどの部分に症状が出現しているか
- 発症時期:動物との接触後、どの程度の時間で症状が現れたか
- 痒みの程度:そう痒感の強さや持続時間
皮膚生検による確定診断
臨床診断で線状皮膚炎が疑われると、より確実な診断を行うため皮膚生検を実施することがあります。
皮膚生検の手順
- 局所麻酔の実施
- 病変部位からの組織採取
- 採取した組織の固定と染色
- 顕微鏡による観察と評価
| 検査項目 | 目的 | 特徴 |
| HE染色 | 組織の全体的な構造を観察 | 炎症細胞の浸潤や組織の変化を確認 |
| PAS染色 | 真菌の有無を確認 | 線状皮膚炎では通常陰性 |
| 免疫染色 | 特定の細胞や物質を同定 | 必要に応じて実施 |
皮膚生検により、線状皮膚炎に特徴的な組織学的所見を確認でき、表皮の海綿状態や好酸球の浸潤などが含まれます。
顕微鏡検査によるチェック
皮膚生検に加えて、病変部位の直接顕微鏡検査も有効な診断方法です。
顕微鏡検査の手順
- 病変部位からの検体採取(スクレイピングや拭い取り)
- スライドガラスへの検体の塗布
- 必要に応じてKOH処理や染色を実施
- 光学顕微鏡による観察
顕微鏡検査により線状皮膚炎の原因となる生物(ダニやクラゲの幼生など)を直接確認できる場合があります。ただし、原因生物が既に消失している際は、陰性結果が必ずしも線状皮膚炎を否定するものではありません。
血液検査
血液検査単独で確定診断はできませんが、他の検査結果と合わせて総合的に判断する際に有用です。
血液検査項目
| 検査項目 | 目的 | 線状皮膚炎での特徴 |
| 白血球数 | 炎症の程度を評価 | 軽度〜中等度の上昇 |
| 好酸球数 | アレルギー反応の有無を確認 | 上昇することが多い |
| CRP | 全身性炎症の有無を評価 | 通常は正常範囲内 |
| IgE | アレルギー素因の評価 | 上昇する場合がある |
血液検査結果は、線状皮膚炎の重症度評価や他の疾患との鑑別に役立ちますが、検査結果は非特異的であるため、臨床症状や他の検査結果と併せて総合的に判断することが大切です。
パッチテストの活用
線状皮膚炎の原因物質を特定する目的で、パッチテストを実施することがあります。パッチテストは、疑わしい物質を皮膚に貼付して皮膚反応を観察する検査方法です。
パッチテストの手順
- 疑わしい物質を含む検査薬を背中などの皮膚に貼付
- 48時間後に検査薬を除去
- 除去直後と72時間後に皮膚反応を観察
- 反応の程度を評価
パッチテストは、線状皮膚炎の原因となる動物の体液や分泌物に対する過敏反応を確認するのに役立ちます。
線状皮膚炎の治療法と治療薬について
線状皮膚炎の治療は、局所療法と全身療法を組み合わせて実施します。
応急処置
線状皮膚炎の症状が現れたら、まず次の応急処置を行います。
- 接触部位を洗う:海水や真水でよく洗い流す
- 残った刺胞を取り除く:カミソリやテープを使って慎重に除去する
- 冷やす:冷たいパックや氷嚢を患部に当てて炎症を抑える
- 動かさない:患部を安静にし、刺激を避ける
このような処置は、症状の悪化を防ぎ、その後の治療効果を高めるために欠かせません。
局所療法
局所療法は、線状皮膚炎の主な治療法の一つです。
| 薬剤の種類 | 効果 | 使用時の注意点 |
| 副腎皮質ステロイド軟膏 | 炎症を抑え、かゆみを軽減 | 長期使用は避ける |
| 抗ヒスタミン軟膏 | かゆみを和らげる | アレルギー反応に気をつける |
| 消炎鎮痛薬軟膏 | 痛みや炎症を軽減 | 皮膚への刺激に注意 |
全身療法
症状が重い場合や広い範囲に及ぶ時は、全身療法を選ぶことがあります。
全身療法に使われる薬剤
- 飲み薬の抗ヒスタミン薬:かゆみを抑え、アレルギー反応を和らげる
- 飲み薬の副腎皮質ステロイド薬:強い抗炎症作用があり、重症例に使う
- 非ステロイド性抗炎症薬(NSAIDs):痛みや炎症を軽減する
治療期間
線状皮膚炎の治療期間
- 急性期(1〜3日):症状が最も強く出る時期
- 回復期(4〜7日):症状が少しずつ良くなる時期
- 治癒期(1〜2週間):症状がほぼ消える時期
| 治療段階 | 治療法 | 気をつけるポイント |
| 急性期 | 局所療法と全身療法を併用 | 症状が悪化しないか注意 |
| 回復期 | 局所療法を中心に | 再び悪化しないか注意 |
| 治癒期 | 経過を見守る | 色素沈着に注意 |
治療中は定期的に病院を受診し、症状の変化を確認することが大切です。
特殊な治療方法
通常の治療法で良くならない場合や、特別な状況では、次のような治療法を検討することがあります。
- 光線療法:紫外線を使って炎症を抑える
- レーザー治療:色素沈着を改善するのに効果的
- 免疫抑制薬:重症例や治りにくい場合に使う
治療後のケアと再発を防ぐコツ
線状皮膚炎の治療が終わった後も、次のようなケアが必要です。
- 患部を保湿する:乾燥を防ぎ、皮膚のバリア機能を回復させる
- 日光を浴びすぎない:色素沈着が悪化するのを防ぐ
- 刺激物を避ける:石鹸や化粧品などによる刺激を最小限に抑える
また、再発を防ぐために次の点に注意することが重要です。
- 原因となる生物の住む場所を知り、触れないようにする
- 海水浴や野外活動の際は適切な防護対策を取る
- 過去に症状が出た時期や場所を記録し、同じ状況を避ける
- 皮膚の状態を定期的にチェックし、異常を早く見つける
線状皮膚炎の治療では、局所療法と全身療法を上手に組み合わせれば、1〜2週間程度で症状が良くなります。
薬の副作用や治療のデメリットについて
線状皮膚炎の治療には、ステロイド外用薬や抗ヒスタミン薬などが用いられますが、皮膚萎縮や眠気などの副作用があります。
ステロイド外用薬の副作用
ステロイド外用薬は、線状皮膚炎の炎症を抑える効果的な治療法ですが、長期使用や不適切な使用により副作用のリスクが高まります。
ステロイド外用薬の副作用
- 皮膚萎縮:皮膚が薄くなり、傷つきやすくなる
- 毛細血管拡張:皮膚表面の血管が目立つようになる
- 多毛:使用部位に不自然な毛が生えてくる
- 色素脱失:皮膚が白くなる
- ステロイド痤瘡:にきびのような発疹が現れる
副作用は、顔面や関節部など皮膚の薄い部位で生じやすいです。また、高齢者や乳幼児の場合、副作用のリスクが上がります。
| 副作用 | 発生率 | 回復性 |
| 皮膚萎縮 | 中程度 | 一部回復可能 |
| 毛細血管拡張 | 低〜中程度 | 一部回復可能 |
| 多毛 | 低 | 回復可能 |
| 色素脱失 | 低〜中程度 | 一部回復可能 |
| ステロイド痤瘡 | 低 | 回復可能 |
抗ヒスタミン薬の副作用
抗ヒスタミン薬は線状皮膚炎に伴うかゆみを軽減するために使用されますが、第一世代の抗ヒスタミン薬には注意が必要な副作用があり、これは、抗ヒスタミン薬が中枢神経系にも作用するためです。
抗ヒスタミン薬の副作用
- 眠気
- 口渇
- 便秘
- 目のかすみ
- 集中力低下
| 抗ヒスタミン薬の種類 | 眠気の程度 | 持続時間 |
| 第一世代 | 強い | 長い |
| 第二世代 | 弱い〜なし | 短い |
第二世代の抗ヒスタミン薬は中枢神経系への作用が弱いため、眠気などの副作用が比較的少ないですが、完全にないわけではありません。
全身性ステロイド薬のリスク
重症の線状皮膚炎では、全身性ステロイド薬が使用されることがありますが、重大な副作用のリスクがあります。
全身性ステロイド薬のリスク
- 骨粗鬆症
- 糖尿病
- 高血圧
- 消化性潰瘍
- 感染症リスクの増大
- 副腎抑制
| リスク | 発生率 | 重症度 |
| 骨粗鬆症 | 中〜高 | 中〜重度 |
| 糖尿病 | 中 | 中〜重度 |
| 高血圧 | 中 | 中度 |
| 消化性潰瘍 | 低〜中 | 中〜重度 |
| 感染症リスク増大 | 中 | 中〜重度 |
| 副腎抑制 | 高 | 重度 |
全身性ステロイド薬の突然の中止は、副腎不全などの深刻な問題を起こす可能性があるので、徐々に減薬していきます。
免疫抑制薬の副作用
重症または難治性の線状皮膚炎では免疫抑制薬が使用されることがあり、免疫系の過剰な反応を抑制することで症状を改善しますが、同時に重大な副作用のリスクも伴います。
免疫抑制薬の副作用
- 感染症リスクの増大
- 悪性腫瘍のリスク上昇
- 腎機能障害
- 肝機能障害
- 血液障害
保険適用と治療費
以下に記載している治療費(医療費)は目安であり、実際の費用は症状や治療内容、保険適用否により大幅に上回ることがございます。当院では料金に関する以下説明の不備や相違について、一切の責任を負いかねますので、予めご了承ください。
外来診療における治療費の内訳
線状皮膚炎の外来診療では、以下の費用が発生します。
| 項目 | 保険適用後の自己負担額(3割負担の場合) |
| 診察料 | 900円〜1,500円 |
| 検査料 | 300円〜3,000円 |
| 処方薬代 | 500円〜5,000円 |
| 処置料 | 300円〜2,000円 |
重症例や入院時の治療費
症状が重度だったり、広範囲に及ぶ場合は入院治療が必要です。
- 入院料:病室の利用料金
- 食事療養費:入院中の食事代
- 点滴治療費:重症例で必要となる点滴による薬剤投与の費用
- 特殊治療費:光線療法やレーザー治療など、特殊な治療法の費用
入院治療の治療費は、1日あたりの5,000円から20,000円程度になることが多く、入院期間によっては総額が10万円を超えることもあります。
以上
参考文献
Beaulieu BA, Irish SR. Literature review of the causes, treatment, and prevention of dermatitis linearis. Journal of Travel Medicine. 2016 Jul;23(4):taw032.
Cressey BD, Paniz-Mondolfi AE, Rodríguez-Morales AJ, Ayala JM, De Ascenção Da Silva AA. Dermatitis linearis: vesicating dermatosis caused by Paederus species (Coleoptera: Staphylinidae). Case series and review. Wilderness & environmental medicine. 2013 Jun;24(2):124-31.
Bakran-Lebl K, Harmankaya K, Fuehrer HP, Heidenreich E, Marton L, Zechmeister T, Allerberger F, Preusser M. Dermatitis linearis outbreak associated with Paederus balcanicus in Austria. Wiener Klinische Wochenschrift. 2022 Jul;134(13):511-5.
Davidson SA, Norton SA, Carder MC, Debboun M. Outbreak of dermatitis linearis caused by Paederus ilsae and Paederus iliensis (Coleoptera: Staphylinidae) at a military base in Iraq. US Army Medical Department Journal. 2009 Jul 1.
Ackermann A. Pruritus, Prurigo, Neurodermitis, Lichen ruber, Pityriasis rubra pilaris, Dermatitis linearis: Literaturübersicht 1946/47. Dermatology. 1948 Oct 30;96(3-4):302-20.
Liao L, Zaenglein A, Foulke GT. Chronic diarrhea in an adolescent girl with a genetic skin condition. Cutis. 2020 Feb 1;105(2):E18-9.
Song KH, Kim KH, Joh GY. Ichthyosis linearis circumflexa. Annals of Dermatology. 1996 Jan 1;8(1):51-6.
Stanimirović A, Skerlev M, Čulav-Košćak I, Kovačević M. Paederus dermatitis featuring chronic contact dermatitis. Dermatitis. 2013 Oct 1;24(5):249-51.
Yoshiike T, Manabe M, Negi M, Ogawa H. Ichthyosis linearis circumflexa: morphological and biochemical studies. British Journal of Dermatology. 1985 Mar 1;112(3):277-83.
Kalkman LC, Sesay OM, Grobusch MP. Paederus dermatitis. Infection. 2024 Mar 13:1-3.