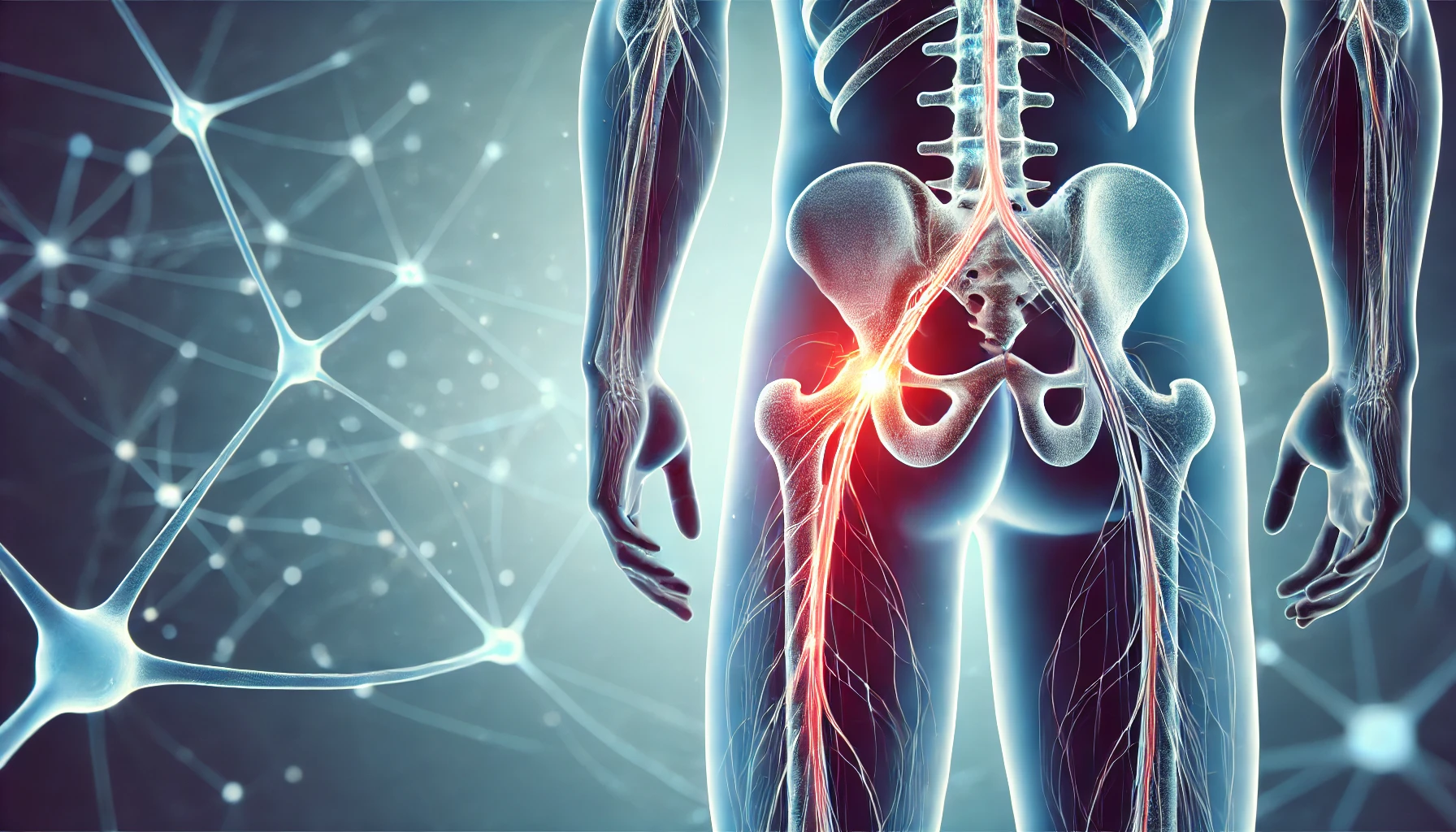
坐骨神経痛は、腰からお尻、太ももの裏側にかけて強い痛みやしびれを感じる症状です。原因は多岐にわたり、症状のあらわれ方にも個人差があります。
早期に原因を把握して適切な対処を行えば、生活の質をより保ちやすくなります。この記事では、坐骨神経痛の概要から原因、具体的な症状、診断・治療、さらに予防策や再発対策までを幅広く解説していきます。
この記事の執筆者

臼井 大記(うすい だいき)
日本整形外科学会認定専門医
医療社団法人豊正会大垣中央病院 整形外科・麻酔科 担当医師
2009年に帝京大学医学部医学科卒業後、厚生中央病院に勤務。東京医大病院麻酔科に入局後、カンボジアSun International Clinicに従事し、ノースウェスタン大学にて学位取得(修士)。帰国後、岐阜大学附属病院、高山赤十字病院、岐阜総合医療センター、岐阜赤十字病院で整形外科医として勤務。2023年4月より大垣中央病院に入職、整形外科・麻酔科の担当医を務める。
坐骨神経痛とは
坐骨神経痛は、腰からお尻、太ももの後ろを通る坐骨神経に沿って痛みやしびれが走る状態を指します。痛みの度合いや出現部位は人によって異なり、日常動作にも大きな影響を及ぼす場合があります。
ここでは、まず坐骨神経痛の基本的な概要を確認し、どのようなメカニズムで痛みが生じるのかを見ていきましょう。
坐骨神経の役割
坐骨神経は人体の中でも太い神経の1つです。腰椎から枝分かれして骨盤の下を通り、太ももの裏からふくらはぎ、足先へと伸びています。
全身の中でも大きな神経であり、下半身の筋肉や皮膚に痛みや温度感覚などを伝えます。
坐骨神経が刺激を受けると、足先まで痛みや違和感が走ることが多いです。
坐骨神経痛が起こる仕組み
坐骨神経痛は、神経自体が圧迫や炎症によって刺激を受けると痛みやしびれを伴います。
腰椎椎間板ヘルニアや脊柱管狭窄症など、腰部周辺の異常が原因で坐骨神経を圧迫するケースがよく見られます。
身体の使い方や姿勢の影響で筋肉がこわばり、神経を締めつけることも一因となることがあります。
痛みの範囲と特徴
坐骨神経痛はお尻から太ももの裏、ふくらはぎ、足先にかけて痛みやしびれが広がります。特徴的な症状としては、以下のような状態が挙げられます。
- 腰から太ももの後ろ側にかけて鋭い痛みを感じる
- 痛みと合わせてしびれを感じる
- 片足だけに症状が出ることが多い
- 腰を曲げたり、長時間座ったりすると痛みが増すことがある
日常生活への影響
仕事や家事など、長時間同じ姿勢をとる場面で痛みが強まる場合があります。
足のしびれや筋力低下を伴うと、歩行バランスが乱れたり、思わぬ転倒につながったりする可能性もあるため、気になる痛みが続くようであれば、早めに医療機関で診察を受けることが望ましいです。
坐骨神経痛の概要
| 主な項目 | 内容 |
|---|---|
| 痛みの出る経路 | 腰部からお尻、太ももの裏、ふくらはぎ、足先にかけて |
| 主な原因 | 神経圧迫(椎間板ヘルニア、脊柱管狭窄など)、筋緊張など |
| 症状の特徴 | 鋭い痛み、しびれ、場合によっては筋力低下 |
| 影響範囲 | 片足に症状が出ることが多いが、両足に及ぶ場合もある |
- 坐骨神経は人体で大きな神経の1つ
- 神経への圧迫や炎症が痛みを引き起こす
- 長時間の同じ姿勢や負荷が要因になる場合がある
ここまでが坐骨神経痛の大枠です。次に、どうして坐骨神経が圧迫を受けやすくなるのか、具体的な原因に焦点を当てます。
坐骨神経痛の原因
坐骨神経痛の原因は1つではなく、複数の要素が関係していることが多いです。
腰椎周辺の骨・関節・筋肉の状態、椎間板の変性、加齢による骨格変化など、さまざまな要因が混ざり合って発症します。
椎間板ヘルニアとの関連
椎間板ヘルニアは腰椎の間にある椎間板が後方へ飛び出し、神経を圧迫する状態です。
特に20代から40代に多いと言われており、重いものを持ち上げる動作や急な体のひねりなどで、椎間板が破損しやすくなります。
椎間板ヘルニアに伴って坐骨神経痛が起こるケースはよく見られます。

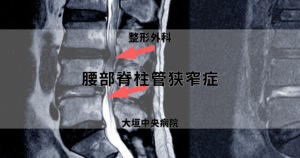
脊柱管狭窄症との関連
脊柱管狭窄症は背骨の中を通る神経の通り道が狭くなる状態です。加齢による骨の変形や靭帯の肥厚、腰椎の変形などが原因で生じることが多いです。
主に中高年以降で発症率が高まると言われ、坐骨神経痛の一因としても注目されます。歩くと痛みが強くなり、少し休むと楽になる「間欠性跛行」が特徴として挙げられます。
筋肉の緊張と梨状筋症候群
梨状筋症候群は、お尻の深部にある梨状筋が緊張したり肥厚したりして坐骨神経を圧迫する状態を指します。
長時間座り続ける習慣やスポーツによる負荷などで梨状筋に負担がかかり、坐骨神経を締め付けてしまうことが原因です。お尻や太ももの深部に痛みやしびれが生じるのが特徴です。

その他の要因
坐骨神経痛には、腰椎すべり症や腰椎分離症など他の腰椎疾患も関わります。また、骨盤の歪みや普段の姿勢の悪さ、急な体重増加なども神経への負担を増やす引き金になります。
原因が明確でない場合でも、複合的に神経へ負荷がかかっている可能性があるため、原因を特定するための検査が大切です。
神経圧迫を生じやすい主な腰椎疾患
| 疾患名 | 特徴 | 痛みの出方 |
|---|---|---|
| 椎間板ヘルニア | 椎間板が飛び出し神経を圧迫 | 急性の強い痛みやしびれが多い |
| 脊柱管狭窄症 | 神経の通り道が加齢や変形で狭くなる | 歩くと痛みが増し、休むと和らぐ傾向 |
| 腰椎すべり症 | 腰椎が前後にずれ、神経を圧迫する | 腰のだるさや坐骨神経痛を感じることがある |
| 腰椎分離症 | 椎弓部が分離し、不安定な腰椎になる | 運動時に腰痛や坐骨神経痛が出やすい場合がある |
これらの疾患が引き金となって坐骨神経痛が生じることがあります。症状が慢性化すると痛みが和らぎにくくなるので、原因を早期に明確にすることが望ましいです。
- 腰椎周辺の異常が原因で坐骨神経痛を起こしやすい
- 筋肉の過度な緊張が神経を締め付けるケースもある
- 痛みの原因を絞り込むことが適切なケアにつながる
症状の特徴とセルフチェック
坐骨神経痛の症状は多様であり、人によって痛みの仕方や部位、しびれの程度が異なります。ここでは、典型的な症状を挙げつつ、自分でできるチェック方法も示します。
痛みやしびれの感じ方
お尻や太ももの裏、ふくらはぎから足先にかけて広がる痛みが一般的です。軽い違和感程度の人もいれば、立ち上がるだけでも強烈な痛みを感じる人もいます。
特に下記のような動作で痛みが増すとき、坐骨神経痛を疑うことがあります。
- 長時間座った姿勢から立ち上がる
- 前かがみの体勢をとる
- くしゃみや咳をする
- 背中を反らす
筋力や感覚の異常
坐骨神経痛が進むと筋力低下を招く場合があります。足先に力が入りにくくなったり、足を引きずるようになったりすることがあるため、歩行に違和感を覚える人もいます。
また、皮膚感覚がおかしくなる(冷たいものが熱く感じる、感覚が鈍い)などの症状も見られます。
日常生活での支障
痛みのために長時間歩くことが苦痛になったり、座っていても痛みが気になって仕事や作業に集中しづらくなったりする場合があります。
車の運転や就寝時にも苦痛を覚えることがあり、QOL(生活の質)の低下につながることもあります。
簡単なセルフチェックの例
いくつか自宅で確認できる簡単なセルフチェックがあります。
例えば、背伸びをした際の痛みの度合いや、片足立ちのバランス状態などがあります。ただし、自己判断だけでは確実性に欠けるため、痛みが長引く場合や悪化する場合は、整形外科で相談することが勧められます。
痛みやしびれのレベル
| 自覚症状レベル | 状態 |
|---|---|
| 1 | 軽い違和感。動作でやや痛みを感じる |
| 2 | しびれを伴い、長時間の立位や座位が苦痛 |
| 3 | 歩行に支障。通常動作で鋭い痛みが走る |
| 4 | 生活動作が難しく、夜も痛みで眠れない |
痛みの程度を上のように分類すると、自分の状態を客観的に把握しやすくなります。ただし、あくまでも目安なので、医師の診断や検査を通じて原因をきちんと調べることが大切です。
- 痛みの出方や強さには個人差がある
- 筋力低下や感覚異常を伴うときは要注意
- 痛みが続く場合は早めの受診を検討する
診断の流れ
坐骨神経痛と疑われる場合、医療機関ではどのように診断が行われるのでしょうか。
ここでは、一般的な診察・検査の流れについて詳しく確認します。早期の検査によって原因を突き止めると、治療計画が立てやすくなります。
問診と視診・触診
まずは痛みの部位や症状の出方、日常生活の状態などについて問診を行います。どのような動作で痛むのか、痛みの時間帯、既往症などの情報が診断の大切な材料になります。
視診や触診では姿勢のチェックや腰部の押さえによって痛みが変化するかなどを確認し、おおまかな原因を推察します。
画像検査(X線、MRI、CT)
X線検査では骨の配列や変形の程度を確認し、椎間板の狭まりや腰椎の変性状態などを見つける手がかりにします。
MRI検査では椎間板ヘルニアや脊柱管狭窄症による神経圧迫の有無をより詳しく確認できます。必要に応じてCT検査も行い、骨の詳細な構造や変化を把握することがあります。
神経学的検査
診察室などで行う簡易的な検査として、足の反射や筋力テスト、痛みやしびれの範囲を確認するテストがあります。
神経学的検査によって、どの神経根が影響を受けているかや筋力低下の有無を判断し、詳しい診断につなげます。
他の疾患との鑑別
坐骨神経痛に似た痛みを起こす疾患がほかにもあります。
股関節の疾患や膝のトラブルなどが原因で、お尻や足に痛みが波及することもあるため、総合的に判断して原因を絞り込みます。そのためにも医療機関での検査が重要です。
一般的な診断の流れ
| ステップ | 内容 |
|---|---|
| 1. 問診 | 症状の経過、痛む部位、生活習慣などを聞き取る |
| 2. 視診・触診 | 姿勢や背骨の形状、痛みの反応を確認 |
| 3. 画像検査 | X線、MRI、CTなどで骨・神経の状態を可視化 |
| 4. 神経学的検査 | 筋力、反射、痛みやしびれの分布をチェック |
| 5. 総合判断 | 他疾患との区別を行い、最終的な診断に至る |
- 画像検査で骨格や神経の状態を詳細に把握する
- 股関節や他の疾患とも区別するため、総合的な診断が大切
治療法の種類とポイント
坐骨神経痛の治療は、原因や症状の程度に合わせて多岐にわたります。
大きく分けると保存療法と手術療法があり、痛みの緩和や日常生活の改善を目指します。ここでは、主な治療法を具体的に取り上げ、どのような場面で有効かを説明します。
保存療法の中心となる薬物療法
坐骨神経痛の痛みや炎症を抑えるために、消炎鎮痛薬(NSAIDs)や筋弛緩薬などを用いることがあります。
坐骨神経が炎症を起こしているときは消炎鎮痛薬で炎症を抑え、筋肉のこわばりがあるときは筋弛緩薬で緊張を緩めます。痛みが強い場合は、ブロック注射という方法で痛みを抑えることもあります。
物理療法・リハビリテーション
温熱療法や低周波治療などの物理的なアプローチで筋肉の緊張をほぐし、神経への圧迫を軽減することを目指します。リハビリテーションでは、筋力を維持・向上しながら正しい姿勢を身につけることを重視します。
理学療法士の指導のもとでエクササイズを行い、身体の使い方を見直して再発を予防しやすくします。
保存療法の主なメリット
- 手術に比べて体への負担が軽い
- 日常生活を続けながら治療を進められることが多い
- 薬物療法やリハビリにより、痛みをコントロールしつつ改善を狙う
手術療法が検討されるケース
保存療法を十分に行っても痛みが強くて日常生活に大きな支障が出る場合や、神経症状(しびれや筋力低下)が深刻な場合は、手術療法を検討することがあります。
椎間板ヘルニアや脊柱管狭窄症の手術では、飛び出した椎間板や狭くなった神経の通り道を直接治療し、神経の圧迫を解消します。
治療の選択で大切なこと
治療法の選択にあたっては、患者さんの年齢、症状の深刻度、ライフスタイルなどを総合的に考慮します。痛みの程度や生活の状況をしっかりと医師に伝え、治療目標を共有したうえで最適な方法を検討することが大切です。
十分に話し合いを行い、納得感をもって治療を進めると、不安や負担を軽減しやすくなります。
主な治療法の比較
| 治療法 | 方法 | 特徴 |
|---|---|---|
| 保存療法 | 薬物療法、リハビリ | 体への負担が比較的軽い。継続的なリハビリが重要 |
| ブロック注射 | 痛み止めの注射 | 即効性が見込める。効果は一時的だが痛みを軽減しやすい |
| 手術療法 | ヘルニア摘出など | 症状が重い場合に検討。術後のリハビリも大切 |
| 補助的療法 | 装具使用、温熱療法 | 痛みや負担を減らし、リハビリを進めやすくする |
手術が必要かどうかの判断は医師が下しますが、患者さん自身も症状を正確に伝え、納得しながら治療方針を決めることが望ましいです。
- 薬物やリハビリなど、まずは体に負担の少ない方法を選ぶ
- 強い神経症状には手術療法を考えるケースもある
- 痛みが和らいでも再発を防ぐためのケアが大切
予防と生活習慣
坐骨神経痛は再発リスクが低くないため、症状が落ち着いたあとも注意が必要です。ここでは、普段の生活で気をつけられる予防策や、腰や足への負担を減らすための工夫について紹介します。
姿勢と体の使い方の見直し
長時間のデスクワークやスマートフォンの操作など、悪い姿勢を続けると腰への負担が高まりやすくなります。椅子に深く腰掛ける、背筋を伸ばす、肩の力を抜くなど、基本的な姿勢を意識することが大切です。
また、物を持ち上げるときは腰ではなく膝を使うなど、身体を大切に扱う動作を身につけましょう。
姿勢を保つためのテクニック
- 背筋を伸ばしたまま座り、足の裏を床にしっかりつける
- デスクや椅子の高さを調整し、自然な目線を保つ
- 30分に1回程度は席を立ち、軽いストレッチをする
- 背もたれを活用して背中をサポートする
運動習慣と筋力強化
背筋や腹筋など体幹を支える筋肉が弱ると、腰への負担が増します。軽いウォーキングやストレッチ、体幹トレーニングなどを取り入れて、筋力を維持することが坐骨神経痛の予防につながります。
急激な運動はかえって負担を増やすので、自分の体調と相談しながら少しずつ負荷を増やしていくことが重要です。
日常に取り入れやすい運動と目安
| 運動法 | 内容 | 開始の目安時間 |
|---|---|---|
| ウォーキング | 軽めのスピードで歩く | 10分から |
| ストレッチ | 太もも裏やお尻の筋肉 | 1セット10秒 |
| 体幹トレーニング | プランクなどの静止運動 | 30秒から |
| ヨガ・ピラティス | ゆったりした動きで調整 | 15分から |
特に朝起きたときや、仕事の合間に簡単な運動をする習慣をつけると、筋肉の柔軟性を保ちやすくなります。

体重管理や栄養バランス
過度な体重増加は腰椎にかかる負担を増やします。バランスの良い食事を心がけ、無理のない範囲で体重をコントロールすると、坐骨神経痛のリスクを下げられる可能性があります。
筋肉や骨を強くするためにタンパク質やカルシウム、ビタミンDを意識して摂取することも大切です。
生活習慣の見直し
無理な姿勢での長時間労働や、ほとんど休息を取らないで過ごす生活は、坐骨神経痛を引き起こしやすい環境を作り出します。
休息と活動のバランスを取り、ストレスをためないように心がけるとともに、定期的に体調の変化を意識することが自分の体を守る一歩となります。
- 良い姿勢を維持し、腰への負担を軽減する
- 適度な運動で筋力を保ち、神経への圧迫を減らしやすくする
- 栄養バランスや体重管理を意識し、腰への負担をコントロールする
再発リスクと対策
坐骨神経痛は、いったん症状が治まっても、きっかけ次第で再発する可能性があります。ここでは再発を招きやすいパターンと、その対策について解説します。
再発しやすい要因
一度神経が圧迫されて炎症を起こすと、周辺組織が弱りやすくなります。以下のような要因が重なると、再発のリスクが高まります。
- 寒い季節や気圧の変動で筋肉や靭帯がこわばる
- 仕事や日常生活で不自然な姿勢が続く
- 治療後に運動量が減り、筋力や柔軟性が低下する
- 急な荷物の持ち上げなどで腰に大きな負担をかける
再発を招きやすい生活場面
| シーン | 注意点 |
|---|---|
| 長時間のデスクワーク | 同じ姿勢を取り続けず、小まめに休憩を挟む |
| 重い物を運ぶ作業 | 膝を使って持ち上げる、荷物をこまめに分割する |
| 寒冷環境 | 血行が悪くなりやすいので保温とストレッチを意識する |
| 急な運動開始 | ウォーミングアップを行い、筋肉を温める |
再発を防ぐためにできること
再発を防ぐためには、日常的なケアと心構えが欠かせません。リハビリで学んだ運動やストレッチを継続する、痛みが出始めたら早期に対処するなどの取り組みが重要です。
また、痛みが出ても無理に我慢せず、早めに休養を取ることも再発を抑えるポイントです。
- こまめに体を動かし、筋肉を固めない
- 疲労や痛みを感じたら早めにケアする
- 生活習慣を整え、体に過度な負担をかけない
メンタル面のケア
坐骨神経痛が長引くと、不安やストレスを感じやすくなる場合があります。ストレスで体が緊張すると、筋肉がさらに硬くなって痛みが増すこともあります。
適度にリラックスできる時間を確保し、必要に応じて家族や身近な人に相談すると気持ちを落ち着けやすくなります。
医療機関との連携
再発や慢性化のリスクがある場合、定期的に医療機関を受診し、状態をチェックしてもらう方法があります。治療後もアフターフォローを行うことで、症状の変化に早めに気づき、対策を取りやすくなります。
再発予防のために継続したい習慣
- 体を冷やさないよう、防寒や保温を意識する
- ウォーキングやストレッチを習慣にする
- 時間に余裕を持ち、急な無理をしない
- 適度な睡眠と休息で体力を回復させる
再発を繰り返すと慢性化して痛みがとれにくくなることもあるため、予防を心がけることが大切です。
当院での受診を検討する方へ
坐骨神経痛の症状に悩む場合、早めに医療機関で診察を受けると原因解明や適切な治療につながります。ここでは、当院での受診を考える際のポイントや、どういった流れで診療が進むかを簡単にご紹介します。
当院の診療の流れ
当院では、問診を大切にしています。症状や痛みが生じるタイミング、普段の生活状況を詳しく伺い、その情報をもとに必要な検査を行います。
原因が判明したら、画像検査や神経学的検査の結果を踏まえつつ、患者さんの状態に合わせた治療計画を提案します。
当院での受診の流れ
| ステップ | 内容 |
|---|---|
| 受付 | 症状や受診の目的を簡単にうかがいます |
| 問診 | 痛みの度合いや生活背景を詳しく確認 |
| 検査 | X線、MRIなど必要に応じて実施 |
| 診断 | 結果を総合評価し、原因を特定 |
| 治療方針 | 保存療法やリハビリ、手術などを検討 |
| フォロー | 治療後の再発予防や経過観察を行う |
受診前に準備しておくと良い情報
痛みがいつから始まったのか、どんな動作で強くなるか、仕事や家事の内容などをあらかじめ整理しておくとやり取りがスムーズになります。
既にほかの医療機関で検査を受けている場合は、画像データや診断結果があると参考になります。
- 痛む部位や痛みの度合い、しびれの有無
- 日常で困っている場面(座るとき、歩行、就寝時など)
- 既往歴やアレルギーの有無
早期受診のメリット
症状が軽いうちに受診すると、保存療法での改善が期待しやすくなります。
日常生活への支障が少ない段階から対策を始めることで、痛みの悪化や慢性化を防げる可能性が高まります。
受診を迷うときの目安
痛みやしびれが2週間以上続いている、あるいは段階的に強くなっていると感じる場合は、一度専門家に相談してみると安心です。
また、痛みで夜眠れないほど生活に支障が出ている場合も受診を検討するきっかけになります。
受診を検討する際にまとめておきたいリスト
- いつ頃から痛みがあるか
- 痛みやしびれが強くなる動作や時間帯
- 過去に整形外科などを受診したことがあれば、その時の診断内容
- 日常的に飲んでいる薬やサプリメント
- 早めに診断を受けると回復に向けた計画を立てやすい
- 問診時に痛みの特徴や生活背景を正確に伝えると役立つ
- 痛みが2週間以上続く場合や生活に影響が出てきたら受診を考える
参考文献
VALAT, Jean-Pierre, et al. Sciatica. Best practice & research Clinical rheumatology, 2010, 24.2: 241-252.
ROPPER, Allan H.; ZAFONTE, Ross D. Sciatica. New England Journal of Medicine, 2015, 372.13: 1240-1248.
JENSEN, Rikke K., et al. Diagnosis and treatment of sciatica. Bmj, 2019, 367.
KONSTANTINOU, Kika; DUNN, Kate M. Sciatica: review of epidemiological studies and prevalence estimates. Spine, 2008, 33.22: 2464-2472.
OLMARKER, Kjell; RYDEVIK, Björn. Pathophysiology of sciatica. Orthopedic Clinics of North America, 1991, 22.2: 223-234.
KOES, Bart W.; VAN TULDER, M. W.; PEUL, Wilco C. Diagnosis and treatment of sciatica. Bmj, 2007, 334.7607: 1313-1317.
VROOMEN, Patrick CAJ, et al. Conservative treatment of sciatica: a systematic review. Clinical Spine Surgery, 2000, 13.6: 463-469.
HELIÖVAARA, MARKKU, et al. Determinants of sciatica and low-back pain. Spine, 1991, 16.6: 608-614.
TUBACH, Florence; BEAUTÉ, Julien; LECLERC, Annette. Natural history and prognostic indicators of sciatica. Journal of clinical epidemiology, 2004, 57.2: 174-179.
DAVIS, David, et al. Sciatica. In: StatPearls [Internet]. StatPearls Publishing, 2024.