ほくろ(色素性母斑または母斑細胞母斑 melanocytic-nevus )とは、小さな斑点あるいは隆起したできもののことです。
多くの人が一つ以上のほくろを持っており、生まれつきの場合もあれば後天性に現れることもあります。
ほくろは一般的に良性疾患で健康への影響はありませんが、外見上の理由から除去を希望される方も多いでしょう。
この記事では、ほくろの特徴や一般的な原因について詳しく解説していきます。
この記事の執筆者

小林 智子(こばやし ともこ)
日本皮膚科学会認定皮膚科専門医・医学博士
こばとも皮膚科院長
2010年に日本医科大学卒業後、名古屋大学医学部皮膚科入局。同大学大学院博士課程修了後、アメリカノースウェスタン大学にて、ポストマスターフェローとして臨床研究に従事。帰国後、同志社大学生命医科学部アンチエイジングリサーチセンターにて、糖化と肌について研究を行う。専門は一般皮膚科、アレルギー、抗加齢、美容皮膚科。雑誌を中心にメディアにも多数出演。著書に『皮膚科医が実践している 極上肌のつくり方』(彩図社)など。
こばとも皮膚科関連医療機関
ほくろ(色素性母斑)の症状・病型
ほくろ(色素性母斑または母斑細胞母斑)は、多くの人々の皮膚にあるできもので、これは母斑細胞の増殖によります。
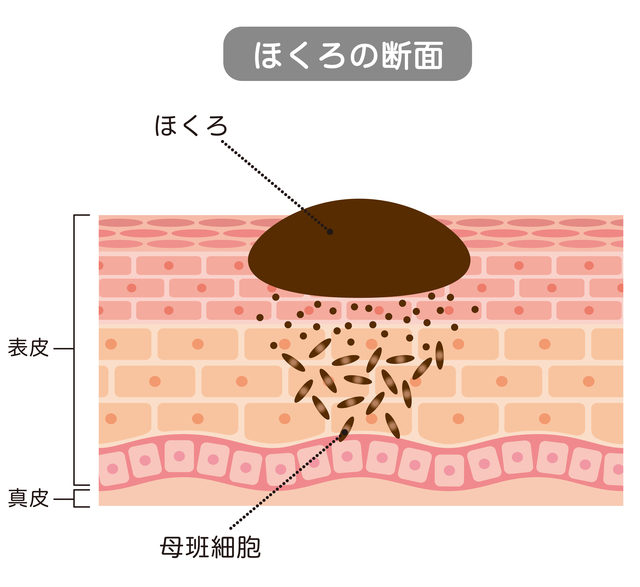
生まれつきの場合もありますが多くは後天性で、3〜4歳頃から次第に増加する傾向にあり、一般的に遺伝性は認めません。
症状
褐色あるいは黒色の色素斑、あるいは腫瘤(できもの)を全身どこにでも認めます。表面は平滑か、あるいは乳頭状で、ときに発毛を伴うことも。
大きさは通常1.5cmまでの小型であることがほとんどですが、1.5〜2.0cmのものの多くは先天性で一般的に「黒あざ」と呼ばれ、頭頸部に好発し、また、20cmを超えるものは「巨大先天性色素性母斑」と呼ばれます1)。
病型
ほくろにはいくつかの異なるタイプがあり、増殖している母斑細胞の存在部位によって分類され、それとは別に、いくつか特殊型のほくろもあります。
通常型
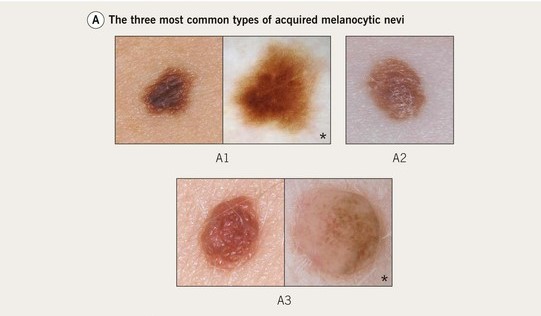
通常型のほくろは、病理学的に、母斑細胞の存在部位によって境界母斑、複合母斑、真皮母斑の3つのタイプに分類されます2)。
通常型の3つのタイプのそれぞれの特徴
| タイプ | サイズ | 発症時期 | 形 | 境界 | 色調 |
|---|---|---|---|---|---|
| 境界母斑 | 2-5mmの斑点 | 小児〜思春期 | 円形または楕円形、左右対称性 | 境界明瞭 | 赤褐色〜暗褐色 |
| 複合母斑 | 3-6mmの丘疹 | 小児〜思春期 | 円形または楕円形、左右対称性 | 境界明瞭 | 赤褐色〜暗褐色 |
| 真皮母斑 | 3-6mmの丘疹でドーム状や乳頭状 | 多岐に渡る | 円形または楕円形、左右対称性 | 境界明瞭 | 淡褐色〜灰色 |
いずれのタイプも周囲の皮膚との境界で、左右対称性であることは後述する鑑別疾患と見分ける際に重要な所見です。
特殊型
通常型には分類されない特殊型には主に以下のタイプがあります。
- 巨大先天性色素性母斑: 生まれつき認める20cmを超える巨大な黒色斑で、時に剛毛を伴い、悪性黒色腫のリスクがあります。
- 分離母斑: 眼瞼の上下に分布するタイプで、ほとんどが生まれた時からあります。
- 爪甲黒色線条型母斑: 爪に縦に認める黒色の線で、大部分が爪母より生じた母斑です。
- Spitz(スピッツ)母斑: 青少年に好発する母斑の一つで、頭頸部に急速に拡大する半球状の結節を認めるのが特徴的です。外見上及び病理学的所見も悪性黒色腫に類似するため、鑑別が重要になります3)。
- Clark(クラーク)母斑: 通常色素性母斑は境界が明瞭、左右対称性で色調が単一ですが、Clark母斑は良性の母斑にもかかわらず境界不明瞭、左右非対称性で濃淡差のある色調を呈します。
別名「異形性母斑(dysplastic nevus)」呼ばれ、その定義については1970年代議論が起こっており、Spitz母斑と同様、悪性黒色腫との鑑別が必要です4)。
参考文献
1) 清水宏. あたらしい皮膚科学第3版. 中山書店
2) Sardana K, et al. Optimal management of common acquired melanocytic nevi (moles): current perspectives. Clin Cosmet Investig Dermatol.2014:7:89-103.
3) Brown A, et al. Spitz Nevus: Review and Update. Clin Plast Surg. 2021;48(4):677-686.
4) Friedman R, et al. The ‘desplastic’ nevus. Clin Dermatol. 2009; 27(1):103-115.
ほくろ(色素性母斑)の原因
ほくろ(色素性母斑)の原因は、現時点で不明です。いくつかの分子マーカーなどの発現を研究したものはあり、母斑の種類によって発現しているマーカーにいくつか特徴があることが分かっています5)。
また、遺伝子については悪性黒色腫に比べて報告は少ないものの、BRAFという悪性黒色腫と共通の癌遺伝子の変異を保有。この変異のプログラムによって癌原性の変化が生じた場合に悪性化が起こると考えられています6)。
参考文献
5) Wang DG, et al. Clinicopathological Analysis of Acquired Melanocytic Nevi and a Preliminary Study on the Possible Origin of Nevus Cells. Am J Dermatopathol. 2020; 42(6):414-422.
6) Roh MR, et al. Genetics of Melanocytic Nevi. Pigment Cell Melanoma Res. 2015;28(6):661-672.
ほくろ(色素性母斑)の検査・チェック方法
皮膚にあるほくろの中には、悪性の皮膚腫瘍と鑑別を要することがあり、定期的な自己チェックや専門家による検査が推奨されています。以下に、ほくろの検査やチェックの方法を詳細に解説いたしましょう。
自己チェックの方法
日常的に自己の皮膚をチェックすることは、異常な変化を早期に捉えるうえで非常に有効です。以下の点に注意しながら、ほくろのチェックを行ってください。
ABCDEルール
以下は、悪性黒色腫を疑う5つの所見として定義されています。該当する場合は悪性腫瘍の可能性がありますので皮膚科を受診してください。
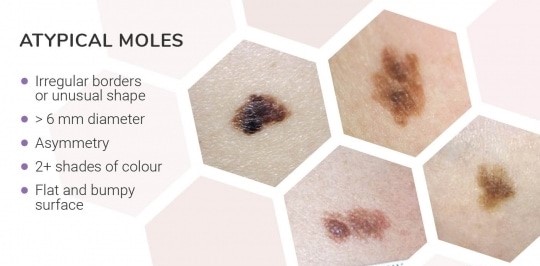
- A(Asymmetry): ほくろの形が左右対称でない。
- B(Border): ほくろの境界が不規則、ぼやけている、またはギザギザしている。
- C(Color): ほくろの色が均一でない、または異なる色が混ざっている。
- D(Diameter): ほくろの直径が6mm以上。
- E(Evolving): ほくろの大きさ、形、色、または高さが時間とともに変化。
ダーモスコピー
皮膚科では、まずダーモスコピーを使って母斑が良性か悪性かの判断を行います。ダーモスコピーでは侵襲性なくほくろの形状を確認することが可能です7)。
・pigment network(色素ネットワーク):褐色の網目状構造の対称性を確認します。
・globules(小球)・ dot(小点):メラニン顆粒の塊の所見である点状構造を確認します。色素性母斑では大きさが均一ですが、悪性黒色腫では大小不同で、敷石状にドットパターン(cobblestone pattern)を認めることが。
また真皮母斑では、青灰色の小球や線状を認めます。
皮膚生検
視診やダーモスコピーによって悪性である可能性が高まった場合、皮膚生検を推奨されることがあります。これは、疑わしい部分の組織を採取し、確定診断を行う方法です。
病変部全てを切除する全切除生検と部分的に行う部分生検があり、生検の目的や大きさなどによっても異なりますが、いずれも問題なく行えるのであれば、全切除生検が推奨されます8)。
参考文献
7) Muradia I, et al. A Clinical, Dermoscopic, and Histopathological Analysis of Common Acquired Melanocytic Nevi in Skin of Color. J Clin Aesthet Dermatol.2022; 15(19):41-51.
8) 日本皮膚科学会ガイドライン 皮膚悪性腫瘍ガイドライン第3版 メラノーマ診療ガイドライン2019
ほくろ(色素性母斑)の治療方法
ほくろの除去は、一部のケースを除き美容的な理由にもとづいて行われることが多く、除去方法はいくつかあります。
- 外科手術: ほくろを完全に取り除くための手法で、最も一般的です。手術の後、線状の小さな傷跡が残ることが。真皮母斑や、盛り上がるほくろの場合は、外科的なアプローチが勧められます。
- レーザー治療: CO2レーザーなどのレーザー機器を用いてほくろを焼き取る方法。浅いほくろに適しており、傷跡のリスクが低く9)、数ミリ程度の小さく平坦なホクロに選択されることが多いですが、保険適用外です。
- ラジオ波焼灼: ラジオ波の熱を使用してほくろを焼き切る方法です。浅いほくろの除去に適しています。
治療の注意点
ほくろの除去に際して、以下の点に注意する必要があります。
- ほくろの変化や症状が気になる場合は、専門家の意見を求める。
- 除去手術など治療の後は、瘢痕や炎症後色素沈着のリスクを避けるためのアフターケアが必要。
参考文献
9) Vural S, et al. Accelerated Use of Non-Surgical Techniques for Nevi Removal: Primum Non-Nocere. Dermatol Pract Concept. 2021; 11(4):e2021117.
ほくろ(色素性母斑)の治療期間(ダウンタイムなど)
ほくろの除去治療を受けた後、皮膚の回復や治癒に要する時間を「ダウンタイム」と言い、期間は、使用された治療方法や個人の体質、治療を受けた部位などによって異なります。
一般的なダウンタイムの期間と特徴について詳しく説明いたしましょう。
治療方法別のダウンタイム
主な治療方法とそれに伴うダウンタイム
| 治療方法 | ダウンタイムの期間 | 特徴 |
|---|---|---|
| 外科的手術 | 2~6ヶ月 | 切除部が赤くなったり、腫れたりすることも(肥厚性瘢痕やケロイド) |
| レーザー治療 | 2~6ヶ月 | 軽度の赤み、腫れや、比較的大きい場合は一時的に凹み |
| ラジオ波焼却 | 2~6ヶ月 | 軽度の赤み、腫れや、比較的大きい場合は一時的に凹み |
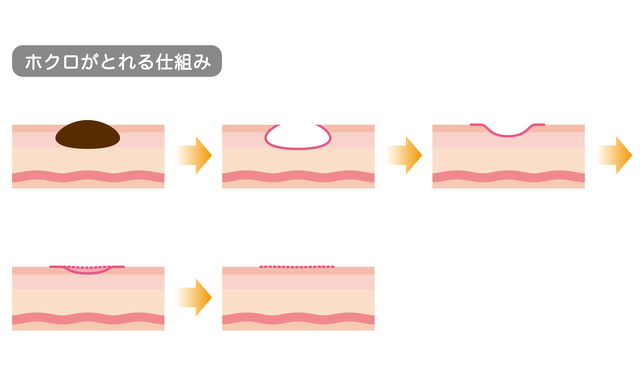
ダウンタイム中のケアと注意点
除去治療後のダウンタイム中は、適切なケアが必要です。以下の点に注意してください。
- 治療部位を清潔に保つことが大切で、毎日、優しく洗う。
- 治癒が遅くなるので、傷をこすらないように。
- かさぶたや赤みがある場合、無理に剥がさないよう注意。
- 直射日光は避け、日焼け止めを塗るなど、UVケアをしっかり。
- トレチノインなどの刺激になりやすい製品の使用は、医師の指示に従う。
- 異常な症状や感染の兆候がある場合は、すぐに医師に相談。
ほくろの除去治療後のダウンタイムは、治療方法や個人の体質、アフターケアによって異なります。適切なアフターケアはダウンタイムを短縮するためにも非常に大切です。
治療の副作用やデメリット
ほくろの治療を考慮する際には、副作用やデメリットも考慮する必要があります。
治療方法別の副作用
主な治療の副作用
| 治療方法 | 主な副作用 |
|---|---|
| 外科的手術 | 傷跡の瘢痕、ケロイド、感染、出血 |
| レーザー治療 | 赤み、腫れ、色素沈着、凹み |
| ラジオ波焼却 | 赤み、腫れ、色素沈着、凹み |
治療のデメリット
それぞれのほくろ治療にはデメリットもあります。
- 外科的手術のデメリット: 外科的手術は一度で取り切れますが、線状の傷跡になる点や、体質、部位によって肥厚性瘢痕やケロイドとして長期に残る可能性も。また、抜糸のために再度診察が必要です。
- レーザー治療、ラジオ波焼却のデメリット:比較的傷跡が少なくてすみますが、大型で盛り上がっているタイプのほくろは凹みが目立つ可能性があり、外科的治療が望ましいこともあります。
最大のデメリットは悪性黒色腫だった場合で、レーザーにより転移を促したり、発見が遅くなるリスクも10)。治療を行う際は悪性黒色腫の可能性を十分に考慮する必要が。いずれの治療法も保険適用外です。
参考文献
10) Muradia I, et al. A Clinical, Dermoscopic, and Histopathological Analysis of Common Acquired Melanocytic Nevi in Skin of Color. J Clin Aesthit Dermatol. 2022; 15(19):41-51.
保険適用について
ほくろの治療は保険適用になるものとならないものがあります。
保険適用となる治療
一般的に、外科的な治療は保険適用です。また、治療前に行うダーモスコピーなどの検査も保険適用となります。
ダーモスコピー 72点(3割負担で216円)
皮膚生検 500点(3割負担で1500円)
摘除術は露出部か、露出部以外かによって点数が異なります。
皮膚、皮下腫瘍摘除術(露出部)
- 長径2センチメートル未満 1,660点(3割負担で4980円)
- 長径2センチメートル以上4センチメートル未満 3,670点(3割負担で11,010円)
- 長径4センチメートル以上 4,360点(3割負担で13,080円)
皮膚、皮下腫瘍摘除術(露出部以外)
- 長径3センチメートル未満 2,110点(3割負担で6,330円)
- 長径3センチメートル以上6センチメートル未満 4,070点(3割負担で12,210円)
- 長径6センチメートル以上 11,370点(3割負担で34,110円)
この他に初診料などがかかります。
保険適用外の治療
ラジオ波焼却術やレーザー治療には保険が適用されず、クリニックによって価格は異なります。詳しくはお問い合わせください。
保険が適用されるかどうかは、診療を行う医療機関や医師の判断にも左右されます。治療を受ける前に十分なカウンセリングを受け、治療の内容や費用、保険の適用について確認することが大切です。


