腎臓の機能が大きく低下すると、体内にたまった老廃物を十分に排出できなくなります。
こうした状態を改善する方法の1つが透析です。血液中の不要な物質や余分な水分を人工的に除去し、身体の状態を維持する目的で行います。
しかし、透析に踏み切るタイミングや治療の種類、治療を継続するうえでのポイントなど、初めての方にはわからないことも多いかもしれません。
この記事では、透析がどのような仕組みで行われ、どのように日常生活に影響するのかをわかりやすく解説します。
透析とは何か
腎臓の働きが低下すると、老廃物を十分に排出できず、身体にさまざまな不調が生じます。透析はそうした不要な物質を人工的に取り除き、身体のバランスを維持することを目的としています。
まず透析の基本的な考え方を説明しながら、腎臓が担っている役割や透析で何が行われるのかをお伝えします。
体内における腎臓の役割
腎臓は血液中の老廃物や余分な水分・電解質を尿として排出し、身体の内部環境を一定に保つ働きを担います。腎機能が低下すると、次のような問題が起こりやすくなります。
- 老廃物が排出しにくくなり、尿毒素が蓄積して疲労感や食欲不振が生じる
- 水分バランスが乱れ、むくみや血圧の異常など体液量の問題が起こりやすい
- 電解質の調整が不十分になり、カリウムやリン、ナトリウムなどの濃度が偏りやすい
腎臓は身体の恒常性を保つうえで重要です。毎日の食事や飲水を通じて取り込まれる成分を、過不足なく調整しているのが腎臓の役割といえます。
腎臓が担う主な機能一覧
| 機能 | 内容 |
|---|---|
| 老廃物の排出 | 尿を生成して血液中の毒素や廃棄物を排出し、体内環境を整える |
| 水分調整 | 余分な水分を排出し、血圧や体液量を安定させる |
| 電解質の調整 | カリウムやナトリウム、リンなどのバランスを適切に保つ |
| 酸・塩基平衡 | 血液のpHを一定に維持し、アシドーシスなどを防ぐ |
| ホルモン分泌 | 血圧調整に関わるレニンや、造血ホルモンであるエリスロポエチンを分泌する |
尿毒素を体外に排泄するしくみ
腎臓は血液をろ過し、不必要な成分を尿として体外に出します。ろ過された血液は必要な成分を再吸収し、不必要な老廃物だけを尿として排泄します。
もし腎臓が十分に機能しない場合、老廃物が体内に蓄積して尿毒症状が発生します。これは身体にさまざまな不快症状をもたらし、生命に関わるリスクへとつながります。
透析は、人工的に腎臓と似た役割を果たし、老廃物と余分な水分を取り除きます。血液透析の場合は血液を体外に導き、ダイアライザーというフィルターを通して老廃物を除去し、きれいになった血液を体内に戻します。
腹膜透析では、自分の腹膜をフィルターの代わりに用い、透析液との物質交換を利用して老廃物を体外へ排出します。
透析の目的
透析には主に以下の目的があります。
- 腎機能が不十分な状態でも血液の清浄を保ち、尿毒素を取り除く
- 血圧や水分バランスをコントロールし、むくみや高血圧を防ぐ
- 電解質のバランスを整え、カリウムやリンの過剰蓄積を防ぐ
- 体調を安定させ、日常生活を維持しやすくする
腎臓移植などの選択肢がない場合、透析治療は長期間にわたり実施します。透析導入の時期や手法は、医師や医療スタッフと相談しながら慎重に決定していきます。
透析の種類
透析には血液透析と腹膜透析があります。それぞれ特徴やメリット・デメリットが異なります。医師から治療方針の提案を受けたり、ご自身の生活状況などを考慮して選ぶ場合もあります。
ここでは血液透析と腹膜透析の違いや、どちらを選ぶか悩んだときに考慮する要素を説明します。
血液透析(HD)の特徴
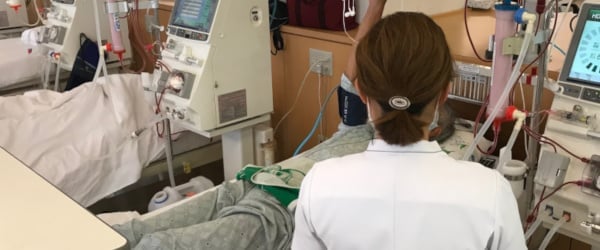
血液透析は週に複数回、専用の機械を用いて血液を体外に導き、老廃物や余分な水分を除去して、きれいにした血液を体内に戻す方法です。主に透析施設や病院などで実施し、通常は1回あたり4時間前後かかることが多いです。
通院が必要となる分、医療スタッフのサポートを受けやすいという利点があります。
血液透析のポイント
- 人工腎臓(ダイアライザー)で血液をろ過して不要物を除去
- 透析を行う施設に定期的に通院する必要がある
- 1回の透析に比較的まとまった時間がかかる
- 透析中は座ったまま、もしくは横になって過ごす
- 看護師や技師が常に近くで管理する安心感がある
身体にシャント(動脈と静脈をつなげた血管)を作ることで血流を確保し、そこから血液を取り出してダイアライザーでろ過し、戻します。
シャント部位の管理や定期的なメンテナンスが必要ですが、安定した血液透析を行ううえで大切です。
腹膜透析(PD)の特徴
腹膜透析は患者自身の腹膜をフィルターとして利用し、透析液と体内の老廃物を交換します。透析液を自宅で交換できるため、施設に通う回数を減らすことが可能です。
ただし、装置の準備や透析液の管理を自分で行う必要があるため、自己管理の意識が求められます。感染症(腹膜炎)のリスクを下げるためにも、日頃の衛生管理が大切です。
腹膜透析の特徴比較
| 項目 | 血液透析(HD) | 腹膜透析(PD) |
|---|---|---|
| 方法 | 体外に血液を出してろ過 | 腹膜をフィルターとして活用 |
| 実施場所 | 病院や透析施設 | 自宅が中心 |
| 透析頻度 | 週3回前後、1回4時間程度 | 毎日あるいは1日数回の交換 |
| メリット | 医療スタッフが管理しやすい | 自宅で可能、通院回数が少ない |
| デメリット | 通院が必要、時間がかかる | 自己管理が必要、腹膜炎リスクに注意 |
| シャントやカテーテル | シャント作成が必要 | 腹腔内にカテーテル留置 |
どちらを選ぶか悩んだとき
血液透析か腹膜透析かを決めるうえでは、患者さんの腎臓以外の病状、生活環境、家族や医療スタッフのサポート体制など、さまざまな要素を考慮します。
また、患者さんの希望も大切です。仕事との両立や家事・育児の状況などを医療スタッフに相談し、メリットとデメリットをよく理解してから選択することが望ましいでしょう。
透析が必要になるとき
慢性腎臓病が進行して、末期腎不全と呼ばれる状態になると、透析や腎移植を検討する段階に達します。具体的には腎臓のろ過機能が大幅に失われ、日常生活にも支障が出始めるレベルです。
どのようなときに透析が必要と判断されるのか、指標や症状の面から紹介します。
末期腎不全とは
慢性腎臓病は長期にわたる腎機能の低下を意味し、進行するにつれて体内の老廃物や水分バランスのコントロールが難しくなります。末期腎不全は腎機能がさらに低下して、透析や移植なしでは生命維持が難しくなる状態を指します。
慢性腎臓病の進行リスクには、高血圧や糖尿病、タンパク尿など複数の要因が絡み合います。
末期腎不全の主な原因
| 原因 | 特徴 |
|---|---|
| 糖尿病 | 慢性的な高血糖により腎臓のろ過機能が低下 |
| 高血圧 | 血管への圧力が増し、腎臓の血管にもダメージを与えて機能低下を引き起こす |
| 慢性糸球体腎炎 | 糸球体に炎症が起こり、長期的に腎臓を傷つける |
| 多発性嚢胞腎 | 遺伝的な要因で多数の嚢胞が腎臓にでき、機能が低下していく |
| その他 | 薬剤性、虚血性、免疫性要因などさまざまな原因 |
血液検査でわかる腎機能の指標
腎機能の指標として代表的なものが、血清クレアチニン値や推算GFR(eGFR)です。クレアチニンは筋肉から出る老廃物で、腎臓がろ過する能力が低下すると血中濃度が上昇します。
eGFRは年齢や性別、血清クレアチニン値などを基に算出され、腎機能の推定値を示します。eGFRが低くなるほど腎機能の低下度合いが大きいと判断します。
eGFR値の目安
| eGFR (mL/min/1.73m²) | 腎機能の段階 |
|---|---|
| 90以上 | 正常または腎機能良好 |
| 60~89 | 軽度低下 |
| 30~59 | 中等度低下 |
| 15~29 | 高度低下 |
| 15未満 | 末期腎不全(透析や移植の検討) |
自覚症状の有無
腎臓病は初期の段階では自覚症状がほとんどありません。しかし、腎機能が大きく落ちると、以下のような症状があらわれる場合があります。
- 疲れやすさ、全身倦怠感
- 食欲低下、吐き気
- むくみ、特に足首や顔まわり
- 尿量の減少や泡立ち
- かゆみや皮膚の乾燥
- 息切れや動悸
これらの症状が出た時点ではかなり腎機能が低下している可能性があります。定期的に血液検査を受け、早期に発見することが大切です。
透析のメリットとデメリット
透析を始める際には、腎機能が補われることで得られるメリットと、治療を継続するうえでのデメリットの両面を把握しておくことが重要です。
血液透析と腹膜透析では、患者さんが感じる負担やリスクも異なるため、自身の状況やライフスタイルと照らし合わせながら選ぶ必要があります。
血液透析の長所と短所
血液透析は通院による定期管理がしやすいという点が特徴ですが、その反面、透析施設への往復や長時間の拘束が避けられない面もあります。
看護師や臨床工学技士が近くにいる安心感はあるものの、透析スケジュールに合わせた生活を組み立てる必要があります。
血液透析のメリット
- 定期的に医療スタッフとコミュニケーションを取れる
- 急変時にもその場で対応しやすい
- 腹膜炎などのリスクがない
- 機器による透析効率が安定している
長所がある一方で、以下のような短所も念頭に置く必要があります。
血液透析のデメリット
- 週3回程度、4時間前後の透析を受ける必要がある
- 透析施設への通院が難しい地域や仕事環境では負担が大きい
- 食事や水分管理について制限が厳しい場合がある
- シャントのトラブルや血管の劣化リスクがある
腹膜透析の長所と短所
腹膜透析は自宅で継続できるという自由度の高さがメリットです。仕事や育児など、比較的柔軟にスケジュールを組みやすい点が魅力ですが、その分自己管理の徹底が重要になります。
手技の習得や衛生面への配慮などが不可欠で、万が一トラブルが起きたときに速やかに対処できる体制も考えなければなりません。
腹膜透析のメリット・デメリット
| 観点 | メリット | デメリット |
|---|---|---|
| 生活スタイル | 自宅でできるため仕事や家事との調整がしやすい | 定期的に透析液を交換する時間と手順を守る必要がある |
| 身体への負担 | 心臓への負担が少ないといわれることがある | 腹膜炎など感染症のリスクがある |
| 治療管理 | 緊急時の対応は少し遅れる可能性があるものの、外来通院頻度が少ない | 自分で機材の準備と衛生管理を行う必要がある |
| 社会活動 | 病院に行く日数が少ないため通学や仕事などを続けやすい | 出張や外出先での対応方法をあらかじめ考えておく必要がある |
身体への影響や注意点
いずれの透析法でも長期間にわたり行うことになります。血管への負担や、透析時に生じる血圧低下、脱水感などの症状、そして生活リズムの変化に慣れていくことがポイントです。
特に透析開始直後は、体調の変動や疲労感を抱えやすい傾向があるため、体力や生活リズムを少しずつ整えていくことが求められます。
透析の流れ
透析は日々や週単位で繰り返す治療です。血液透析と腹膜透析では治療の流れが大きく異なるため、それぞれの過程を把握しておくと安心感につながります。ここでは、両透析法の大まかな流れや治療時間、頻度などをまとめます。
血液透析の進行手順
血液透析を行う場合、通常は週に3回程度、1回あたり3~5時間程度の治療を受けます。透析施設に通院し、看護師や臨床工学技士が透析装置の操作・管理を行うため、医療者のサポートを受けながら進められます。具体的な手順は以下の通りです。
- 体重測定とバイタルチェックを実施して身体状況を確認
- シャント部位の状態を確認し、針を刺して血液を透析装置に送る
- ダイアライザーで血液をろ過し、不要物を除去
- 処置中、看護師や技師が血圧や心拍数を定期的に確認
- 透析終了後、針を抜き、止血処置を行う
- 再度体重測定を実施して水分除去量を確認
血液透析のタイムスケジュール
| 項目 | 所要時間(目安) | 内容 |
|---|---|---|
| 事前準備 | 約30分 | 体重測定・バイタルチェック |
| 透析開始~終了 | 約3~5時間 | シャント穿刺、透析実施、定期的な体調確認 |
| 終了処置 | 約15分 | 針の抜去・止血・最終バイタルチェック |
腹膜透析の進行手順
腹膜透析では自宅などで腹膜透析液の交換を行います。患者さんの生活リズムに合わせて、1日あたり数回の透析液交換を行う連続携行式腹膜透析(CAPD)や、夜間に機械を使って自動的に交換する在宅自己腹膜透析(APD)などの方法があります。
腹膜透析の一般的な流れは次の通りです。
- 腹膜透析用のカテーテルから透析液を排液
- 透析液バッグを交換し、新しい透析液を注入
- 数時間~夜間に透析液を留置しながら老廃物を吸着
- 規定の時間が経過したら排液し、新しい透析液に交換
自己管理の観点から、透析液の取り扱いと衛生環境の確保がポイントです。誤ってカテーテルを汚染したり、室内の清潔状態が保てないと感染リスクが高まります。
透析治療の頻度や時間
血液透析の場合は週に3回程度で各回3~5時間が多いですが、患者さんの体格や病状によって調整します。一方、腹膜透析は毎日1日数回交換する方法や、就寝中に自動で交換する方法などがあります。
それぞれのライフスタイルにあわせて、負担や費用、医師の診断などを考慮しながら治療計画を組み立てます。
透析頻度の比較
| 透析法 | 頻度・時間 | 主な対象 |
|---|---|---|
| 血液透析 | 週3回、1回3~5時間程度 | 医療スタッフの支援を重視する方 |
| 腹膜透析(CAPD) | 1日4~5回の透析液交換を実施 | 自宅で管理しやすい人 |
| 腹膜透析(APD) | 夜間機械が自動で交換(7~9時間)+必要に応じた交換 | 日中の負担を減らしたい人 |
透析と日常生活
透析を続けるとき、食事や運動、社会生活など日常的に配慮すべきことが増えます。透析は長期的な治療なので、自分の生活をどのように組み立てていくかが健康を保つうえで重要です。
食事と水分管理
透析中に余分な水分や老廃物を除去しますが、間の期間に過剰な水分・塩分を摂取すると、高血圧やむくみ、心臓への負担が大きくなる可能性があります。また、透析では除去しきれないカリウムやリンをコントロールするためにも食事制限が必要です。
具体的な指導は管理栄養士や医師から受ける場合が多いですが、日常的に意識すべき点としては以下のとおりです。
水分・食事管理のコツ
- 水やお茶の総量を、医師から指示された範囲内に留める
- 塩分を控えめにし、むくみや高血圧を予防する
- カリウムの多い食品(芋類、果物、野菜ジュースなど)を控えすぎない程度に調整する
- リンの多い食品(加工食品や乳製品、干物など)を適量に抑える
- 食事内容を記録に残し、医師や管理栄養士と共有する
運動と体調管理
透析患者さんであっても、適度な運動を取り入れることによって血行促進や筋力維持を目指せます。体調に合わせて医師と相談しながら、ウォーキングや軽いストレッチなどを習慣化すると良いでしょう。
運動のし過ぎは低血圧や疲労を招く恐れがあるため、透析後など疲れが出やすいタイミングには注意が必要です。
透析患者向けの軽い運動例
| 運動種目 | 目安時間 | 注意点 |
|---|---|---|
| ウォーキング | 20~30分 | 速度は息切れしない程度、靴や路面に気を配る |
| 軽いストレッチ | 10~15分 | 呼吸を止めずにゆっくり伸ばす |
| 軽い筋トレ | 10~15分 | 無理のない範囲でチューブやダンベルなどを活用 |
| ヨガや太極拳 | 15~30分 | ゆっくり動いて心拍数や呼吸をコントロールしやすい |
体調管理には睡眠の質や休息の取り方も関係します。透析により疲れを感じやすいときには、こまめな休憩を挟むことを心がけると、身体への負担を緩和できます。
社会生活と仕事との両立
透析は週に何度も通院や手技を行う必要があるため、仕事や学業などとの両立が悩みの種になることがあります。職場や学校と相談し、透析治療を理解してもらいながらスケジュールを調整することが必要です。
腹膜透析を選択すると通院頻度が減るため、フレキシブルに対応しやすいというメリットがあるかもしれません。いずれにしても、主治医やソーシャルワーカーと連携して、必要な制度を活用することが大切です。
仕事と透析を両立するための工夫
- 透析日を考慮した勤務シフトや休暇制度の利用
- 在宅勤務や時短勤務など会社の制度を確認
- 同僚や上司への情報共有と必要な支援の相談
- 自宅で腹膜透析を行う際の通信環境や保管スペースの確保
- ソーシャルワーカーやハローワークでの就労支援サービスの利用
透析に伴う合併症の予防
透析を長期間続けていると、血圧の変動や心臓への負担、感染症リスクなど、いくつかの合併症が起こることがあります。定期的な受診やセルフケアを通じて、こうした合併症をできるだけ回避し、健康状態を維持していくことが大切です。
貧血や低血圧
腎臓は造血ホルモンであるエリスロポエチンを分泌する臓器ですが、腎機能が低下すると分泌が十分ではなくなり、貧血になりやすくなります。加えて透析の過程で血液が装置を通るため、軽度の出血リスクや赤血球の破壊が起こる可能性があります。
低血圧は特に血液透析時に大量の水分を除去するときに起こりやすく、めまいや倦怠感の原因になります。
低血圧を防ぐための工夫
- 透析前の急激な水分摂取を避ける
- 透析中は足をやや高めにするなど寝方を工夫する
- 透析前に十分な休息をとり、体調を整える
- 医師と相談しながら除水ペースをゆるやかに調整する
感染症への対策
腹膜透析では腹部に留置したカテーテルから細菌が侵入し、腹膜炎を起こす可能性があります。血液透析でもシャント部位からの感染やカテーテル感染のリスクがゼロではありません。
清潔操作や洗浄を怠らず、皮膚の変化や発熱、腹痛などがあった場合には速やかに医療機関に連絡することが望ましいです。
腹膜透析における感染予防ポイント
| ポイント | 内容 |
|---|---|
| 手洗いの徹底 | 透析液交換時やカテーテル操作前後は必ず手指消毒を行う |
| 消毒の方法 | カテーテル周囲は指示された消毒液を用いてやさしくケアする |
| 傷口の確認 | 赤みや腫れ、異常な分泌物がないか毎日チェックする |
| 体調の変化 | 発熱や腹痛、全身の倦怠感など異常を感じたら早めに受診する |
血管トラブルと皮膚ケア
血液透析ではシャントを長期的に使用するため、血管が狭くなったり血栓ができたりしてトラブルが起こることがあります。定期的な血管エコー検査などによって早期発見・対処を行うことが大切です。
皮膚は透析の穿刺やカテーテル挿入部位を中心に負担がかかりやすいため、乾燥対策やこすりすぎに注意しながら、保湿クリームを利用するなど、日頃のケアを意識して行うことが求められます。
透析を検討する方へのメッセージ
これから透析を始める人は、不安や疑問が多いかもしれません。治療法の違いを理解し、医療スタッフとの連携を深めることで、より安心して透析生活を送れるようになります。
ここでは、透析を検討する方が知っておくと良いポイントをまとめます。
医療チームとの連携
透析は医師、看護師、臨床工学技士、管理栄養士、薬剤師、ソーシャルワーカーなど、多職種のサポートを受けながら行います。疑問点や困りごとは遠慮なく伝え、解決策を一緒に考えていくことが重要です。
治療は長期に及ぶため、信頼関係を築きながら進めることが心身の安定につながります。
不安や疑問への対応
透析にまつわる不安や疑問を抱えたままにせず、積極的に情報収集を行い、必要に応じて医療者に相談すると良いでしょう。
インターネットや本などから知識を得ることも有効ですが、個人によって症状や生活環境が異なるため、最終的な判断は主治医との連携が欠かせません。
よくある質問例
- 「血液透析と腹膜透析はどちらが身体に合うのだろうか」
- 「食事制限はどの程度きびしくなるのか」
- 「仕事や家事、育児との両立はできるのだろうか」
- 「透析を始めたらどのくらいまで旅行や外出ができるのか」
- 「将来的に腎移植は選択肢として考えられるのか」
継続的なフォローアップ
透析を開始した後も、腎機能の残存具合や合併症の有無などに応じて治療内容は変化します。通院のたびに検査結果を確認し、医師や医療スタッフとコミュニケーションを深めることが大切です。
また、透析以外にも生活習慣の見直しや、合併症リスクへのケアを怠らないように心がけると、より安定した体調管理につながります。
以上

透析センター(人工透析) | 大垣中央病院(医療法人社団豊正会 )
参考文献
MEHROTRA, Rajnish, et al. The current state of peritoneal dialysis. Journal of the American Society of Nephrology, 2016, 27.11: 3238-3252.
ROSANSKY, Steven; GLASSOCK, Richard J.; CLARK, William F. Early start of dialysis: a critical review. Clinical Journal of the American Society of Nephrology, 2011, 6.5: 1222-1228.
HENRICH, William L. Principles and practice of dialysis. Lippincott Williams & Wilkins, 2012.
LEVY, Jeremy, et al. Oxford handbook of dialysis. OUP Oxford, 2009.
GOTTSCHALK, Carl W.; FELLNER, Susan K. History of the science of dialysis. American journal of nephrology, 1997, 17.3-4: 289-298.
PONTORIERO, Giuseppe, et al. The quality of dialysis water. Nephrology Dialysis Transplantation, 2003, 18.suppl_7: vii21-vii25.
NISSENSON, Allen R., et al. (ed.). Handbook of dialysis therapy. Elsevier Health Sciences, 2022.
HAKIM, Raymond M., et al. Effects of dose of dialysis on morbidity and mortality. American Journal of Kidney Diseases, 1994, 23.5: 661-669.
JAIN, Arsh K., et al. Global trends in rates of peritoneal dialysis. Journal of the American Society of Nephrology, 2012, 23.3: 533-544.

