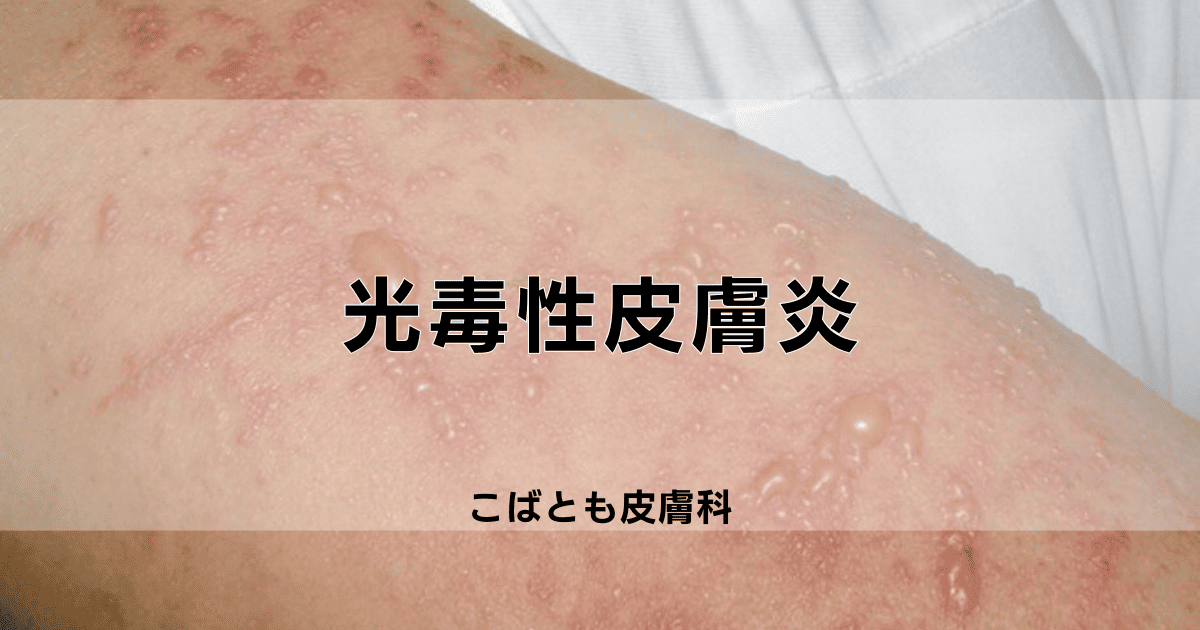
光毒性皮膚炎(phototoxic dermatitis)とは、特定の光線(紫外線など)と化学物質や薬剤などが関わることで、皮膚に急性・慢性のトラブルを生じる疾患です。
日常生活で意外に多く発生しており、皮膚が赤くなったりヒリヒリとした痛みが出たりします。
治療には原因物質や紫外線の遮断が欠かせませんが、進行度や個々の皮膚状態によって異なるアプローチが重要で、ここでは、病型や症状、検査方法、治療の流れなどを詳しく解説し、治療費や保険適用の情報にも触れています。
この記事の執筆者

小林 智子(こばやし ともこ)
日本皮膚科学会認定皮膚科専門医・医学博士
こばとも皮膚科院長
2010年に日本医科大学卒業後、名古屋大学医学部皮膚科入局。同大学大学院博士課程修了後、アメリカノースウェスタン大学にて、ポストマスターフェローとして臨床研究に従事。帰国後、同志社大学生命医科学部アンチエイジングリサーチセンターにて、糖化と肌について研究を行う。専門は一般皮膚科、アレルギー、抗加齢、美容皮膚科。雑誌を中心にメディアにも多数出演。著書に『皮膚科医が実践している 極上肌のつくり方』(彩図社)など。
こばとも皮膚科関連医療機関
光毒性皮膚炎の病型
光毒性皮膚炎の病型には、光に反応するメカニズムや発症状況などにより複数のパターンがあります。
原因物質や紫外線との相互作用で発症し、主に急性型と慢性型に分かれますが、個々の肌状態や生活習慣によって症状の出方が異なることも多いです。
急性型の特徴
急性型は、原因物質が皮膚表面に存在する状態で日光を浴びた際に、短時間で反応が起こるタイプで、外用薬を塗布してから日光を浴びた場合など、紫外線量が多いほど症状が強く出やすいです。
急性型の特徴
- 数時間~数日以内に赤みやヒリヒリ感が出現しやすい
- 痛みをともなうことがある
- 肌に一定の境界がはっきりと現れやすい
- 日照時間が長い季節に悪化しやすい
慢性型の特徴
慢性型は、長期的に紫外線と原因物質が組み合わさることでじわじわと進行するタイプで、日常的に特定の薬や化学物質を使用し、なおかつ屋外活動が多い人に発生しやすい傾向があります。
急性型より症状の進行がゆるやかで、患者さん本人も気づかないうちに状態が悪化することがあります。
- 症状が比較的緩やかに進行
- 皮膚が持続的に黒ずみを帯びる場合がある
- 痒みや軽い痛みが長引く
- 冬場でも慢性化することがある
代表的な原因物質別の分類
光毒性皮膚炎は、原因となる物質によっても区分でき、薬剤、化粧品、食品由来の成分など多岐にわたり、それぞれ肌への影響度が異なります。
| 原因物質の種類 | 具体例 | 光毒性の特徴 |
|---|---|---|
| 外用薬 | 抗菌薬、鎮痛薬外用ゲルなど | 強い炎症反応を引き起こしやすい |
| 化粧品 | 香料、防腐剤など | 過敏症状が出やすい場合がある |
| 食品成分 | 柑橘類、香草類など | 長期使用で慢性化しやすい |
実際に見られる組み合わせ
実際には、光毒性皮膚炎は1種類だけの原因物質で起こるわけではないこともあり、複数の化学物質と紫外線が重なって症状が増幅することがあるため、複合的な視点から原因を特定することが重要です。
- 内服薬と外用薬を併用している
- 日焼け止めや化粧品を複数使っている
- 屋外での作業と屋内での作業が混在している
原因となる物質を複数使う可能性がある方は、皮膚科医へ詳細を伝えて相談してください。
症状
光毒性皮膚炎の症状は、原因物質や紫外線の量、肌質などによって変わり、多くの場合、皮膚に目立った赤みや腫れが生じ、強い痛みやかゆみが伴うことがあります。
軽症の症状
軽症の場合、皮膚がわずかに赤くなり、ヒリヒリしたりかゆみを感じたりし、普段の日焼けより痛みが強いと感じたときは、光毒性皮膚炎を疑う必要があります。
- 皮膚の軽い赤み
- うっすらとしたむくみ感
- 少しヒリヒリする程度の痛み
中等症の症状
中等症になると、赤みが明確になって皮膚が熱を帯びることが増え、触ると痛かったり、かゆみが強くなったりするため、日常生活に支障が出るケースがあります。
| 症状の特徴 | 詳細 | 対策 |
|---|---|---|
| 痛みが増大する | 触るだけでズキズキする | できるだけ刺激を避ける |
| かゆみが継続する | 掻き壊しによる悪化に注意 | 外用薬や保湿ケアを欠かさない |
| 発疹が点在する | 小さなプツプツが増える | 通気性の良い服装に切り替える |
重症の症状
重症では、ただれや水ぶくれを伴うこともあり、場合によっては強い痛みや炎症が広範囲に及び、日常生活に大きな影響を及ぼします。
炎症が進行すると皮膚が硬くなることや、色素沈着が残ることもあるため、早期の対処が望ましいです。
- 皮膚表面がただれる
- じゅくじゅくと湿潤液が出る
- 広範囲に強い赤みが続く
色素沈着について
光毒性皮膚炎の治療後、赤みや腫れが引いても色素沈着が起こるケースがあり、炎症が強かった部位は茶色くシミのように残ることが多く、消えるまでに数か月から半年以上かかることも珍しくありません。
| 色素沈着の程度 | 主な原因 | ケアのポイント |
|---|---|---|
| 軽度 | 日常的な紫外線との接触 | 日焼け止めや保湿をこまめに行う |
| 中等度 | 発疹後の強い炎症 | 症状に応じた外用薬を継続使用する |
| 重度 | 水疱やただれを放置した場合など | 皮膚科での長期的な色素ケアを検討 |
光毒性皮膚炎の原因
光毒性皮膚炎を引き起こす原因の多くは、光(紫外線)と特定の化学物質の組み合わせです。
薬剤によるもの
内服薬や外用薬の中には、紫外線との組み合わせで肌に刺激を起こしやすい成分を含むものがあり、抗生物質、鎮痛薬、抗炎症薬などが該当する場合が多く、服用中に日光を大量に浴びると皮膚トラブルのリスクが高まります。
- 抗生物質
- 鎮痛薬・抗炎症薬
- 免疫抑制薬
化粧品や香料によるもの
化粧品に含まれる香料や防腐剤、一部の美白成分などが光と反応して肌に負担を与えることがあり、肌が敏感な方や、複数の化粧品を同時に使用している場合は注意が必要です。
| 化粧品成分 | 具体的な例 | 注意ポイント |
|---|---|---|
| 香料 | 柑橘系エッセンシャルオイルなど | 紫外線量の多い日中は使用を控える |
| 防腐剤 | パラベンなど | 長時間の屋外活動前には洗い流す工夫が必要 |
| 美白成分 | ハイドロキノンなど | 強い紫外線下での使用は慎重に |
食品由来
特定の果物やハーブ、スパイスなどにも光毒性物質が含まれているものがあり、ソラレンを含む柑橘類(レモンやグレープフルーツなど)を大量に摂取した後、強い日差しを浴びると光毒性皮膚炎が起こりやすくなります。
- 柑橘系果物(レモン、グレープフルーツ、ライムなど)
- ハーブ類(パセリ、セロリなど)
- スパイス(クミン、フェンネルなど)
紫外線の種類
光毒性皮膚炎は主にUV-A(長波長紫外線)やUV-B(中波長紫外線)によっ起こり、原因物質との相性によってはUV-Aだけ、またはUV-Bだけで反応するケースもあるため、どの紫外線に対して過敏になっているかを把握することが必要です。
| 紫外線の種類 | 特徴 | 肌への影響 |
|---|---|---|
| UV-A | 波長が長く、室内にも届きやすい | 色素沈着やコラーゲン変性など慢性的ダメージ |
| UV-B | 波長が中程度 | 表皮へのダメージが大きく、炎症や焼けに直結 |
光毒性皮膚炎の検査・チェック方法
光毒性皮膚炎の診断には、問診や視診、特定の検査手法を組み合わせ、原因となる物質を特定することが治療の第一歩です。
問診と視診
問診では、発症時期や症状の程度、日常的に使っている薬や化粧品などを確認し、視診では、皮膚の状態を直接チェックし、光毒性皮膚炎を疑う所見があるかを見極めます。
- 発症したタイミングや状況
- 使っている薬や化粧品の種類
- 症状の出ている部位と形状
パッチテスト
光毒性皮膚炎の原因物質を特定するために行うテストの一つにパッチテストがあり、背中などに疑わしい物質を貼り付け、紫外線を当てた後の反応を確認します。
| テスト名称 | 実施方法 | 特徴 |
|---|---|---|
| パッチテスト(光付加) | 背中などに物質を貼り紫外線照射を加える | 原因物質を絞り込むのに役立つ |
光線照射試験
パッチテストと似た手法として、光線照射試験があり、原因物質を塗布しない状態で、一定量の紫外線を照射して反応を見る方法です。
- UV-A、UV-Bのどちらに対して強く反応するか
- 検査後の肌の変化を時間経過とともに追う
自宅でのチェック方法
病院に行く前に、自宅で簡単にチェックできる方法もありますが、正確な診断のためには医療機関を受診することが重要です。
自己観察する点
- 症状が強くなるタイミング(屋外活動後など)
- 特定の化粧品や薬を使った直後のトラブル
- 食事内容と症状の関係
治療方法と治療薬について
光毒性皮膚炎の治療は、原因物質の排除と紫外線対策が中心で、症状の程度や患者の健康状態によって、内服薬や外用薬、生活指導などを組み合わせることが多いです。
原因物質の中止
最も重要な治療ステップは原因物質を特定し、使用中止または回避することで、服用している薬の場合、医師の指示に従って代替薬へ切り替えたり、服用時間を調整したりすることがあります。
- 服用薬の見直し
- 化粧品や香料の使用制限
- 紫外線を浴びる時間帯のコントロール
外用薬の活用
症状が軽度~中等度の場合は、ステロイド外用薬や非ステロイド系消炎薬、保湿剤などを使用し、痛みやかゆみを軽減するとともに、炎症の広がりを抑える効果が期待できます。
| 外用薬の種類 | 効果 | 注意点 |
|---|---|---|
| ステロイド外用薬 | 強力な抗炎症作用がある | 長期連用しないよう医師の指示に従う |
| 非ステロイド系消炎薬 | 痛み・かゆみの軽減 | 刺激が少ないが、効果も穏やか |
| 保湿剤 | 乾燥防止によりバリア機能を補助 | 塗布時は患部を清潔にする |
内服薬の活用
重症の場合は、内服薬のステロイドや抗炎症薬を使うこともあり、全身的に作用するため、外用薬では対処しきれない深部の炎症抑制が期待できます。
- ステロイド内服薬
- 抗ヒスタミン薬
- 免疫抑制薬(必要に応じて)
生活習慣の見直し
治療薬だけでなく、生活習慣を見直すことも重要で、特に紫外線対策は光毒性皮膚炎の治療に欠かせません。
日焼け止めの使用や、帽子・日傘の活用などを積極的に行い、また、屋外活動の時間帯を工夫し、紫外線が強い時間帯を避けることも効果的です。
- 日焼け止めの選び方を再検討
- 帽子や日傘などの物理的なUV対策
- 屋外活動時間帯の工夫
光毒性皮膚炎の治療期間
光毒性皮膚炎の治療期間は、病型や重症度、原因物質が何かによって大きく変わり、早期発見・早期治療であれば症状が軽減しやすい一方、慢性化すると長期的なケアが必要です。
軽症から中等症の場合
軽症から中等症の場合は、原因物質の使用を止め、外用薬や基本的な紫外線対策を行うことで、数日~数週間で症状が落ち着くことが多いです。
ただし、皮膚の赤みやヒリヒリ感が完全に消失するまでには時間がかかる場合もあるため、自己判断で治療をやめず、医師の指示に従います。
| 症状の進行度 | 予想治療期間 | ケアのポイント |
|---|---|---|
| 軽症 | 1週間~2週間程度 | 外用薬の正しい使用を心がける |
| 中等症 | 2週間~1か月程度 | 生活習慣の見直しを徹底する |
重症の場合
水ぶくれやただれが広範囲に及ぶ場合は、外用薬だけでなく内服薬での治療を必要とすることがあり、症状の改善に1か月以上かかるケースもあります。
色素沈着が残ることもあり、長期的なスキンケアや紫外線対策が重要です。
- 治療期間が1か月以上に及ぶ可能性
- 症状のぶり返しを防ぐための継続的な対策
- 色素沈着に対するケアも並行して行う
慢性型の治療
慢性型の場合、定期的に紫外線と原因物質の接触が続くと、症状がいつまでも治まらないことがあり、この場合、生活習慣の抜本的な見直しとともに、医師による長期フォローが必要です。
治療は数か月から半年以上にわたることも珍しくありません。
- 定期的な皮膚科の受診
- 原因物質を徹底的に除去する工夫
- シーズンごとの紫外線量にあわせた対策の強化
再発防止の取り組み
治療期間が終了して症状が収まったとしても、再発リスクがあるので、以下のような予防策を続けることで、再発を最小限に抑えられます。
- 使用中の薬や化粧品の成分を把握する
- 紫外線量の多い時期は屋外活動を控える
- 柑橘類など光毒性物質を含む食品の摂取タイミングに注意する
光毒性皮膚炎薬の副作用や治療のデメリットについて
光毒性皮膚炎の治療に使用する薬は、症状の緩和に大きく寄与しますが、副作用やデメリットがある場合もあります。
ステロイド外用薬の副作用
ステロイド外用薬は強力な抗炎症作用を持ちますが、長期間使用すると皮膚が薄くなる、毛細血管拡張などの問題が起こり得ます。
また、顔や首などデリケートな部位への使用には注意が必要です。
| 副作用の種類 | 内容 | 防止策 |
|---|---|---|
| 皮膚萎縮 | 皮膚が薄くなりやすくなる | 指示された期間を守る |
| 毛細血管拡張 | 赤みが増して血管が浮き出て見える | 使用量を適切に調整する |
内服薬の副作用
ステロイドや免疫抑制薬などの内服薬は全身に作用するため、感染症リスクの上昇や胃腸障害などが起こることがあり、軽視せず、少しでも体調の変化を感じたら医師に相談することが大切です。
- 免疫力の低下
- 胃腸障害(胃痛、下痢など)
- むくみや体重増加
抗ヒスタミン薬の副作用
光毒性皮膚炎では、かゆみやアレルギー症状を抑える目的で抗ヒスタミン薬を使うことがありますが、眠気や倦怠感を誘発することがあるため、運転や機械の操作をする際は注意が求められます。
- 眠気が強くなる
- 口が渇く
- 注意力や集中力の低下
治療のデメリット
治療によって症状が大きく改善する一方、経済的負担や通院の手間、生活習慣の制約など、さまざまなデメリットが考えられます。
しかし、治療を行わない場合、皮膚症状が悪化して治療期間が長引くリスクがあるため、総合的に判断して治療方針を決めることが大切です。
- 定期的な通院の必要性
- 生活習慣改善のための負担
- 治療費や薬剤費の増加
保険適用と治療費
以下に記載している治療費(医療費)は目安であり、実際の費用は症状や治療内容、保険適用否により大幅に上回ることがございます。当院では料金に関する以下説明の不備や相違について、一切の責任を負いかねますので、予めご了承ください。
保険適用の範囲
医療機関で受ける診察、血液検査、パッチテスト、処方薬などは、公的医療保険が適用されることが多いです。ただし、美容目的でのケアや一部の特殊な検査は保険外となります。
- 一般的な診察・検査
- 処方薬(ステロイド、抗ヒスタミン薬など)
- パッチテスト(光付加試験を含む)
治療費の目安
治療費は症状の程度や治療方法によって変動し、下の表は、保険診療を想定した場合のおおまかな費用です。
| 治療内容 | おおよその費用(保険適用時) | コメント |
|---|---|---|
| 初診料・再診料 | 1,000円~3,000円程度 | 病院やクリニックの規模などで変動 |
| パッチテスト(光付加含む) | 2,000円~5,000円程度 | 検査項目数や施設によって異なる |
| 外用薬(ステロイドなど) | 500円~2,000円程度 | 処方される薬の種類や量により差が出る |
| 内服薬 | 1,000円~3,000円程度 | 薬の種類と服用期間によって変動 |
自費診療と保険診療の違い
美容目的の治療や特殊な検査、自由診療の範囲を超えるケアを希望する場合は自費診療となり、費用が高額になることがある一方、標準的な治療や検査は保険適用となり、負担が軽減されます。
- 美容目的や自由診療は原則保険外
- 保険適用内での検査・治療が原則
- 費用対効果を考慮して方針を決定
以上
参考文献
Gonçalo M. Phototoxic dermatitis. Kanerva’s occupational dermatology. 2020:191-209.
Zink A, Ring J. Phototoxic dermatitis. New England Journal of Medicine. 2014 Aug 7;371(6):559-.
Hinton AN, Goldminz AM. Feeling the burn: phototoxicity and photoallergy. Dermatologic clinics. 2020 Jan 1;38(1):165-75.
Elmets CA. Cutaneous phototoxicity. InClinical photomedicine 2018 Oct 3 (pp. 207-226). Routledge.
Gonçalo M. Phototoxic and photoallergic reactions. Contact dermatitis. 2020:1-25.
GROSS TP, RATNER L, DE RODRIGUEZ OL, FARRELL KP, ISRAEL E. An outbreak of phototoxic dermatitis due to limes. American journal of epidemiology. 1987 Mar 1;125(3):509-14.
Elkeeb D, Maibach HI. Photoirritation (phototoxicity or phototoxic dermatitis). InDermatotoxicology 2012 Sep 27 (pp. 396-401). CRC Press.
Ophaswongse S, Maibach H. Topical nonsteroidal antiinflammatory drugs: allergic and photoallergic contact dermatitis and phototoxicity. Contact dermatitis. 1993 Aug;29(2):57-64.
Palmer RA, White IR. Phototoxic and photoallergic reactions. InContact dermatitis 2006 (pp. 309-317). Berlin, Heidelberg: Springer Berlin Heidelberg.
Kerr A, Ferguson J. Photoallergic contact dermatitis. Photodermatology, Photoimmunology & Photomedicine. 2010 Apr;26(2):56-65.