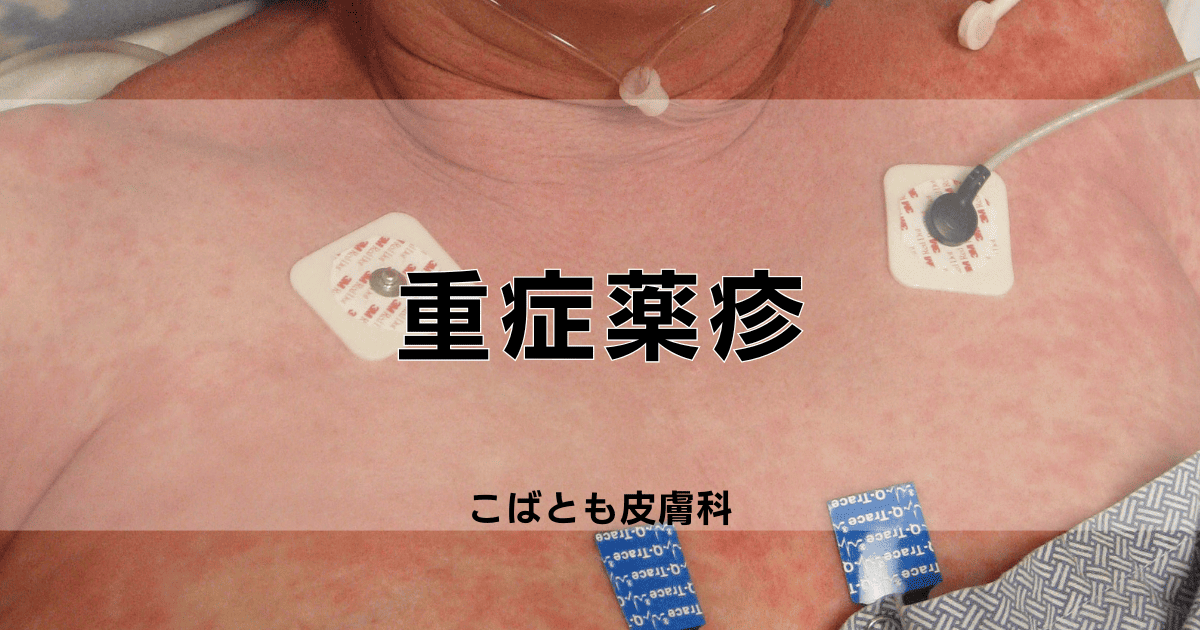
薬剤性過敏症症候群(drug-induced hypersensitivity syndrome)とは、特定の薬剤使用後に発症する重篤な全身性の副作用反応です。
この症候群は、薬剤投与開始から通常2〜6週間後に突然発症し、高熱、全身の発疹、さらに複数の内臓障害を引き起こします。
症状の重症度は個人によって大きく異なりますが、早期発見と迅速な対応が極めて重要です。
この記事の執筆者

小林 智子(こばやし ともこ)
日本皮膚科学会認定皮膚科専門医・医学博士
こばとも皮膚科院長
2010年に日本医科大学卒業後、名古屋大学医学部皮膚科入局。同大学大学院博士課程修了後、アメリカノースウェスタン大学にて、ポストマスターフェローとして臨床研究に従事。帰国後、同志社大学生命医科学部アンチエイジングリサーチセンターにて、糖化と肌について研究を行う。専門は一般皮膚科、アレルギー、抗加齢、美容皮膚科。雑誌を中心にメディアにも多数出演。著書に『皮膚科医が実践している 極上肌のつくり方』(彩図社)など。
こばとも皮膚科関連医療機関
薬剤性過敏症症候群の病型
薬剤性過敏症症候群(DIHS)は、典型的DIHSと非典型的DIHSの2つの主要な病型に分類されます。
典型的DIHS
典型的DIHSは、薬剤性過敏症症候群の中でも最も重篤な形態です。
典型的DIHSの特徴
- 高熱が持続する
- 多臓器障害が見られる
- ヒトヘルペスウイルス6(HHV-6)の再活性化が確認される
- 症状が遷延化する傾向がある
非典型的DIHS
非典型的DIHSは、典型的DIHSに比べて比較的軽症であることが多いです。
非典型的DIHSの特徴
- 発熱の程度が軽い、または一過性である
- 多臓器障害が軽度、または見られないことがある
- HHV-6の再活性化が確認されない場合もある
- 症状の持続期間が典型的DIHSより短い傾向がある
病型判別のための指標
DIHSの病型を判別するための指標
| 指標 | 典型的DIHS | 非典型的DIHS |
| 発熱 | 38.5℃以上の高熱が持続 | 軽度または一過性の発熱 |
| 臓器障害 | 複数臓器に及ぶ | 単一臓器または軽度 |
| HHV-6再活性化 | 高頻度で確認される | 確認されないことも多い |
| 症状の持続期間 | 3週間以上 | 3週間未満のことが多い |
指標を総合的に評価することで、より正確な病型の判別が可能になります。
薬剤性過敏症症候群の症状
薬剤性過敏症症候群(DIHS)の症状は、典型的な場合と非典型的な場合で異なる様相を呈します。
典型的DIHSの主要症状
典型的なDIHSの特徴的な症状
| 症状 | 特徴 |
| 発熱 | 38℃以上の高熱が持続 |
| 皮疹 | 全身に広がる紅斑や丘疹 |
| リンパ節腫脹 | 複数の部位で腫れを確認 |
| 肝機能障害 | 肝酵素の上昇 |
これらの症状は通常、薬剤投与開始から2〜6週間後に突然発症します。
発熱と皮疹:最も一般的な初期症状で、ほぼすべての患者さんに見られる。
皮疹:顔面や体幹部から始まり、急速に全身に広がる。
内臓障害の多様性
DIHSの重要な特徴として、複数の内臓障害が挙げられます。
- 肝臓:肝機能障害(約70-95%の患者さんで発症)
- 腎臓:腎機能障害(約40%の患者さんで発症)
- 肺:間質性肺炎(約15-20%の患者さんで発症)
- 心臓:心筋炎(約5-10%の患者さんで発症)
- 膵臓:膵炎(まれだが重篤な合併症)
内臓障害は、症状の進行とともに顕在化することがあり、特に肝機能障害は高頻度で発症するため、注意が必要です。
非典型的DIHSの症状
非典型的DIHSの場合、症状の出現パターンや組み合わせが異なることがあります。
| 症状 | 特徴 |
| 発熱 | 軽度または間欠的 |
| 皮疹 | 限局的または一過性 |
| 内臓障害 | 単一臓器のみの障害 |
| 経過 | 比較的短期間で改善 |
非典型的DIHSでは、発熱が軽度であったり、皮疹が限られた部位にのみ現れたり、また、内臓障害も単一の臓器にとどまる場合があります。
症状の経時的変化
DIHSの症状は、時間の経過とともに変化します。初期には発熱と皮疹が主体ですが、次第に内臓障害の症状が顕在化してきます。また、症状の改善後も再燃することがあるため、長期的な経過観察が大切です。
薬剤性過敏症症候群の原因
薬剤性過敏症症候群(DIHS)の発症メカニズムには、遺伝的要因、薬物代謝、ウイルスの再活性化など、多様な要素が関与しています。
原因となる薬剤
DIHSの発症には、特定の薬剤の使用が深く関わっています。
DIHSを引き起こす可能性が高い主な薬剤
- 抗てんかん薬(カルバマゼピン、フェニトインなど)
- 抗菌薬(ミノサイクリン、バンコマイシンなど)
- 痛風治療薬(アロプリノール)
- 抗ウイルス薬(ネビラピン)
- サルファ剤(ダプソンなど)
これらの薬剤は、DIHSの発症リスクが比較的高いですが、他の薬剤でもまれに発症する例が報告されています。
遺伝的要因
DIHSの発症は、個人の遺伝的背景も原因の一つです。
| HLA型 | 関連する薬剤 | 人種 |
| HLA-B*58:01 | アロプリノール | アジア人 |
| HLA-A*31:01 | カルバマゼピン | 欧米人 |
| HLA-B*15:02 | カルバマゼピン | 東南アジア人 |
特定のHLA(ヒト白血球抗原)型を持つ個人は、特定の薬剤に対してDIHSを発症するリスクが高くなる傾向があります。
薬物代謝の関与
薬物代謝の個人差もDIHSの発症に関与する可能性があります。
| 薬物代謝酵素 | 影響 |
| CYP2C9 | 代謝速度の低下 |
| CYP2C19 | 薬物濃度の上昇 |
| NAT2 | アセチル化能の低下 |
これらの酵素の活性が低下している場合、体内での薬物濃度が上昇し、DIHSのリスクが高まることがあります。
ウイルスの再活性化
DIHSの発症には、ヒトヘルペスウイルス6(HHV-6)をはじめとする潜伏ウイルスの再活性化が関与していると考えられています。
ウイルスの再活性化が免疫システムを刺激し、薬剤に対する過剰な免疫反応を引き起こし、DIHSの症状の長期化や重症化に寄与する要因の一つです。
免疫システムの異常反応
DIHSの本質は、薬剤に対する免疫システムの異常反応です。
薬剤やその代謝物が免疫システムによって異物として認識され、T細胞を中心とした過剰な免疫反応が引き起こされ、この反応が、多臓器に及ぶ炎症反応を引き起こし、DIHSの多彩な症状につながります。
薬剤性過敏症症候群の検査・チェック方法
薬剤性過敏症症候群(DIHS)の診断には、臨床症状の観察と共に、複数の検査やチェック方法を組み合わせることが不可欠です。
臨床症状のチェック
DIHSの診断において、臨床症状の観察は最初のステップです。
| 主要症状 | チェックポイント |
| 発熱 | 38℃以上の持続 |
| 皮疹 | 全身性の紅斑や丘疹 |
| リンパ節腫脹 | 複数部位の腫れ |
| 内臓障害 | 肝機能、腎機能等の異常 |
症状が薬剤投与開始から2〜6週間後に出現したかどうかも、診断の重要な手がかりとなります。
血液検査
血液検査は、DIHSの診断と重症度評価に欠かせません。
主な検査項目
- 白血球数(特に好酸球数)の増加
- 肝機能検査(AST、ALT、γ-GTP等)
- 腎機能検査(BUN、クレアチニン)
- CRP(炎症マーカー)
- LDH(組織障害の指標)
検査結果は、DIHSの診断基準の一部を構成し、内臓障害の程度を評価するうえで大切な情報となります。
薬剤リンパ球刺激試験(DLST)
DLSTは、患者さんの末梢血リンパ球と疑わしい薬剤を 反応させ、リンパ球の増殖反応を測定する検査です。
| 検査結果 | 解釈 |
| 陽性 | 薬剤に対する感作の可能性あり |
| 陰性 | 感作の可能性は低い(偽陰性の可能性もあり) |
ただし、DLSTは偽陽性や偽陰性の可能性もあります。
ウイルス学的検査
DIHSでは、ヘルペスウイルスの再活性化が特徴的です。
実施されるウイルス検査
- HHV-6(ヒトヘルペスウイルス6型)DNA定量
- EBウイルス抗体価
- CMVウイルス抗体価
これらのウイルス検査は、診断の補助や経過観察に有用で、特にHHV-6の再活性化は、DIHSの診断において重要な所見とされています。
皮膚生検
皮疹の性質を詳細に調べるため、皮膚生検が行われることがあり、表皮の海綿状態、真皮上層の血管周囲性リンパ球浸潤、好酸球浸潤などが観察されます。
薬剤性過敏症症候群の治療方法と治療薬について
薬剤性過敏症症候群(DIHS)の治療は、原因薬剤の即時中止を基本とし、症状の重症度に応じた全身管理と免疫抑制療法を組み合わせて行います。
原因薬剤の中止と支持療法
DIHSの治療において、最も重要なステップは原因と考えられる薬剤の即時中止です。
これに加えて、以下のような支持療法が行われます。
- 輸液管理:脱水予防と電解質バランスの維持
- 解熱鎮痛薬:高熱や疼痛のコントロール
- 皮膚ケア:保湿剤の使用、感染予防
- 栄養管理:十分なカロリー摂取の確保
全身性ステロイド療法
DIHSの主要な治療法として、全身性ステロイド療法が広く用いられています。
| ステロイド | 初期投与量 | 投与期間 |
| プレドニゾロン | 0.5-1.0 mg/kg/日 | 2-3週間 |
| メチルプレドニゾロン | 500-1000 mg/日 | 3日間(パルス療法) |
ステロイドの投与量と期間は、症状の重症度や臓器障害の程度に応じて調整され、一般的に、症状の改善に伴い、2-3ヶ月かけて徐々に減量していきます。
免疫グロブリン療法
重症例や通常のステロイド治療に反応が乏しい場合には、免疫グロブリン療法が考慮されます。
| 治療法 | 投与量 | 投与期間 |
| IVIg療法 | 400 mg/kg/日 | 5日間 |
抗ウイルス薬の使用
DIHSでは、ヒトヘルペスウイルス6(HHV-6)などのウイルス再活性化が関与していることがあり、ウイルスの再活性化が確認された場合、抗ウイルス薬の使用が検討されます。
- ガンシクロビル:HHV-6に対して使用
- バルガンシクロビル:経口投与可能な抗ウイルス薬
その他の治療法
重症例や特定の臓器障害を伴う場合には、いくつかのような追加治療が考慮されます。
- 血漿交換療法:重度の肝障害や血液障害を伴う場合
- シクロスポリン:ステロイド抵抗性の症例
- リツキシマブ:自己抗体産生が顕著な場合
これらの治療法は、個々の患者さんの状態や合併症に応じて選択されます。
薬剤性過敏症症候群の治療期間と予後
薬剤性過敏症症候群(DIHS)は、複雑な病態と多様な臨床経過から、治療期間が長期に及ぶことが多く、予後は症例によって大きく異なります。
治療期間の特徴
DIHSの治療期間は、通常の薬疹と比較して著しく長期化する傾向があります。
| 段階 | 期間 | 特徴 |
| 急性期 | 2〜4週間 | 症状が最も激しい時期 |
| 回復期 | 数週間〜数ヶ月 | 徐々に症状が改善する時期 |
| 経過観察期 | 6ヶ月〜1年以上 | 再燃や合併症の監視期間 |
急性期の治療は、原因薬剤の中止と対症療法が中心です。回復期に入っても、症状の改善は緩やかで、内臓機能の正常化には時間を要することがあります。
再燃リスクと長期的な経過観察
DIHSの特徴的な点として、一度症状が改善した後も再燃のリスクがあることが挙げられます。
- 薬剤中止後2〜3週間で症状が再燃することがある
- 再燃時には、初回とは異なる臓器障害が出現する可能性がある
- ウイルスの再活性化が再燃に関与している可能性がある
こうした理由から、急性期の症状が落ち着いた後も、最低6ヶ月間は定期的な経過観察が必要です。
長期的な合併症と予後
DIHSの予後は、初期の重症度や合併症の有無によって大きく左右されます。
| 合併症 | 頻度 | 予後への影響 |
| 甲状腺機能異常 | 約10% | 長期的な内分泌管理が必要 |
| 自己免疫疾患 | まれ | 慢性的な健康管理が必要 |
| 重度の臓器障害 | 症例による | 生命予後に影響する可能性あり |
これらの合併症は、急性期を脱した後も数ヶ月から数年にわたって発症する可能性があるため、長期的なフォローアップが必要です。
薬の副作用や治療のデメリットについて
薬剤性過敏症症候群(DIHS)の治療は、症状の改善と生命予後の向上に不可欠ですが、使用される薬剤や治療法には副作用やデメリットが伴う場合があります。
ステロイド療法の副作用
全身性ステロイド療法は、DIHSの主要な治療法で、さまざまな副作用のリスクがあります。
| 短期的副作用 | 長期的副作用 |
| 消化器症状 | 骨粗鬆症 |
| 高血糖 | 白内障 |
| 不眠 | 筋力低下 |
| 感染リスク増大 | 皮膚萎縮 |
免疫グロブリン療法のデメリット
免疫グロブリン療法(IVIg)は、重症例に有効ですが、いくつかのデメリットがあります。
- 高コスト:治療費が高額
- アレルギー反応:まれに重篤な過敏症が発生する可能性
- 血栓リスク:特に高齢者や心血管疾患のある患者さんで注意が必要
- 腎機能障害:既存の腎疾患がある患者さんでは使用に注意
抗ウイルス薬の課題
DIHSにおける抗ウイルス薬の使用は、ウイルス再活性化の抑制を目的としていますが、課題もあります。
| 抗ウイルス薬 | 副作用 | 使用上の課題 |
| ガンシクロビル | 骨髄抑制 | 投与経路が静脈内のみ |
| バルガンシクロビル | 消化器症状 | 腎機能に応じた用量調整が必要 |
再発や後遺症のリスク
DIHSの治療後も、リスクが残る場合があります。
- 自己免疫疾患の発症:甲状腺機能低下症など
- 原因薬剤に対する過敏性の持続
- 皮膚症状の遷延化や色素沈着
これらのリスクに対しては、長期的なフォローアップが不可欠です。
保険適用と治療費
以下に記載している治療費(医療費)は目安であり、実際の費用は症状や治療内容、保険適用否により大幅に上回ることがございます。当院では料金に関する以下説明の不備や相違について、一切の責任を負いかねますので、予めご了承ください。
保険適用の有無
DIHSの治療に関する保険適用は、原則として健康保険の対象です。
入院治療と外来診療の費用
DIHSの症状が重度の場合、入院治療が必要となることがあります。
| 治療形態 | 一般的な費用(3割負担の場合) |
| 入院治療(1日あたり) | 5,000円〜20,000円 |
| 外来診療(1回あたり) | 1,000円〜5,000円 |
薬剤治療の費用
DIHSの治療では、ステロイド薬や免疫抑制剤などが使用されることがあります。
- ステロイド薬(プレドニゾロン等):1日あたり100円〜500円
- 免疫抑制剤:種類や投与量により異なるが、1日あたり1,000円〜5,000円程度
- 対症療法薬(解熱鎮痛剤、抗ヒスタミン薬等):1日あたり100円〜300円
検査費用
DIHSの診断や経過観察には、さまざまな検査が必要です。
| 検査項目 | 一般的な費用(3割負担の場合) |
| 血液検査 | 1,000円〜3,000円 |
| 画像検査(CT、MRI等) | 5,000円〜20,000円 |
| 薬剤リンパ球刺激試験(DLST) | 2,000円〜5,000円 |
以上
参考文献
Tohyama M, Hashimoto K. New aspects of drug‐induced hypersensitivity syndrome. The Journal of dermatology. 2011 Mar;38(3):222-8.
Shiohara T, Inaoka M, Kano Y. Drug-induced hypersensitivity syndrome (DIHS): a reaction induced by a complex interplay among herpesviruses and antiviral and antidrug immune responses. Allergology International. 2006 Jan 1;55(1):1-8.
Criado PR, Criado RF, Avancini JD, Santi CG. Drug reaction with eosinophilia and systemic symptoms (DRESS)/drug-induced hypersensitivity syndrome (DIHS): a review of current concepts. Anais brasileiros de dermatologia. 2012;87:435-49.
Shiohara T, Mizukawa Y. Drug-induced hypersensitivity syndrome (DiHS)/drug reaction with eosinophilia and systemic symptoms (DRESS): An update in 2019. Allergology international. 2019;68(3):301-8.
Ang CC, Wang YS, Yoosuff EL, Tay YK. Retrospective analysis of drug-induced hypersensitivity syndrome: a study of 27 patients. Journal of the American Academy of Dermatology. 2010 Aug 1;63(2):219-27.
Um SJ, Lee SK, Kim YH, Kim KH, Son CH, Roh MS, Lee MK. 3 Clinical Features of Drug-Induced Hypersensitivity Syndrome in 38 Patients. Journal of investigational allergology & clinical immunology. 2010 Jan 1;20(7):556.
Ben m’rad M, Leclerc-Mercier S, Blanche P, Franck N, Rozenberg F, Fulla Y, Guesmi M, Rollot F, Dehoux M, Guillevin L, Moachon L. Drug-induced hypersensitivity syndrome: clinical and biologic disease patterns in 24 patients. Medicine. 2009 May 1;88(3):131-40.
Shiohara T, Kano Y, Takahashi R, Ishida T, Mizukawa Y. Drug-induced hypersensitivity syndrome: recent advances in the diagnosis, pathogenesis and management. Adverse cutaneous drug eruptions. 2012;97:122-38.
Hama N, Abe R, Gibson A, Phillips EJ. Drug-induced hypersensitivity syndrome (DIHS)/drug reaction with eosinophilia and systemic symptoms (DRESS): clinical features and pathogenesis. The Journal of Allergy and Clinical Immunology: In Practice. 2022 May 1;10(5):1155-67.
Avancini J, Maragno L, Santi CG, Criado PR. Drug reaction with eosinophilia and systemic symptoms/drug‐induced hypersensitivity syndrome: clinical features of 27 patients. Clinical and experimental dermatology. 2015 Dec 1;40(8):851-9.