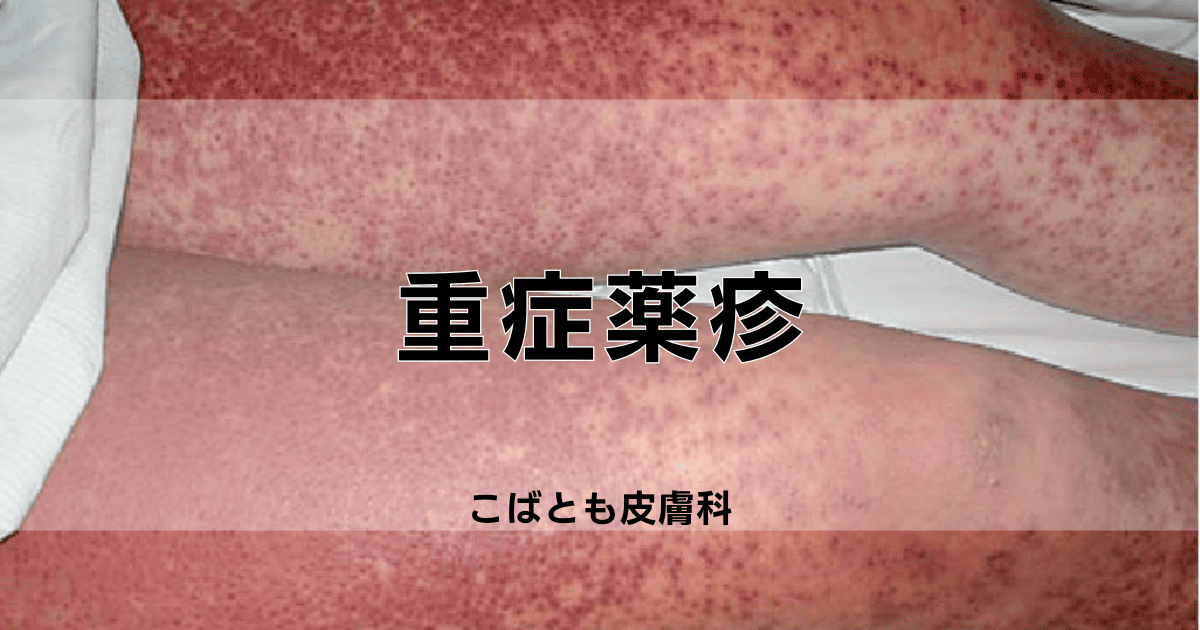
重症薬疹(severe drug eruption)とは、医薬品の服用や使用によって引き起こされる深刻な皮膚反応のことです。
通常の薬疹よりも症状が重く、発熱、発疹、粘膜障害などの症状が急速に進行し、時には生命を脅かす危険性もあります。
代表的な重症薬疹は、スティーブンス・ジョンソン症候群(SJS)や中毒性表皮壊死症(TEN)です。
この記事の執筆者

小林 智子(こばやし ともこ)
日本皮膚科学会認定皮膚科専門医・医学博士
こばとも皮膚科院長
2010年に日本医科大学卒業後、名古屋大学医学部皮膚科入局。同大学大学院博士課程修了後、アメリカノースウェスタン大学にて、ポストマスターフェローとして臨床研究に従事。帰国後、同志社大学生命医科学部アンチエイジングリサーチセンターにて、糖化と肌について研究を行う。専門は一般皮膚科、アレルギー、抗加齢、美容皮膚科。雑誌を中心にメディアにも多数出演。著書に『皮膚科医が実践している 極上肌のつくり方』(彩図社)など。
こばとも皮膚科関連医療機関
重症薬疹の病型
重症薬疹には、スティーブンス・ジョンソン症候群(SJS)、中毒性表皮壊死症(TEN)、薬剤性過敏症症候群(DIHS)という3つの主要な病型があります。
スティーブンス・ジョンソン症候群(SJS)
SJSは、皮膚と粘膜に広範囲の水疱やびらんを引き起こす重篤な病態で、体表面積の10%未満の表皮剥離を伴うことが特徴的です。
| 特徴 | 詳細 |
| 発症速度 | 急速 |
| 皮膚病変 | 水疱、びらん |
| 粘膜病変 | 口腔、眼、性器 |
| 表皮剥離範囲 | <10% |
中毒性表皮壊死症(TEN)
TENは、SJSの重症型で、体表面積の30%以上の表皮剥離を伴う場合はTENと診断され、さらに、SJSとTENの中間型として、体表面積の10-30%の表皮剥離を伴うSJS/TEN重複型もあります。
薬剤性過敏症症候群(DIHS)
DIHSは、他の2つの病型とは異なる特徴を持つ重症薬疹です。
主な特徴
- 高熱
- 多臓器障害
- 血液異常
- ヒトヘルペスウイルス6の再活性化
DIHSは発症後も長期にわたって症状が持続することがあり、注意深い経過観察が必要です。
病型の比較と鑑別
各病型の特徴を理解することは、診断と管理のために極めて大切です。
| 病型 | 表皮剥離範囲 | 多臓器障害 | ウイルス再活性化 |
| SJS | <10% | まれ | なし |
| TEN | >30% | しばしば | なし |
| DIHS | なし-軽度 | 顕著 | あり |
重症薬疹の症状
重症薬疹には、スティーブンス・ジョンソン症候群(SJS)、中毒性表皮壊死症(TEN)、薬剤性過敏症症候群(DIHS)があり、それぞれ特徴的な症状を呈します。
スティーブンス・ジョンソン症候群(SJS)の症状
SJSは、急速に進行する重篤な皮膚粘膜症候群です。
主な症状
- 高熱(38℃以上)
- 広範囲にわたる紅斑や水疱
- 口腔内、眼、外陰部などの粘膜びらん
- 皮膚の剥離(体表面積の10%未満)
- 眼の充血、痛み、視力低下
これらの症状は通常、薬剤投与後1〜3週間以内に現れ、特に粘膜病変は重要な特徴で、早期に認められることが多いです。
中毒性表皮壊死症(TEN)の症状
TENはSJSの重症型で、より広範囲な皮膚障害が特徴です。
| 症状 | 特徴 |
| 皮膚剥離 | 体表面積の30%以上 |
| 全身性紅斑 | 広範囲に拡大 |
| 大規模な水疱形成 | 痛みを伴う |
| 粘膜病変 | 重度で複数箇所 |
| 全身症状 | 高熱、倦怠感、呼吸困難 |
TENの場合、症状の進行が急速で、数日のうちに重篤化する場合があります。
薬剤性過敏症症候群(DIHS)の症状
DIHSは、薬剤投与後2〜6週間という比較的遅い時期に発症します。
主な症状
- 高熱(38.5℃以上)が持続
- 全身性の紅斑、丘疹、小水疱
- 顔面浮腫、特に眼瞼周囲
- リンパ節腫脹
- 肝機能障害、腎機能障害などの臓器障害
DIHSの特徴は、薬剤中止後も症状が遷延化し、再燃を繰り返すことです。
重症薬疹の共通症状と注意点
3つの病型に共通する初期症状や注意すべきポイント
| 共通症状 | 注意点 |
| 発熱 | 38℃以上の高熱が持続 |
| 皮膚症状 | 紅斑、水疱、びらんが急速に拡大 |
| 粘膜症状 | 口腔内、眼、外陰部などに出現 |
| 全身倦怠感 | 急激な体調悪化を伴う |
| 臓器症状 | 肝機能や腎機能の異常をきたす場合あり |
特に、新しい薬を開始してから数週間以内に上記のような症状が現れた場合、重症薬疹の可能性を考慮する必要があります。
重症薬疹の原因
重症薬疹は、特定の薬剤に対する過剰な免疫反応によって引き起こされ、この反応は、遺伝的素因や環境要因、薬物の特性など、複数の要素が複雑に絡み合って発生します。
薬物反応のメカニズム
重症薬疹の発症には、主に免疫系の異常反応が関与しており、薬物が体内で代謝される過程で生じます。
| 反応タイプ | 特徴 |
| I型 | IgE抗体による即時型反応 |
| II型 | 細胞表面抗原に対する抗体反応 |
| III型 | 免疫複合体による反応 |
| IV型 | T細胞介在性の遅延型反応 |
重症薬疹の多くは、IV型反応によって引き起こされるものです。
主な原因薬剤
重症薬疹を引き起こす可能性のある薬剤は多岐にわたります。
代表的な原因薬剤
- 抗てんかん薬(カルバマゼピン、フェニトインなど)
- 抗菌薬(セフェム系、ペニシリン系など)
- 非ステロイド性抗炎症薬(NSAIDs)
- 痛風治療薬(アロプリノール)
- 抗ウイルス薬(ネビラピンなど)
これらの薬剤は、特に注意が必要ですが、他の薬剤でも重症薬疹が発生する可能性があります。
遺伝的要因
特定のHLA(ヒト白血球抗原)型と薬剤の組み合わせが、重症薬疹のリスクを高めることが知られています。
| HLA型 | 関連薬剤 | 人種 |
| HLA-B*15:02 | カルバマゼピン | 東アジア系 |
| HLA-B*58:01 | アロプリノール | 多人種 |
| HLA-A*31:01 | カルバマゼピン | 欧米人 |
環境要因と個人因子
環境要因や個人の状態も、重症薬疹の発症リスクに影響を与える可能性があります。
関与する要因
- ウイルス感染(特にヒトヘルペスウイルス6)
- 免疫系の状態(自己免疫疾患の有無など)
- 年齢(高齢者でリスクが高まることがある)
- 併用薬の存在
重症薬疹の検査・チェック方法
重症薬疹の早期発見と正確な診断は、症状の観察、詳細な問診、そして各種検査を組み合わせて総合的に評価を行います。
問診と視診による初期評価
重症薬疹の診断において、まず行われるのが詳細な問診と丁寧な視診です。
- 服用中の薬剤とその開始時期
- 症状の発現時期と進行状況
- 全身の皮膚状態(発疹の範囲、性状)
- 粘膜病変の有無と程度
- 全身症状(発熱、倦怠感など)
これらの情報は、重症薬疹の病型や重症度を判断するうえで不可欠な手がかりとなります。
血液検査による評価
血液検査は、重症薬疹の診断と重症度評価に欠かせません。
主な検査項目
| 検査項目 | 確認内容 |
| 白血球数 | 感染症の有無、好酸球増多 |
| 肝機能検査 | AST、ALT、γ-GTPなどの上昇 |
| 腎機能検査 | クレアチニン、BUNの上昇 |
| CRP | 炎症反応の程度 |
| 電解質 | 水分バランスの異常 |
これらの検査結果は、臓器障害の有無や全身状態の把握に役立ちます。
皮膚生検による確定診断
皮膚生検は、重症薬疹の確定診断に重要な役割を果たし、次のような情報が得られます。
- 表皮の壊死の程度
- 真皮での炎症細胞浸潤の状態
- 表皮-真皮接合部の剥離の有無
- 血管周囲の炎症の程度
病理学的所見は、SJS、TEN、DIHSなどの病型鑑別に欠かせません。
薬剤リンパ球刺激試験(DLST)
DLSTは、原因薬剤を特定するための検査です。
| 検査の特徴 | 注意点 |
| 患者リンパ球と疑わしい薬剤を混合 | 偽陰性の可能性あり |
| リンパ球の増殖反応を測定 | 発症早期は実施困難 |
| 原因薬剤の同定に有用 | 結果の解釈に注意が必要 |
ただし、DLSTの結果のみで判断せず、臨床症状や他の検査結果と併せて総合的に評価します。
画像検査による臓器評価
重症薬疹では、皮膚以外の臓器にも障害が及ぶ可能性があるため、画像検査が行われることがあります。
- 胸部X線検査:肺炎や間質性肺疾患の評価
- 腹部超音波検査:肝臓や腎臓の状態確認
- CT検査:全身のリンパ節腫脹や臓器障害の詳細な評価
重症薬疹の治療方法と治療薬について
重症薬疹の治療は、原因薬剤の即時中止、全身管理、皮膚・粘膜病変の局所治療、そして免疫抑制療法を組み合わせた包括的なアプローチが必要です。
原因薬剤の中止と全身管理
重症薬疹の治療において、最初に行うべきことは原因と考えられる薬剤の即時中止で、並行して、全身状態の安定化を図ります。
| 全身管理の要点 | 具体的対応 |
| 水分・電解質管理 | 輸液療法 |
| 栄養管理 | 経管栄養、高カロリー輸液 |
| 感染対策 | 抗菌薬投与、無菌室管理 |
| 体温管理 | 解熱剤、冷却 |
皮膚・粘膜病変の局所治療
皮膚・粘膜病変に対する局所治療は、二次感染の予防と快復促進を目的として行われます。
- ステロイド外用薬
- 抗菌薬含有軟膏
- 生理食塩水による洗浄
- 眼科的処置(人工涙液、抗菌点眼薬など)
免疫抑制療法
重症薬疹の主要な治療法として、免疫抑制療法が挙げられ、ステロイド全身投与が第一選択とされることが多いですが、病型や重症度によっては他の免疫抑制剤も考慮されます。
| 免疫抑制療法 | 適応 | 注意点 |
| ステロイド全身投与 | 多くの重症薬疹 | 感染リスク増加 |
| シクロスポリン | ステロイド抵抗性の場合 | 腎機能モニタリング |
| 免疫グロブリン大量静注療法 | TENなど重症例 | 高額医療 |
支持療法と合併症対策
重症薬疹の治療では主要な治療法に加えて、痛みのコントロールや粘膜病変に対するケアなど支持療法や合併症対策が大切です。
長期的な合併症予防のための対策
- 眼科的合併症予防(眼科医との連携)
- 肺合併症予防(呼吸理学療法など)
- 皮膚瘢痕予防(早期のリハビリテーション)
新規治療法の可能性
近年、重症薬疹に対する新たな治療アプローチが研究されています。
| 新規治療法 | 作用機序 | 研究段階 |
| TNF-α阻害薬 | 炎症性サイトカイン抑制 | 臨床試験中 |
| IL-6阻害薬 | 炎症反応の抑制 | 症例報告あり |
| JAK阻害薬 | 多様なサイトカインシグナル抑制 | 基礎研究段階 |
これらの新規治療法は、従来の治療に抵抗性を示す症例に対する新たな選択肢となる可能性があります。
重症薬疹の治療期間と予後
重症薬疹の治療期間と予後は、病型や重症度によって大きく異なります。
スティーブンス・ジョンソン症候群(SJS)の治療期間と予後
SJSの急性期は通常2〜4週間続きこの間、集中的な支持療法が行われます。
| 治療段階 | 期間 | 主な目標 |
| 急性期 | 2〜4週間 | 全身管理、皮膚・粘膜ケア |
| 回復期 | 1〜3か月 | 皮膚再生、合併症予防 |
| 長期フォローアップ | 数年〜生涯 | 後遺症管理、再発予防 |
予後は一般的に良好ですが、眼や粘膜の後遺症が残る可能性があり、死亡率は約5%です。
中毒性表皮壊死症(TEN)の治療期間と予後
TENは最も重篤な病型で、治療期間も長期化する傾向があります。
- 急性期:3〜6週間(重症度により変動)
- 回復期:2〜6か月
- リハビリテーション期:数か月〜1年以上
TENの死亡率は25〜35%と高く、生存者も重度の後遺症に悩まされることがあります。
薬剤性過敏症症候群(DIHS)の治療期間と予後
DIHSは他の病型と比べて経過が長く、再燃を繰り返すことが特徴です。
| 病期 | 特徴 | 期間 |
| 急性期 | 高熱、皮疹、臓器障害 | 2〜6週間 |
| 回復期 | 症状改善、再燃リスク | 2〜3か月 |
| 慢性期 | 自己免疫疾患リスク | 数年〜生涯 |
DIHSの死亡率は約10%程度で、長期的な臓器障害や自己免疫疾患の発症リスクが大切になります。
重症薬疹の長期的影響と生活の質
重症薬疹からの回復後も、長期的な影響が患者さんの生活の質に影響を与える可能性があります。
- 皮膚の色素沈着や瘢痕
- 眼の乾燥や視力障害
- 粘膜の癒着や狭窄
- 慢性疼痛症候群
- 心理的トラウマやPTSD
薬の副作用や治療のデメリットについて
重症薬疹の治療は、患者さんの生命を救う一方で、さまざまな副作用やデメリットを伴うことがあるので、効果と副作用のバランスを慎重に考慮することが不可欠です。
ステロイド全身投与の副作用
ステロイド全身投与は重症薬疹治療の中心的役割を果たしますが、多くの副作用が懸念されます。
| 副作用 | 具体例 |
| 内分泌系 | 糖尿病悪化、副腎機能低下 |
| 消化器系 | 消化性潰瘍、膵炎 |
| 骨・筋肉系 | 骨粗しょう症、筋力低下 |
| 精神神経系 | 不眠、うつ状態 |
副作用は、投与量や期間に応じて発現リスクが高まります。
免疫抑制療法に伴う感染リスク
免疫抑制療法は重症薬疹の炎症を抑える一方で、感染症のリスクを高めることがあります。
注意が必要な感染症
- 細菌感染症(肺炎、敗血症など)
- ウイルス感染症(帯状疱疹、サイトメガロウイルス感染症など)
- 真菌感染症(カンジダ症、アスペルギルス症など)
これらの感染症は、時に致命的になる可能性があるため、予防と早期発見が重要です。
免疫グロブリン大量静注療法の問題点
免疫グロブリン大量静注療法(IVIG)は、重症例に効果を示すことがあるものの、いくつかの問題点があります。
| 問題点 | 詳細 |
| 高額医療 | 治療費が高額で経済的負担が大きい |
| 血液製剤 | 感染症伝播のリスクがゼロではない |
| 副作用 | 頭痛、発熱、アナフィラキシーなど |
シクロスポリンによる腎機能障害
シクロスポリンは、ステロイド抵抗性の症例に使用され、腎機能障害のリスクには注意が必要です。
腎機能障害は可逆的なことが多いですが、長期使用や高用量投与では不可逆的な障害を引き起こすこともあります。
保険適用と治療費
以下に記載している治療費(医療費)は目安であり、実際の費用は症状や治療内容、保険適用否により大幅に上回ることがございます。当院では料金に関する以下説明の不備や相違について、一切の責任を負いかねますので、予めご了承ください。
重症薬疹の保険適用について
重症薬疹は、通常、健康保険が適用され、これには、入院費、検査費、投薬費などが含まれます。
重症薬疹の一般的な治療費
重症薬疹の治療費は、症状の重さや入院期間によって大きく変わります。
一般的な治療費の目安
- 外来治療:数万円〜数十万円
- 短期入院(1週間程度):20万円〜50万円
- 長期入院(1ヶ月以上):100万円〜数百万円
これらの金額は、保険適用前の総医療費で、実際の自己負担額は、保険適用後にさらに減額されます。
以上
参考文献
Zhang J, Lei Z, Xu C, Zhao J, Kang X. Current perspectives on severe drug eruption. Clinical Reviews in Allergy & Immunology. 2021 Dec;61(3):282-98.
Roujeau JC. Treatment of severe drug eruptions. The Journal of dermatology. 1999 Nov;26(11):718-22.
Bachot N, Roujeau JC. Differential diagnosis of severe cutaneous drug eruptions. American journal of clinical dermatology. 2003 Aug;4:561-72.
Hoetzenecker W, Nägeli M, Mehra ET, Jensen AN, Saulite I, Schmid-Grendelmeier P, Guenova E, Cozzio A, French LE. Adverse cutaneous drug eruptions: current understanding. InSeminars in immunopathology 2016 Jan (Vol. 38, pp. 75-86). Springer Berlin Heidelberg.
Stern RS. Exanthematous drug eruptions. New England Journal of Medicine. 2012 Jun 28;366(26):2492-501.
Ishida T, Kano Y, Mizukawa Y, Shiohara T. The dynamics of herpesvirus reactivations during and after severe drug eruptions: their relation to the clinical phenotype and therapeutic outcome. Allergy. 2014 Jun;69(6):798-805.
Asano Y, Kagawa H, Kano Y, Shiohara T. Cytomegalovirus disease during severe drug eruptions: report of 2 cases and retrospective study of 18 patients with drug-induced hypersensitivity syndrome. Archives of dermatology. 2009 Sep 1;145(9):1030-6.
Shiohara T, Ushigome Y, Kano Y, Takahashi R. Crucial role of viral reactivation in the development of severe drug eruptions: a comprehensive review. Clinical reviews in allergy & immunology. 2015 Oct;49:192-202.
Takahashi R, Kano Y, Yamazaki Y, Kimishima M, Mizukawa Y, Shiohara T. Defective regulatory T cells in patients with severe drug eruptions: timing of the dysfunction is associated with the pathological phenotype and outcome. The Journal of Immunology. 2009 Jun 15;182(12):8071-9.
Sharma VK, Dhar S. Clinical pattern of cutaneous drug eruption among children and adolescents in. Pediatric dermatology. 1995 Jun;12(2):178-83.