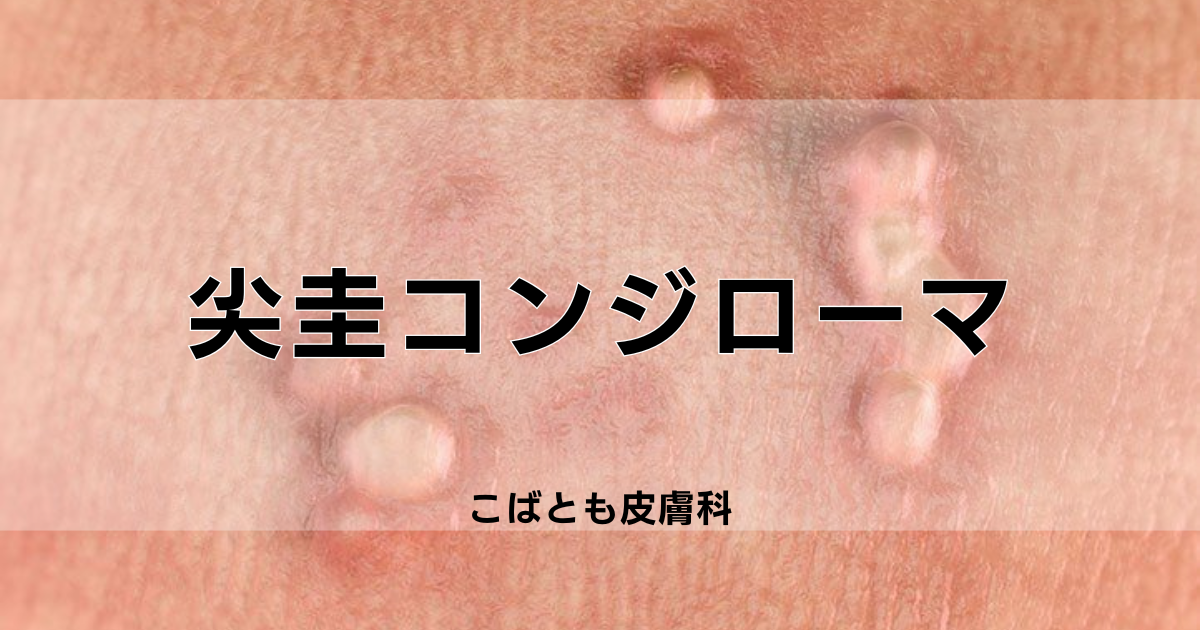
尖圭(せんけい)コンジローマ(condyloma acuminatum)とは、ヒトパピローマウイルス(HPV)感染によって生じる、性器や肛門周囲に認める小さなイボのことです。
主に性的な接触を通じて感染し、多くの場合自覚症状を伴わないものの、見た目の問題や不快感に繋がります。
この記事では尖圭コンジローマについて詳しく解説していきましょう。
この記事の執筆者

小林 智子(こばやし ともこ)
日本皮膚科学会認定皮膚科専門医・医学博士
こばとも皮膚科院長
2010年に日本医科大学卒業後、名古屋大学医学部皮膚科入局。同大学大学院博士課程修了後、アメリカノースウェスタン大学にて、ポストマスターフェローとして臨床研究に従事。帰国後、同志社大学生命医科学部アンチエイジングリサーチセンターにて、糖化と肌について研究を行う。専門は一般皮膚科、アレルギー、抗加齢、美容皮膚科。雑誌を中心にメディアにも多数出演。著書に『皮膚科医が実践している 極上肌のつくり方』(彩図社)など。
こばとも皮膚科関連医療機関
尖圭コンジローマの原因・病型
尖圭コンジローマは、ヒトパピローマウイルス(ヒト乳頭腫ウイルス、human papillomavirus:HPV)による皮膚感染症です。
通称「イボ」と呼ばれる尋常性疣贅も人パピローマウイルスが原因ですが、ウイルスのタイプは異なります。
ヒトパピローマウイルスが原因となる皮膚疾患
| 疾患名 | 原因となる主なヒトパピローマウイルス(HPV) |
|---|---|
| 尋常性疣贅 | 主にHPV-2,27, 57 |
| 扁平疣贅 | HPV3,10 |
| 尖圭コンジローマ | HPV6,11 |
| Bowen様丘疹症 | HPV16 |
| 疣贅状表皮発育異常症 | HPV5,8,17,20 |
ヒトパピローマウイルスには100種類以上あり、そのうち40種類が肛門周囲に感染します。このうち尖圭コンジローマの主な原因ウイルスはHPV-6、11です。
ヒトパピローマウイルスは主に扁平上皮細胞の核に感染し、数ヶ月潜伏。ウイルスのゲノムにはがん遺伝子が含まれており、細胞増殖を刺激し、表皮基底層、有棘層、顆粒層の肥厚や過角化をもたらします。
HPV16や18は癌化をもたらしやすいことで知られていますが、HPV6、11は悪性腫瘍の発生リスクは低いタイプです。
尖圭コンジローマの症状
尖圭コンジローマは、性器や肛門周辺に影響を及ぼし、乳頭様、カリフラワー様に盛り上がった小丘疹が多発し、一部融合を認めます。
いわゆる「イボ」と異なり角化傾向は少なく、表面は浸潤して悪臭を放つことも。通常、無症状ですが、時に出血や痛みを伴うことがあります。
症状の一覧
| 症状 | 説明 |
|---|---|
| 部位 | 性器、肛門周囲、まれに口の周りに認める |
| 色の変化 | 肌色または茶色がかった色で周囲の皮膚と異なることが |
| 形状の不規則性 | カリフラワーのような形状で、不規則な外見 |
| 触感 | 柔らかく、押すと弾力 |
| かゆみや痛み | 痛みを伴わないことが多いものの、時にかゆみや軽い痛みを伴うことも |
Buschke-Löwenstein腫瘍 (ブシュケ レーヴェンシュタイン)
陰茎に巨大な尖圭コンジローマを認めるときは、Buschke-Löwenstein腫瘍の可能性を考えます。これは、尖圭コンジローマの悪性合併症で疣状癌の一つです。
尖圭コンジローマの診断・チェック方法
尖圭コンジローマは、通常病歴の確認と視診や触診によって診断されますが、いくつかの疾患との鑑別が難しいときは、追加の検査が行われることがあります。
鑑別疾患
- 扁平コンジローマ
- 伝染性軟属腫
- 扁平苔癬
- 尋常性乾癬
- 軟性線維腫
- 真珠様陰茎丘疹
- Bowen様丘疹症
- Buschke-Löwenstein腫瘍 (ブシュケ レーヴェンシュタイン)
HPV DNAテスト(PCRテスト)
HPV DNAテストは、尖圭コンジローマの原因となるHPVの遺伝子を直接識別する検査法です。検査により、HPVのタイプを特定し、感染の有無を確認することができます。
特に高リスクタイプのHPVに感染しているかどうかを知ることが可能です。
皮膚生検
症状が明らかでなかったり、悪性合併症が疑われる場合などは、皮膚生検が推奨されます。皮膚生検で、疑わしい部位の一部を採取し、顕微鏡下で詳細な検査を行うことに。
これにより、尖圭コンジローマの確定診断が可能となります。
尖圭コンジローマの治療方法と治療薬
尖圭コンジローマの治療には、物理的な除去方法と薬剤による治療があります。
物理的な除去方法
- 液体窒素による凍結療法
- 電気焼灼術
- CO2レーザー治療
薬剤による治療
イミキモドクリーム(ベセルナクリーム)
ウイルスに感染した細胞の免疫応答を活性化させることで、イボを除去。病変部位に1日1回を週に3回、就寝前に塗布し、起床後に塗布した薬剤を石鹸を使って洗い流します。
尖圭コンジローマの治療法は、数や大きさ、部位、患者さんの健康状態などにより選ぶことに。物理的療法は即効性がありますが、痛みを伴うことがあり、複数回の治療が必要となることもあります。
一方、薬物療法は比較的痛みが少なく、自宅で治療を行うことが可能です。ただし、効果が現れるまでに時間がかかることもあります。
尖圭コンジローマの治療期間
尖圭コンジローマの治療は、病変の大きさや治療方法によって治療にかかる期間は異なります。
薬物療法では、治療開始から効果が現れるまでに数週間を要し、完全にイボが消失するまでには3〜4月かかることが一般的です。
一方、液体窒素による凍結療法やレーザー治療のような物理的な方法を選択すると、治療自体は比較的短時間で終了しますが、通院頻度や病変の大きさによっては完全な治癒には数ヶ月要することもあります。
治療期間中には、以下の点に注意していただくことが大切です。
- 定期的に医師の診察を受ける。
- 治療方法に応じたアフターケアの指示に従う。
- 治療期間中は、再感染を避けるために、性的接触を控える。
薬の副作用や治療のデメリット
尖圭コンジローマで用いられる治療にはいくつか種類があり、それぞれ副作用やデメリットがあります。
外用薬の副作用・デメリット
保険適用のあるイミキモドクリーム(ベセルナクリーム)は塗布部位に炎症、赤み、かゆみ、または痛みを引き起こすことがあります。
物理的治療法の副作用・デメリット
物理的治療法には、凍結療法、電気凝固術、CO2レーザー治療などがあります。
これらの治療法は疣贅を直接除去する効果が高いですが、治療後に痛みが生じたり、傷跡が残る可能性があり、また複数回の治療セッションが必要になることが副作用およびデメリットです。
特に電気凝固術やCO2レーザー治療は、保険が適用されないため、高額な費用がかかるうえ、治療部位によっては回復に長い時間が必要なことがあります。
尖圭コンジローマの治療における副作用・デメリット
| 治療法 | 副作用 | デメリット |
|---|---|---|
| イミキモドクリーム | 皮膚の炎症、赤み、かゆみ、痛み | 治療期間が比較的長い |
| 凍結療法 | 治療部位の痛み、炎症後色素沈着 | 複数セッションが必要 |
| 電気凝固術 | 治療後の痛み | 傷跡の可能性、費用 |
| CO2レーザー治療 | 治療後の痛みと長期の回復期間 | 傷跡の可能性、費用 |
保険適用の有無と治療費の目安について
尖圭コンジローマの治療に関して、保険適用される治療と適用されない治療があります。
| 保険適用 | 保険適用外 |
|---|---|
| イミキモドクリーム | 電気凝固術 |
| 凍結療法 | CO2レーザー治療 |
保険適用になる治療の治療費の目安
イミキモドクリームは1包1098.9円で、1ヶ月分で13176円となり、3割負担の場合は自己負担額が約3953円です。
また、凍結療法の保険点数は
3箇所以下 210点
4箇所以上 270点
で当てる箇所に変わってきます。
これ以外に、初診料及び再診料、検査料などが追加されます。
参考文献
Iranmanesh B, Khalili M, Zartab H, Amiri R, Aflatoonian M. Laser therapy in cutaneous and genital warts: A review article. Dermatologic Therapy. 2021 Jan;34(1):e14671.
Oren-Shabtai M, Snast I, Lapidoth M, Sherman S, Noyman Y, Mimouni D, Hodak E, Levi A. Topical and Systemic Retinoids for the Treatment of Genital Warts: A Systematic Review and Meta-Analysis. Dermatology. 2021 Dec 4;237(3):389-95.
Chow EP, Carter A, Vickers T, Fairley CK, McNulty A, Guy RJ, Regan DG, Grulich AE, Callander D, Khawar L, Machalek DA. Effect on genital warts in Australian female and heterosexual male individuals after introduction of the national human papillomavirus gender-neutral vaccination programme: an analysis of national sentinel surveillance data from 2004–18. The Lancet Infectious Diseases. 2021 Dec 1;21(12):1747-56.
Akhavan S, Mousavi A, Modaresgilani M, Alibakhshi A. Genital Warts (Anogenital warts). Journal of Obstetrics, Gynecology and Cancer Research. 2022 Nov 14;2(1).
Lacey CJ, Guimera N, Garland SM. Low-risk Human Papillomavirus: Genital Warts, Cancer and Respiratory Papillomatosis. InHuman Papillomavirus 2020 Jan 1 (pp. 165-178). Academic Press.
Muñoz-Quiles C, López-Lacort M, Díez-Domingo J, Rodrigo-Casares V, Orrico-Sánchez A. Human papillomavirus vaccines effectiveness to prevent genital warts: a population-based study using health system integrated databases, 2009–2017. Vaccine. 2022 Jan 21;40(2):316-24.
Lukács A, Máté Z, Farkas N, Mikó A, Tenk J, Hegyi P, Németh B, Czumbel LM, Wuttapon S, Kiss I, Gyöngyi Z. The quadrivalent HPV vaccine is protective against genital warts: a meta-analysis. BMC Public Health. 2020 Dec;20:1-6.
Abdullaev XD, Xazratov TE, Tuxtaev XM, Mardonov RB, Latipova JA. EVALUATION OF THE EFFECTIVENESS OF THE DRUG GEPON IN THE TREATMENT OF GENITAL CANDYLOMAS. Open Access Repository. 2021 Mar 8;1(02):16-9.
Jung JM, Jung CJ, Lee WJ, Won CH, Lee MW, Choi JH, Chang SE. Topically applied treatments for external genital warts in nonimmunocompromised patients: a systematic review and network meta‐analysis. British Journal of Dermatology. 2020 Jul 1;183(1):24-36.
Bossart S, Gabutti MP, Seyed Jafari SM, Hunger RE. Nonavalent human papillomavirus vaccination as alternative treatment for genital warts. Dermatologic therapy. 2020 Jul;33(4):e13771.