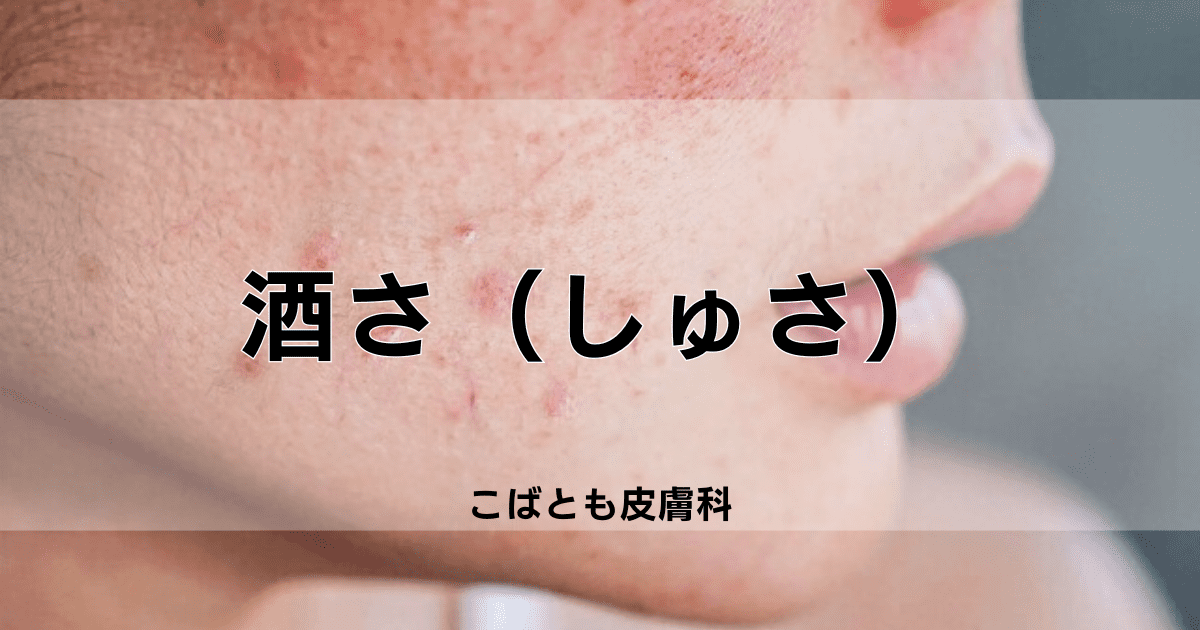
酒さ(しゅさ rosacea)とは、赤ら顔をきたす慢性炎症疾患の一つです。
頬や鼻などに赤みやぶつぶつ(紅色丘疹)を認めるだけでなく、ほてりを伴うことが多いです。
これらの症状は血管の拡張や炎症によるもので、紫外線や暖房などの熱、アルコールなどによって症状が悪化します。
この記事では、酒さ(しゅさ)について詳しく解説していきましょう。
この記事の執筆者

小林 智子(こばやし ともこ)
日本皮膚科学会認定皮膚科専門医・医学博士
こばとも皮膚科院長
2010年に日本医科大学卒業後、名古屋大学医学部皮膚科入局。同大学大学院博士課程修了後、アメリカノースウェスタン大学にて、ポストマスターフェローとして臨床研究に従事。帰国後、同志社大学生命医科学部アンチエイジングリサーチセンターにて、糖化と肌について研究を行う。専門は一般皮膚科、アレルギー、抗加齢、美容皮膚科。雑誌を中心にメディアにも多数出演。著書に『皮膚科医が実践している 極上肌のつくり方』(彩図社)など。
こばとも皮膚科関連医療機関
酒さ(しゅさ)の症状・病型
酒さの症状
酒さ(rosacea)は30代以降に好発する慢性の炎症皮膚疾患で、特に頬、鼻の持続する赤みと血管拡張があり、ほてりも伴うことが多いです。
また、これらの症状は紫外線や運動、アルコール、香辛料などによって悪化します。
酒さの病型
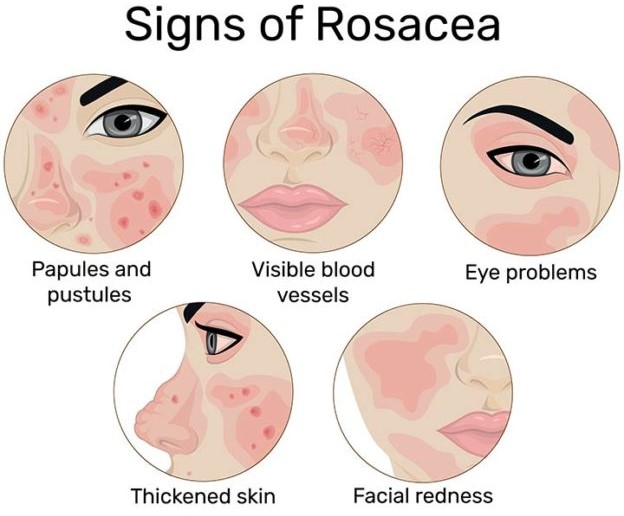
酒さ(rosacea)は症状の種類や重さによって4つのタイプに分類されます(古典的病型分類)。
酒さの古典的病型分類
| 病型 | 特徴 |
|---|---|
| 紅斑毛細血管拡張型(erythematotelengiectatic) | 顔の頬の赤み、毛細血管拡張 |
| 丘疹膿疱型(papulopustular) | 赤みのある肌に紅色丘疹や膿疱が出現 |
| 腫瘤型(phymatous) | 皮膚の肥厚や鼻の凹凸 |
| 眼型(ocular) | 眼瞼・ 眼球結膜の充血や炎症を伴う |
- 紅斑毛細血管拡張型:顔の中心部、特に頬や鼻に赤みが見られ、よく毛細血管の拡張を伴い、暑さやストレス、飲酒などによって悪化します。
初期にはこれらの症状は一過性ですが、経過とともに持続するようになり、毛細血管の拡張が目立つようになることが多いです。 - 丘疹膿疱型:肌の赤みに加えて、ニキビのような小さな丘疹や膿疱が現れ、痛みなどの不快感を伴うこともあります。
- 腫瘤型:特に鼻の皮膚が肥厚し、凸凹とした形状に変わることがあります(rhinophyma)。日本人の場合、変形が著しいケースは少ないですが、鼻の毛穴のために受診される方の中にこの病型のことがあります。
海外のガイドラインでは、腫瘤型は酒さの病型の一つではなく亜型として区別されることが多いです。 - 眼型:眼瞼および眼球結膜の充血や周囲の毛細血管拡張を認めます。
実際はいくつかの病型を同時に認めることもあり、診断的表現型(diagnostic phenotypes)が用いられることもあります。
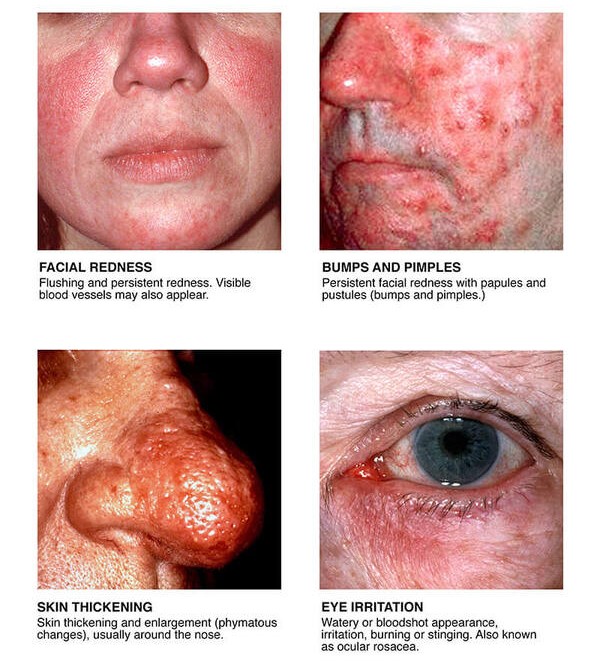
診断的表現型
- トリガー因子(紫外線や暖房など)によって悪化する、顔面中央部の持続性紅斑
- 腫瘤性の変化(最も頻度が高いのは鼻の腫瘤)
主要な表現型:
- 顔面中央部の一過性の紅斑 / 顔面紅潮
- 炎症性の丘疹および膿疱
- 毛細血管拡張症
- 眼の変化:眼瞼炎、角膜炎、眼瞼の毛細血管拡張
副次的な表現型:
- 火照り
- 刺激
- 浮腫
- 乾燥
これらの項目が当てはまる場合は、酒さの可能性が高くなります。
酒さ(しゅさ)の原因・悪化因子
酒さの原因はまだ完全には解明されていませんが、いくつかの要因が関連しています。
酒さの原因
遺伝的要因の影響:
酒さは遺伝的な要素を持つと考えられており、家族内での発症例がある場合、リスクが高まります。
免疫異常:
酒さでは免疫系の活性化によって炎症性のサイトカインや抗菌ペプチドの産生の増加を認め、患者さんは病変部のカテリシジンという抗菌タンパク質やカリクレイン5(KLK5)のレベルが上がっています。
カテリシジンはKLK5やプロテナーゼによって活性型ペプチドであるLL-37に分解され、LL-37は炎症性のメディエーターの放出を増やし、血管新生の促進や白血球の遊走によって炎症性サイトカインの産生を促進。
また、酒さの患者さんはケラチノサイトにおけるTLR-2(膜タンパク)の発現が増加し、自然免疫を活性化させると言われています。
神経血管調節異常:
ケラチノサイトや内皮細胞などに広く現れるTRPチャネルファミリーが活性化されると、神経原性の炎症や痛みのメディエーターの放出に繋がり、酒さに特徴的とされる顔面の持続的な紅潮を誘発させます。
TRPチャネルはいくつかの種類があり、
- TRPA1:温度感受性で寒冷などによって活性化
- TRPV2:自然免疫や炎症、熱感知などに関与
などチャネルによって感知する種類が異なります。
アルコールの摂取、喫煙、刺激的な食事、ストレス、寒暖の激しい環境などが酒さの症状を悪化させることも。
皮膚常在環境:
皮膚には表皮ブドウ球菌や毛包虫など多様な菌があり、患者さんの皮膚細菌叢の構成は症状のない方と大きく異なります。このような変化によって酒さが誘発されるのか、あるいは酒さの炎症による結果なのかは完全に解明されていません。
中でもデモデックス(ニキビダニ、毛包虫)と呼ばれる皮膚常在菌は毛包を好み、高密度で毛包に。特に丘疹を認める方では高頻度でデモデックスが増加し、メトロニダゾール(ロゼックスゲル)やイベルメクチンなどが効果があります。
紫外線:
紫外線は酒さの悪化因子の中でも特に強い関連性があります。紫外線のうちUVAはMMPを増やし、コラーゲンの分解を促しKLK-5の発現も高め、LL-37を経て炎症や血管新生を促進。
また、紫外線による活性酸素の産生がケラチノサイトや線維芽細胞における炎症物質の産生を促したり、小胞体ストレスを誘発してTLR2を活性化させることもわかっています。
バリア機能の低下:
酒さの患者さんは、バリア機能の指標である水分蒸散量(TEWL)が増加しており、これはセリンプロテアーゼが悪化の原因ではないかと言われています。
このように、酒さの原因は多岐にわたり複雑に絡み合って慢性炎症を引き起こし、原因は単一ではないため、それぞれに対してアプローチしていくことが大切です。
酒さの悪化因子
酒さのトリガーなって症状をもたらしたり悪化させたりするものには、頻度が高い順に以下のようなものがあります。
- 紫外線
- 心理的ストレス
- 熱湯
- 風
- 負荷の高い運動
- アルコール
- 寒い天候
- 香辛料
- スキンケア製品
- ホットドリンク
- 乳製品
酒さ治療では外用薬などに加えて悪化因子の除去が最優先事項です。
酒さ(しゅさ)の診断・チェック方法
酒さの患者さんの多くは長期間にわたって症状を認めるため、通常の視診に加えて問診が非常に大切です。
診断は、海外では診断基準が設けられています。
主要項目:
- 紅潮(一過性の紅斑)
- 持続する紅斑
- 丘疹や膿疱
- 毛細血管拡張
副次項目:
- 刺激症状
- 斑
- 乾燥
- 浮腫
- 眼症状
- 周辺の病変
- 腫瘤性変化
主要項目、副次項目共に1つ異常該当すると酒さの可能性が高まります。
酒さの診断に用いられる検査
酒さの診断の補助に、いくつかの検査が用いられることがあります。
酒さで行われる検査
| 検査方法 | 目的 |
|---|---|
| ダーモスコピー | 毛包周囲の紅斑や毛細血管拡張などの確認 |
| 直接鏡検 | デモデックス(毛包虫)の確認 |
| 皮膚生検 | 紅斑血管拡張型:日光弾力線維症、毛細血管拡張、浮腫および血管周囲リンパ組織球浸潤など丘疹膿疱型:毛包への好中球浸潤、皮脂腺の過形成、線維化および毛包の拡張など |
酒さ様皮膚炎との鑑別
酒さと鑑別を要する疾患
- 脂漏性皮膚炎
- 接触皮膚炎
- 尋常性痤瘡(ニキビ)
- 口囲皮膚炎
- 酒さ様皮膚炎
中でも特に鑑別が必要なのは「酒さ様皮膚炎」で、ステロイド外用薬やタクロリムス軟膏(プロトピック軟膏)などを長期に塗り続けることによって、酒さに似た赤みや丘疹といった症状をもたらす疾患で、酒さとは別の疾患です。
酒さ様皮膚炎では、まず原因となる外用薬の使用を中止するすることになります。通常の酒さの治療とアプローチが異なり、問診で薬剤歴について詳しく確認することが大切です。
酒さ(しゅさ)の治療法・治療薬
酒さ(しゅさ)の治療法は病型によって異なり、ここでは酒さの一般的な治療法をご紹介します。
最も重要なこと
酒さには、さまざまな悪化因子があります。
- 辛いものやアルコールは控える
- マスクはこまめに外す
- ストレス管理をする
- 極端な温度変化は避ける
など日常生活において意識してください。
スキンケア
酒さの患者さんは、バリア機能の低下を認めることが多く、スキンケアではバリア機能を高めるケアに努めましょう。
- 洗顔は優しく行う(洗顔料を泡立てる、素早く行う、ゴシゴシ洗わない)。
- セラミドやナイアシンアミドなど、皮膚のバリア機能を改善する成分を取り入れる(ヘパリン類似物質もバリア機能を向上させる効果がありますが、赤みや刺激症状の悪化を認めることも)。
- あれこれ化粧品を塗らず、シンプルなケアを意識。
- 敏感肌用などの低刺激なアイテムを使う。
- 日焼け止め(SPFだけでなくPAも高値であるもの)を毎日塗る。
酒さの治療方法
外用薬
メトロニダゾール(ロゼックスゲル):
寄生虫に対する作用と抗炎症作用を持ちあわせています。酒さの中でも特に丘疹や膿疱に対して有効で、日本では2022年に酒さに対して初めて保険適用になりました。

アゼライン酸:
小麦などから抽出される成分で、皮膚の炎症を抑える作用があります。15〜20%程度のアゼライン酸は、酒さの丘疹や膿疱に対して有効です。
高濃度の場合刺激になることがあるので、ロゼックスゲルで症状が良くなってから切り替えるケースもよくあります。日本では保険適用外です。
イベルメクチン:
寄生虫に対する作用や抗炎症作用がある成分で、海外では酒さの治療によく使用されます。1%のイベルメクチンと0.75%のメトロニダゾールでは、イベルメクチンの方が早く改善効果が。日本では保険適用外です。
ブリモニジン(ミルバソ):
アドレナリンα2受容体アゴニストで、血管収縮作用があり、毛細血管の拡張により火照りの症状を強く認める方に使用を検討することがありますがリバウンドも多く、日本では保険適用外です。
オキシメタゾリン:
同じくアドレナリンα1受容体アゴニストで、ブリモニジンと同様、火照りが強い紅斑毛細血管拡張型に有効でも、リバウンドが多く、一時的に用います。日本では保険適用外です。
内服療法
酒さの症状によっては、内服療法を検討することがあります。
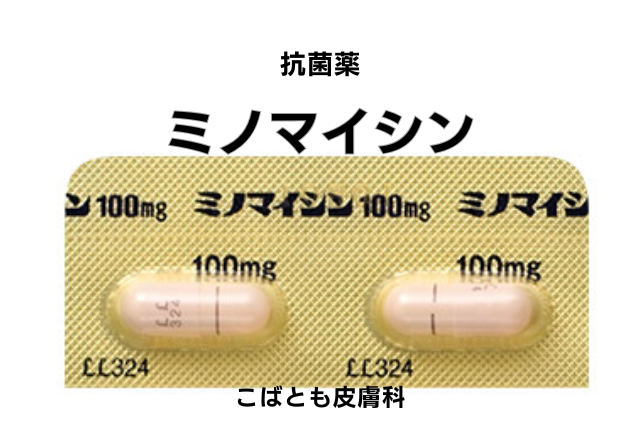
テトラサイクリン系抗菌薬(ミノマイシン、ビブラマイシンなど):
テトラサイクリン系の抗菌薬には抗菌作用に加えて抗炎症作用があり、ロゼックスゲルなどの外用薬と併用することによって早い効果が期待できます。そのため、治療介入初期で併用することが多いです。
イソトレチノイン:
ビタミンAの内服薬で、皮脂腺を強力に縮小する作用があります。重症なニキビに処方されることが多いですが、酒さの中でも特に腫瘤を伴うタイプに有効です。
重篤な副作用に胎児奇形があり、妊娠中や妊娠を考えている方は服用することができません。腫瘤型では、イソトレチノイン内服後にCO2レーザーや外科的治療によって凹凸に対して追加治療を検討することもあります。
光線療法およびレーザー治療
毛細血管拡張に対しては、光線療法やレーザー治療が有効です。いずれも拡張した血管を標的にし、赤みや火照りを改善します。
光線療法: 幅広い波長の光を利用し、皮膚にある血管のヘモグロビンに反応させます。赤みだけでなく、シミ(メラニン)の改善効果も期待できるのが特徴です。
レーザー治療(Vビーム): 585-595nmのレーザー光によって皮膚にある血管のヘモグロビンに反応させます。血管壁を破壊する力が強い場合、内出血を伴うことも。また、一時的な腫れを伴います。
眼症状に対して
抗菌点眼薬や抗アレルギー点眼薬が処方されます。
酒さ(しゅさ)の治療期間
酒さ(しゅさ)は、長期的な管理が必要な慢性的な炎症性皮膚疾患です。治療期間は患者さんの症状や病型、生活習慣などによって大きく異なります。
酒さの治療期間
・外用治療:
丘疹膿疱型の酒さに特に有効であるロゼックスゲルやアゼライン酸などの外用薬は、効果を実感するまでに、早いと数週間程度ですが通常、1〜2ヶ月かかることが多いです。
イベルメクチンは比較的効果を認めるのが早く、3週間程度で効果を感じることがありますが、個人差はあります。
・内服治療:
外用薬に加えてテトラサイクリン系抗菌薬を併用した場合、治療期間はやや短くなることが多いです。そのため、丘疹が目立つ方は最初から外用薬に加えて内服薬の併用を検討します。
イソトレチノインは内服1ヶ月以内に皮脂の減少を認め、凹凸の改善は数ヶ月〜半年程度で実感するケースが多いです。
光治療やレーザー治療の期間
光療法やレーザー治療を受ける場合、複数の治療セッションが必要です。治療セッション間の間隔は1ヶ月程度が多く、治療の全体的な期間は数ヶ月〜半年程度になります。
薬の副作用や治療のデメリット
酒さの治療に用いられる薬物や治療法には、副作用やデメリットもあります。
| 治療法 | 主な副作用やデメリット |
|---|---|
| メトロニダゾール | 皮膚の刺激、乾燥、赤み、かゆみ |
| アゼライン酸 | 皮膚の刺激、燃焼感、かゆみ、乾燥 |
| イベルメクチン | 皮膚の刺激、乾燥、燃焼感、かゆみ |
| 抗菌薬内服 | 歯の着色、めまいなど(テトラサイクリン系) |
| イソトレチノイン内服 | 乾燥、脂質異常、胎児奇形 |
| 光治療 | 皮膚の軽い痛み、赤み、炎症後色素沈着 |
| レーザー治療 | 皮膚の赤み、腫れ、内出血、痛み |
- 副作用が現れた場合は、すぐに医師に相談してください。
- 肌への刺激を避けるためのスキンケアや生活習慣の見直しも。
- 光治療やレーザー治療を受ける際は、副作用のリスクだけでなく治療コストも事前に確認。
保険適用の有無と治療費の目安について
保険適用の治療
酒さでは、メトロニダゾール外用薬(ロゼックスゲル®)のみが保険適用です。
薬価は、102.2円/gです(15gと50gの2つのタイプ)。
15g:1,522円/本(3割負担で459.9円/本)
50g:5,110円/本(3割負担で1,533円/本)
保険適用外の治療
保険適用外の治療は、レーザー治療や特定の海外医薬品による治療です。
自己負担が大きくなる可能性があり、治療費は施設や治療法により異なります。
- アゼライン酸外用
- イベルメクチン外用
- ブリモニジン外用
- オキシメタゾリン外用
- イソトレチノイン内服
- 光治療・レーザー治療(Vビームは「毛細血管拡張症」の病名に対しては保険適用あり)
薬剤費や施術費に加えて、初診料などもかかります。
詳しくはお問い合わせください。
参考文献
van Zuuren EJ, Arents BW, van der Linden MM, Vermeulen S, Fedorowicz Z, Tan J. Rosacea: new concepts in classification and treatment. American journal of clinical dermatology. 2021 Jul;22(4):457-65.
Zhang H, Tang K, Wang Y, Fang R, Sun Q. Rosacea treatment: review and update. Dermatology and therapy. 2021 Feb;11:13-24.
Thiboutot D, Anderson R, Cook-Bolden F, Draelos Z, Gallo RL, Granstein RD, Kang S, Macsai M, Gold LS, Tan J. Standard management options for rosacea: The 2019 update by the National Rosacea Society Expert Committee. Journal of the American Academy of Dermatology. 2020 Jun 1;82(6):1501-10.
Schaller M, Almeida LM, Bewley A, Cribier B, Del Rosso J, Dlova NC, Gallo RL, Granstein RD, Kautz G, Mannis MJ, Micali G. Recommendations for rosacea diagnosis, classification and management: update from the global ROSacea COnsensus 2019 panel. British Journal of Dermatology. 2020 May 1;182(5):1269-76.
Cribier B. Rosacea: Treatment targets based on new physiopathology data. InAnnales de Dermatologie et de Vénéréologie 2022 Jun 1 (Vol. 149, No. 2, pp. 99-107). Elsevier Masson.
Searle T, Al-Niaimi F, Ali FR. Rosacea. British Journal of Hospital Medicine. 2021 Feb 2;82(2):1-8.
Kim HS. Microbiota in rosacea. American journal of clinical dermatology. 2020 Sep;21(Suppl 1):25-35.
Daou H, Paradiso M, Hennessy K, Seminario-Vidal L. Rosacea and the microbiome: a systematic review. Dermatology and therapy. 2021 Feb;11:1-2.
Sharma A, Kroumpouzos G, Kassir M, Galadari H, Goren A, Grabbe S, Goldust M. Rosacea management: a comprehensive review. Journal of cosmetic dermatology. 2022 May;21(5):1895-904.
Searle T, Ali FR, Carolides S, Al‐Niaimi F. Rosacea and the gastrointestinal system. Australasian Journal of Dermatology. 2020 Nov;61(4):307-11.